Quick Takes
- Discuter des habitudes alimentaires et utiliser une approche whole foods pour le conseil diététique fournit un moyen pratique d’améliorer la qualité nutritionnelle des régimes alimentaires des patients.
- Les cliniciens devraient conseiller à leurs patients de se concentrer sur l’augmentation de la consommation de légumes, de fruits, de graisses saines, de noix, de grains entiers et de poisson, tout en limitant les viandes transformées, les céréales raffinées et les boissons sucrées.
- Les conseils diététiques des cliniciens doivent prendre en compte la perception de la taille corporelle, les influences sociales et culturelles, l’accès à la nourriture et les facteurs économiques.
Malgré l’importance de l’alimentation pour la santé cardiovasculaire, des études ont montré qu’il existe de multiples obstacles perçus par les cliniciens, notamment le manque de temps, de rémunération, de ressources ou de connaissances, qui conduisent à des occasions manquées de counseling efficace lors des visites de soins de santé.1,2 La directive 2019 de l’American College of Cardiology (ACC) / American Heart Association (AHA) sur la prévention primaire des maladies cardiovasculaires (MCV) fournit des conseils aux cliniciens lorsqu’ils conseillent leurs patients sur l’alimentation.3 Les recommandations contenues dans ces lignes directrices peuvent être appliquées de manière pratique dans les délais d’une visite clinique.
Recommandations diététiques
Il y a eu un changement dans les directives alimentaires contemporaines vers une approche des aliments entiers du conseil alimentaire plutôt que de se concentrer sur l’apport nutritionnel spécifique. La discussion sur les habitudes alimentaires telles que l’encouragement de la consommation de plus de légumes et de fruits frais et l’évitement des viandes transformées et des boissons sucrées est beaucoup plus facile à interpréter pour les patients tout en répondant indirectement aux besoins en macronutriments et en micronutriments (c.-à-d. remplacer l’apport en graisses saturées par des graisses mono et polyinsaturées). Il est important de noter que les cliniciens doivent reconnaître que les recommandations diététiques incluses dans les lignes directrices de prévention primaire ACC / AHA 2019 sont des principes fondés sur des preuves et axés sur la réduction du risque de maladie cardiovasculaire athérosclérotique (ASCVD).
Recommandations
- Un régime alimentaire mettant l’accent sur la consommation de légumes, de fruits, de légumineuses, de noix, de grains entiers et de poisson est recommandé pour diminuer les facteurs de risque d’ASCVD (COR: I; LOE: B-R).
- Le remplacement des graisses saturées par des graisses alimentaires monoinsaturées et polyinsaturées peut être bénéfique pour réduire le risque d’ASCVD (COR: IIa; LOE: B-NR).
- Un régime contenant des quantités réduites de cholestérol et de sodium peut être bénéfique pour diminuer le risque d’ASCVD (COR: IIa; LOE: B-NR).
- Dans le cadre d’une alimentation saine, il est raisonnable de minimiser la consommation de viandes transformées, de glucides raffinés et de boissons sucrées pour réduire le risque d’ASCVD (COR: IIa; LOE: B-NR).
- Dans le cadre d’une alimentation saine, la consommation de gras trans doit être évitée pour réduire le risque d’ASCVD (COR: III; LOE: B-NR).
Schéma alimentaire
Le schéma alimentaire présentant les preuves les plus solides de réduction du risque d’ASCVD se compose d’aliments couramment utilisés dans un régime méditerranéen, qui a été étudié dans deux essais randomisés sur les résultats cardiovasculaires – PREDIMED (Prevencion con Dieta Mediterranea) chez des patients en prévention primaire et l’étude Lyon Heart chez des patients en prévention secondaire.4,5 Personnes de prévention primaire randomisées avec des facteurs de risque de MCV ont été PRÉDITES à l’un des trois groupes: un régime méditerranéen complété par de l’huile d’olive extra vierge (recommandé au moins 4 cuillères à soupe par jour et par personne), un régime méditerranéen complété par des noix (recommandé 30 grammes de noix mélangées composées de noix, de noisettes et d’amandes), ou un régime témoin (faible en gras mais pas faible en glucides). Les choix alimentaires recommandés dans le groupe du régime méditerranéen comprenaient l’huile d’olive, les noix, les fruits frais, les légumes, le poisson (en particulier les poissons gras), les fruits de mer, les légumineuses et la viande blanche. Les choix alimentaires recommandés dans le groupe témoin comprenaient des produits laitiers faibles en gras, des fruits frais, des légumes, du poisson maigre et des fruits de mer, du pain, des pommes de terre, des pâtes et du riz, mais l’utilisation d’huiles végétales, de noix et de poissons gras était déconseillée. La consommation de produits de boulangerie commerciaux, de bonbons et de pâtisseries, de graisses à tartiner, de viandes rouges et transformées était découragée dans les groupes d’intervention et de contrôle. À un suivi médian de 4.8 ans, les groupes de régime méditerranéen additionnés d’huile d’olive extra vierge ou de régime méditerranéen additionné de noix ont démontré une réduction du risque relatif de 31% et 28% dans le critère d’évaluation composite d’infarctus du myocarde (IM), d’accident vasculaire cérébral ou de décès de cause cardiovasculaire (ARR 0.6% et 1.0%), respectivement par rapport au groupe témoin. Cette réduction du risque était principalement due à une réduction des accidents vasculaires cérébraux (HR 0,65, IC à 95% 0,0,44-0,95 pour le groupe ayant un régime méditerranéen complété par de l’huile d’olive extra vierge et HR 0,54, IC à 95% 0,35-0.82 pour le groupe avec un régime méditerranéen complété par des noix par rapport au contrôle). Dans le même temps, l’étude Lyon Heart a également montré que les personnes suivant un régime méditerranéen riche en acide alpha-linolénique présentaient un risque réduit d’événements coronariens et de décès par rapport à celles suivant un régime occidental dans une population de prévention secondaire (RR 0,27, IC à 95% 0,12-0,59, p = 0,001).
Un régime à base de plantes est en quelque sorte une extension du régime méditerranéen qui recommande de remplacer les protéines animales par des protéines végétales. Une analyse post hoc de la cohorte PREDIMED qui a évalué les participants en fonction du profil alimentaire pro-végétarien a montré qu’une forte adhésion à un régime alimentaire composé principalement de plantes et plus faible dans les aliments d’origine animale entraînait une réduction du risque relatif de 41% entre le groupe à forte adhésion par rapport au groupe le plus faible adhérent (taux de mortalité absolu: 8,68 vs. 14,9 décès par 1 000 personnes-années).6 Plusieurs grandes études observationnelles ont également démontré une réduction du risque d’ASCVD ainsi que d’insuffisance cardiaque avec un régime alimentaire à base de plantes.7,8 Cependant, les cliniciens doivent clarifier avec leurs patients que tous les régimes à base de plantes ne sont pas créés égaux. Dans une vaste cohorte de plus de 73 000 femmes issues de l’étude sur la santé des infirmières, un régime alimentaire riche en aliments sains à base de plantes (fruits, légumes, noix, légumineuses, huiles, thé et café) était associé à un risque significativement plus faible de maladie coronarienne (coronaropathie), tandis que la consommation d’un régime à base de plantes mettant l’accent sur des aliments végétaux moins sains (jus, boissons sucrées, céréales raffinées, pommes de terre, frites et bonbons) était associée à un risque accru de maladie coronarienne.7 Les boissons sucrées et sucrées sont liées à un risque accru de diabète et les bonbons et les glucides raffinés sont associés à un risque accru d’événements coronariens.9,10 Ainsi, alors qu’un régime alimentaire conforme au régime méditerranéen ou sain à base de plantes devrait être promu, les cliniciens devraient conseiller à leurs patients d’éviter les régimes alimentaires qui incluent des viandes transformées, des glucides raffinés et des boissons sucrées, car ces produits alimentaires ont été associés à un risque accru d’ASCVD.3
Lipides alimentaires
Lors de conseils sur l’alimentation, l’apport optimal de lipides alimentaires est souvent l’un des aspects les plus déroutants pour les patients. Les lipides alimentaires, y compris le cholestérol et les graisses (acides gras), ont un impact direct sur la santé cardiovasculaire. Limiter le cholestérol alimentaire est peut-être l’intervention la plus intuitive, car il a été démontré que cela diminuait les niveaux de cholestérol lipoprotéique de basse densité circulant (LDL-C), qui est un facteur de risque causal de l’ASCVD. Les acides gras alimentaires, y compris les graisses saturées, les acides gras mono et polyinsaturés et les acides gras trans, d’autre part, comprennent des concepts et des terminologies nuancés et peuvent souvent prêter à confusion pour les cliniciens et les patients. Chimiquement, les graisses saturées sont composées de chaînes hydrocarbonées d’acides gras avec principalement des liaisons simples (plus faciles à « emballer ensemble ») et sont solides à température ambiante, tandis que les graisses mono et polyinsaturées contiennent des acides gras qui ont une ou plusieurs doubles liaisons et ont tendance à être liquides à température ambiante. Il a été démontré que les graisses saturées augmentent le LDL-C et aggravent la résistance à l’insuline. Cependant, il a également été démontré que la consommation de graisses saturées augmentait les niveaux de cholestérol lipoprotéique de haute densité (HDL-C) et une grande piste randomisée visant à limiter la consommation de graisses saturées n’a montré aucune réduction des événements ASCVD.11 Il a été démontré que le remplacement des graisses saturées par des graisses mono- (à l’exclusion des gras trans) et des graisses polyinsaturées réduisait le LDL-C ainsi que le risque de MCV et de mortalité.12 Les principales sources de graisses saturées alimentaires comprennent, sans s’y limiter, les graisses animales de porc (saindoux), de bœuf (suif) et d’autres viandes rouges, les graisses laitières (beurre) ainsi que les huiles tropicales telles que les huiles de palme, de palmiste et de noix de coco. Les graisses monoinsaturées se trouvent à la fois dans les plantes et les sources animales telles que la viande rouge et les sources laitières. Cependant, ces derniers contiennent également des niveaux élevés de graisses saturées, de cholestérol et peuvent entraîner une augmentation des métabolites tels que le N-oxyde de triméthylamine (TMAO), ce qui peut atténuer les effets positifs des graisses insaturées. Les acides gras polyinsaturés se trouvent principalement dans les sources végétales ainsi que dans les fruits de mer, en particulier les poissons gras. En plus des propriétés abaissant le LDL-C des acides gras polyinsaturés (AGPI) lorsqu’ils sont pris à la place des acides gras saturés ou trans, il a également été démontré que certains AGPI comme la classe d’acides gras oméga-3 améliorent la résistance à l’insuline et présentent des propriétés anti-inflammatoires.13,14 Les preuves de la réduction du risque cardiovasculaire dans la prévention primaire avec des compléments alimentaires d’acides gras oméga-3 n’ont pas été cohérentes sur la base des essais cliniques modernes. L’efficacité clinique est probablement influencée par la dose, les types spécifiques d’AGPI (c’est-à-dire l’acide eicosapentaénoïque) et par les niveaux atteints à long terme d’AGPI dans la circulation, et d’autres études sont nécessaires pour établir plus clairement les avantages des suppléments liés aux MCV.15,16
Les graisses trans, qui sont des configurations chimiquement trans-isomères d’acides gras insaturés, se trouvent naturellement en faibles concentrations dans la viande et les produits laitiers des ruminants tels que les vaches et les moutons. Cependant, les gras trans sont également synthétisés artificiellement par hydrogénation d’huiles végétales afin d’améliorer la durée de conservation. Les gras trans artificiels ont été utilisés comme huiles de friture dans les restaurants et les fast-foods, comme graisse de cuisson dans les produits de boulangerie emballés, les croûtes et mélanges pré-préparés et dans la margarine et autres pâtes à tartiner. L’apport alimentaire en gras trans devrait être réduit au minimum ou évité, car des études ont montré que l’apport est systématiquement associé à une augmentation du risque de MCV.12 En 2018, la Food and Drug Administration (FDA) a imposé l’élimination progressive des gras trans artificiels.17
Sodium alimentaire
En ce qui concerne l’apport en sodium, un schéma alimentaire mettant l’accent sur les légumes, les fruits, les grains entiers et comprenant le poisson, la volaille, les produits laitiers faibles en gras, les huiles non tropicales et les noix en conjonction avec une réduction du sodium alimentaire a été montré dans l’essai DASH (Approches diététiques pour arrêter l’hypertension) pour réduire la pression artérielle.18 Les données de suivi à long terme de TOHP (Trials of Hypertension Prevention) ont en outre montré que la réduction du sodium alimentaire était associée à des événements cardiovasculaires.19 Les directives ACC / AHA de 2013 sur la gestion du mode de vie pour réduire le risque cardiovasculaire ne recommandent pas plus de 2400 mg de sodium par jour avec une réduction supplémentaire de la pression artérielle (TA) obtenue avec un apport quotidien en sodium à 1500 mg / jour.20 Le sodium alimentaire peut être difficile à suivre pour les patients et il est important que les patients comprennent que la limitation des aliments transformés et des fast-foods réduira leur consommation de sodium dans une bien plus grande mesure que l’arrêt de l’utilisation de sel dans leur propre cuisine.
Un conseil efficace
Enfin, il existe de nombreux obstacles à un conseil alimentaire efficace par les fournisseurs de cardiologie. Les lignes directrices recommandent une évaluation de la perception de la taille corporelle, des influences sociales et culturelles, de l’accès à la nourriture et des facteurs économiques. Ces facteurs peuvent être particulièrement importants chez les patients dans des contextes socio-économiques pauvres ainsi que chez les personnes âgées. Les praticiens doivent en outre surmonter l’inertie clinique qui résulte de la mauvaise réponse perçue des patients au conseil et de la dépendance excessive aux thérapies pharmacologiques, du temps limité pour comprendre pleinement les causes des mauvaises habitudes alimentaires (c.-à-d. contraintes socio-économiques) et du manque de ressources ou de connaissances. Cependant, des études ont montré que même des discussions succinctes sur la nutrition peuvent avoir un impact significatif. Un précédent ACC.org l’analyse d’experts fournit plusieurs étapes de base qui peuvent être efficaces lors du conseil sur l’alimentation.21 Ceux-ci comprennent: 1) la collecte d’informations sur le régime alimentaire de base; 2) en commençant par de petits changements de régime alimentaire; 3) en utilisant des approches basées sur l’alimentation pour cibler des facteurs de risque spécifiques; 4) en étant sensible aux facteurs culturels, religieux et économiques spécifiques au patient; 5) en utilisant des approches motivationnelles et comportementales; et 6) en utilisant des ressources nutritionnelles extérieures. L’article complet peut être trouvé ici. Lorsqu’une planification plus approfondie ou complexe est nécessaire, les cliniciens peuvent envisager de s’associer à des diététiciens pour élaborer des stratégies personnalisées visant à améliorer les habitudes alimentaires de leurs patients.
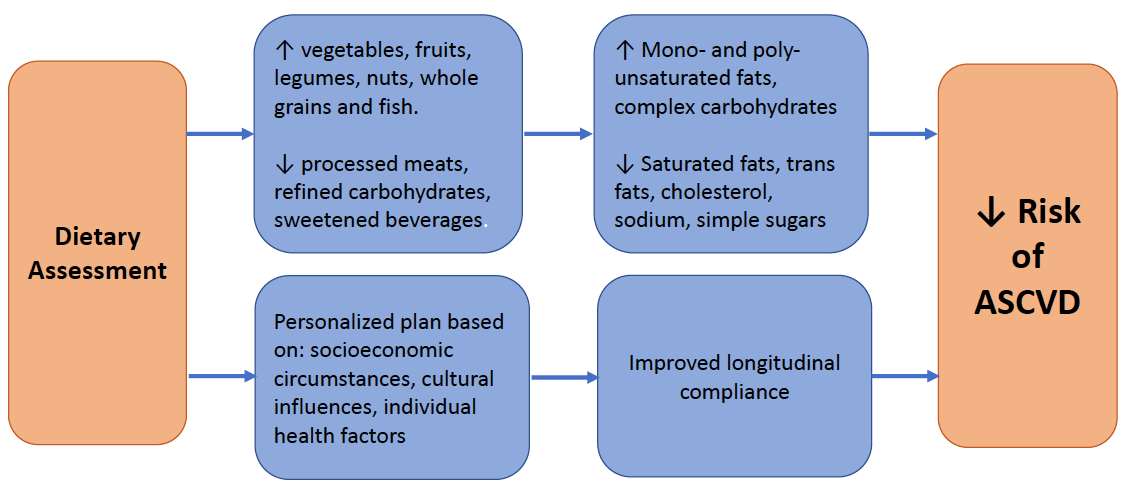
Figure 1

- Kolasa KM, Rickett K. Obstacles à la fourniture de conseils en nutrition cités par les médecins: une enquête auprès des praticiens des soins primaires. Nutr Clin Pract 2010; 25:502-9.
- Kushner RF. Obstacles à la prestation de conseils en nutrition par les médecins: une enquête auprès des praticiens des soins primaires. Prev Med 1995; 24:546-52.
- Arnett DK, Blumenthal RS, Albert MA, et al. Lignes directrices 2019 de l’ACC / AHA sur la prévention primaire des maladies cardiovasculaires: rapport du groupe de travail de l’American College of Cardiology / American Heart Association sur les lignes directrices de pratique clinique. Je suis Coll Cardiol 2019; 74: e177-e232.
- Estruch R, Ros E, Salas-Salvadó J, et al. Prévention primaire des maladies cardiovasculaires avec un régime méditerranéen complété par de l’huile d’olive extra vierge ou des noix. En anglais J Med 2018; 378: e34.
- de Lorgeril M, Renaud S, Mamelle N, et al. Régime méditerranéen riche en acide alpha-linolénique dans la prévention secondaire des maladies coronariennes. Lancette 1994; 343:1454-9.
- Martínez-González MA, Sánchez-Tainta A, Corella D, et al. A provegetarian food pattern and reduction in total mortality in the Prevención con Dieta Mediterránea (PREDIMED) study. Am J Clin Nutr 2014; 100:320S-8S.
- Satija A, Bhupathiraju SN, Spiegelman D, et al. Régimes à base de plantes sains et malsains et risque de maladie coronarienne chez les adultes américains. Je suis Coll Cardiol 2017; 70:411-22.
- Lara KM, Levitan EB, Gutierrez OM, et al. Dietary patterns and incident heart failure in U.S. adults without known coronary disease. Je suis Coll Cardiol 2019; 73:2036-45.
- Lofvenborg JE, Andersson T, Carlsson PO, et al. Consommation de boissons sucrées et risque de diabète auto-immun latent chez l’adulte (LADA) et de diabète de type 2. Eur J Endocrinol 2016; 175:605-14.
- Yang Q, Zhang Z, Gregg EW, Flanders WD, Merritt R, Hu FB. Consommation de sucre ajouté et mortalité des maladies cardiovasculaires chez les adultes américains. JAMA Intern Med 2014; 174:516-24.
- Howard BV, Van Horn L, Hsia J, et al. Régime alimentaire faible en gras et risque de maladie cardiovasculaire: Essai randomisé contrôlé de Modification de l’alimentation de l’Initiative pour la Santé des femmes. JAMA 2006; 295:655-66.
- Sacks FM, Lichtenstein AH, Wu JHY, et al. Graisses alimentaires et maladies cardiovasculaires: un avis présidentiel de l’American Heart Association. Tirage 2017; 136: e1-e23.
- Grundy SM. Acides gras monoinsaturés et métabolisme du cholestérol: implications pour les recommandations alimentaires. J Nutr 1989; 119:529-33.
- Hodson L, Skeaff CM, Chisholm WA. L’effet du remplacement des graisses saturées alimentaires par des graisses polyinsaturées ou monoinsaturées sur les lipides plasmatiques chez les jeunes adultes en liberté. Eur J Clin Nutr 2001; 55:908-15.
- Albert CM, Campos H, Stampfer MJ, et al. Taux sanguins d’acides gras n-3 à longue chaîne et risque de mort subite. N Engl J Med 2002; 346:1113-8.
- EPA Levels and Cardiovascular Outcomes in the Reduction of Cardiovascular Events with Icosapent Ethyl-Intervention Trial. Présenté par Deepak L. Bhatt lors de la session scientifique 2020 de l’American College of Cardiology, le 30 mars 2020.
- Décision Finale Concernant Les Huiles Partiellement Hydrogénées (Élimination Des Graisses Trans) (Site Web De La FDA). 2018. Disponible à l’adresse suivante : https://www.fda.gov/food/food-additives-petitions/final-determination-regarding-partially-hydrogenated-oils-removing-trans-fat. Consulté le 30/06/2020.
- Sacks FM, Svetkey LP, Vollmer WM, et al. Effets sur la pression artérielle de la réduction du sodium alimentaire et des approches diététiques pour arrêter l’hypertension (DASH). Groupe de Recherche collaboratif DASH-Sodium. N Engl J Med 2001; 344:3-10.
- Cook NR, Cutler JA, Obarzanek E, et al. Effets à long terme de la réduction du sodium alimentaire sur les résultats des maladies cardiovasculaires: suivi observationnel des essais de prévention de l’hypertension (TOHP). BMJ 2007; 334:885-8.
- Eckel RH, Jakicic JM, Ard JD, et al. Ligne directrice 2013 de l’AHA / ACC sur la gestion du mode de vie pour réduire le risque cardiovasculaire: un rapport du groupe de travail de l’American College of Cardiology / American Heart Association sur les directives de pratique. Je suis Coll Cardiol 2014; 63: 2960-84.
- Fleming J, Aspry KE, Resnicow K, Kris-Etherton PM. Traduire le guide de gestion du mode de vie ACC / AHA en pratique: conseils pour les cardiologues d’experts en médecine comportementale et en cardiologie nutritionnelles. http://www.acc.org. 06 janvier 2016. Consulté le 07/01/2020. https://www.acc.org/latest-in-cardiology/articles/2015/12/31/10/12/translating-the-acc-aha-lifestyle-management-guideline-into-practice.
Sujets cliniques: Diabète et Maladie Cardiométabolique, Dyslipidémie, Prévention, Métabolisme Lipidique, Nonstatines, Alimentation
Mots clés: Prévention Primaire, Prévention Secondaire, Légumes, Fruits, Alimentation, Méditerranéenne, Alimentation, Noix, Corylus, Juglans, Acide alpha-Linolénique, Solanum tuberosum, Groupes Témoins, Café, Huiles Végétales, Cholestérol, LDL, Cholestérol, HDL, Cholestérol, Diététique, Restauration Rapide, Facteurs de Risque, Acides Gras
< Retour aux annonces