Sprache und Fütterung Verbesserungen bei Kindern Nach Posterior Zunge-Krawatte Release: EIN Fall Serie
Richard Baxtera, c, Lauren Hughesb
aShelby Pediatric Dentistry, Pelham, AL 35124, USA
bExpressions Zentrum für Kommunikationsstörungen, Pelham, AL35124, USA
ccbeantworteter Autor: Richard Baxter, Shelby Pediatric Dentistry, 2490 Pelham Pkwy, Pelham, AL 35124, USA
Manuskript eingereicht am 25. April 2018, angenommen am 6. Juni 2018
Kurztitel: Rede und Fütterung nach Zungenbindung
doi: https://doi.org/10.14740/ijcp295w
- Abstract
- Introduction
- Case Reports
- Discussion
| Abstract | ▴Top |
Ankyloglossia, commonly referred to as „tongue-tie,” has recently seen a surge in cases and awareness mit einer entsprechenden Erhöhung der Diagnose und Behandlung. Die Evidenz, die die Freisetzung von Zungenbindern und die Verbesserung des Stillens miteinander verbindet, wurde zuvor veröffentlicht. Aufgrund fehlender veröffentlichter Beweise für Kinder glauben viele Mediziner jedoch immer noch, dass eine eingeschränkte Zunge bei älteren Kindern nicht zur Ernährung oder zu Sprachproblemen beiträgt. Der Zustand der Zungenbindung besteht in einem Kontinuum mit variablen Anzeichen und Symptomen. Einige Einschränkungen, hauptsächlich vordere oder „klassische“ Zungenbinder, sind gut sichtbar und leichter zu erkennen. „posteriore“ oder submuköse Zungenbindungen sind jedoch oft schwieriger zu diagnostizieren. In jüngster Zeit hat eine Zunahme des Bewusstseins und der Aufklärung zu einer verbesserten Erkennung dieser hinteren Zungenbänder geführt. Die in diesen Fallstudien vorgestellten Daten werden zeigen, dass selbst hintere Bindungen die Bewegung einschränken und orale Strukturen beeinflussen, die für Sprache und Fütterung erforderlich sind. In dieser Fallserie wurden fünf Patienten mit posterioren Zungenbeschränkungen einer CO2-Laser-Frenektomie ohne Vollnarkose oder Sedierung unterzogen. Nach einem schnellen Eingriff im Büro zeigten alle fünf Patienten eine erhöhte linguale Mobilität, die durch verbesserte Sprach- und Fütterungsfähigkeiten belegt wurde. Einige Verbesserungen wurden unmittelbar nach dem Eingriff vom klinischen Personal und der Familie des Kindes beobachtet. Während diese Patienten eine fortgesetzte Intervention durch einen Sprachpathologen benötigten, ermöglichte ihre verbesserte linguale Mobilität eine signifikantere und schnellere Verbesserung der Sprach- und Fütterungsfähigkeiten. Diese Fälle stellen den Status quo in Frage, dass Sprache und Fütterung nicht von der hinteren Zungenbindung betroffen sind. Weitere Forschung ist gerechtfertigt, um die Auswirkungen zu bestimmen, die alle Klassen von lingualen Einschränkungen auf die Sprach- und Fütterungsentwicklung haben können.
Schlüsselwörter: Ankyloglossie; Zungenbindung; Lippenbindung; Frenum; Frenektomie; Sprachprobleme; Fütterungsprobleme
| Einführung | ▴Top |
Probleme mit der Säuglingsernährung wurden in den letzten Jahrzehnten in mehreren Studien mit Zungenbindungen in Verbindung gebracht . Zu diesen Fütterungsproblemen gehören ein schlechter oder flacher Riegel, Rückfluss und übermäßiges Spucken, schlechte Gewichtszunahme, Würgen oder Würgen, Milchaustritt und Frustration an der Brust oder mit Flaschen . Brustwarzenschmerzen, „Lippenstift“ -förmige Brustwarzen, schlechte Brustdrainage, Soor, Mastitis und vorzeitiges Absetzen sind bei Müttern mit sprachgebundenen Babys häufig . Unglücklicherweise, Die Diagnose und Behandlung von Zungenbindern wird diskutiert und missverstanden, Viele Säuglinge haben eine nicht diagnostizierte Zunge oder Lippenbindung. Während einige linguale und labiale Einschränkungen identifiziert werden, wenn das Kind ein Säugling oder Kleinkind ist, betrachten viele Angehörige der Gesundheitsberufe nur schwere Einschränkungen als ein Problem (d. H. vordere Zungenbindung). Bei anderen medizinischen Problemen wie Autismus oder Schlafapnoe erkennt die medizinische Gemeinschaft, dass diese Zustände eher in ein Kontinuum oder Spektrum als in einen einzelnen Krankheitszustand passen. Tongue-Tie ist nicht anders. Ankyloglossie sollte als ein Spektrum der Einschränkung von den vorderen zu den hinteren Abschnitten der Zunge sowie unterschiedliche Ebenen der Elastizität und Dicke geschätzt werden. Wir schlagen einen Paradigmenwechsel im Denken von Medizinern und Zahnärzten vor, um ein breiteres Spektrum oraler Einschränkungen zu umfassen, die Schwierigkeiten beim Stillen, Sprechen und Füttern verursachen.
Vor kurzem begann das Konzept der posterioren Zungenbindung in der medizinischen Literatur Anerkennung zu finden . Viele Säuglinge zeigen Probleme mit der Pflege, die sich durch traditionelle Eingriffe nicht verbessern. Diese Babys haben keinen klassischen Haltegurt an der Zungenspitze, haben aber oft eine „hintere“ oder submuköse Einschränkung aufgrund eines dicken, engen oder kurzen Frenums. Das Lösen des hinteren Zungenbandes hat gezeigt, dass sich das Stillen bei stillenden Babys verbessert , Derzeit gibt es jedoch keine Fallberichte oder Studien, die eine Verbesserung bei Sprache oder fester Fütterung zeigen. Wenn diese Kinder aufwachsen, können sie Sprach- und Ernährungsstörungen entwickeln, die sich auf die Kommunikationsfähigkeiten und die Lebensqualität auswirken. Da es jedoch keine klassische Herzform oder „to-the-Tip“ -Zungenbindung gibt, ist diese rätselhafte Präsentation schwer zu diagnostizieren. Oft wird selbst ein anteriores oder klassisches Zungenband nicht als mögliche Ursache für Sprach- oder Fütterungsstörungen angesehen. Die Zunge ist neben einer Vielzahl anderer Funktionen das Hauptorgan, das sich mit diesen wichtigen Fähigkeiten befasst. Wenn eine anatomische Einschränkung, anterior oder posterior, eine funktionelle Einschränkung verursacht, sollte das Verständnis der Auswirkungen dieser Einschränkungen auf Ernährung und Sprache von allen medizinischen, zahnärztlichen und verwandten Angehörigen der Gesundheitsberufe, die Kinder bewerten und behandeln, anerkannt werden.
In den meisten Fällen wurden die Kinder von Sprachpathologen oder Kinderärzten zur Beurteilung und Behandlung ihrer eingeschränkten Frena an unser Büro überwiesen. Informationen zu Sprache, Fütterung und Mundgesundheit wurden mithilfe eines Fragebogens gesammelt, um zu beurteilen, ob funktionelle Einschränkungen vorhanden waren. Durch die Durchführung einer vollständigen intraoralen Untersuchung unter Verwendung der Kotlow-Klassifikation für Zungenbindung und Lippenbindung , gepaart mit dem Konzept der „funktionellen Ankyloglossie“ aus einem kürzlich erschienenen Artikel von Yoon et al. , Wir konnten feststellen, ob das Kind eine Einschränkung der Zungenbeweglichkeit hatte, die wahrscheinlich ein Problem mit der Fütterung oder der Sprache verursachte. Nach Einholung der Einverständniserklärung des Elternteils wurde die Freisetzung in der Zahnarztpraxis ohne Sedierung oder Vollnarkose unter Verwendung eines 10.600 nm LightScalpel-CO2-Lasers (LS-1005, LightScalpel Inc. Bothell, WA) für alle Fälle. Es war nur eine Lokalanästhesie erforderlich. Postoperative Dehnungen und Übungen wurden für 3 Wochen empfohlen, und ein Follow-up-Besuch war 1 Woche nach dem Eingriff geplant.
| Fallberichte | ▴Oben |
Fall 1
Ein 5-jähriger Junge wurde von seinem Sprachpathologen an unser Büro überwiesen, um die Kandidatur für eine Zungenbindung zu beurteilen. Er präsentierte sich mit gestörter Sprache und Fütterung. Mom berichtete, dass er die Sprachlaute / l /, / th /, / s /, / r / und / m / falsch artikuliert habe. Diese Sprachlautfehler wurden verschärft, als seine Sprechgeschwindigkeit zunahm. Sowohl vertraute als auch unbekannte Zuhörer hatten Schwierigkeiten, seine Rede zu verstehen. Der Patient sprach auch leise und murmelte oft. Seine Mutter beschrieb ihn als schüchtern und ohne Vertrauen in die Kommunikation mit anderen. Er hatte 2 Monate lang eine Sprachtherapie erhalten, bei der sein Therapeut auf eine angemessene Produktion des / l / -Klangs abzielte. Der Patient zeigte auch selektives Essen und knebelte an Lebensmitteln verschiedener Texturen. Dicke Texturen wie Kartoffelpüree waren für ihn besonders schwer zu tolerieren. Seine Mutter berichtete, dass er als Baby Schwierigkeiten hatte, pürierte Lebensmittel zu tolerieren. Er hatte einen starken Würgereflex und schlief auch unruhig.
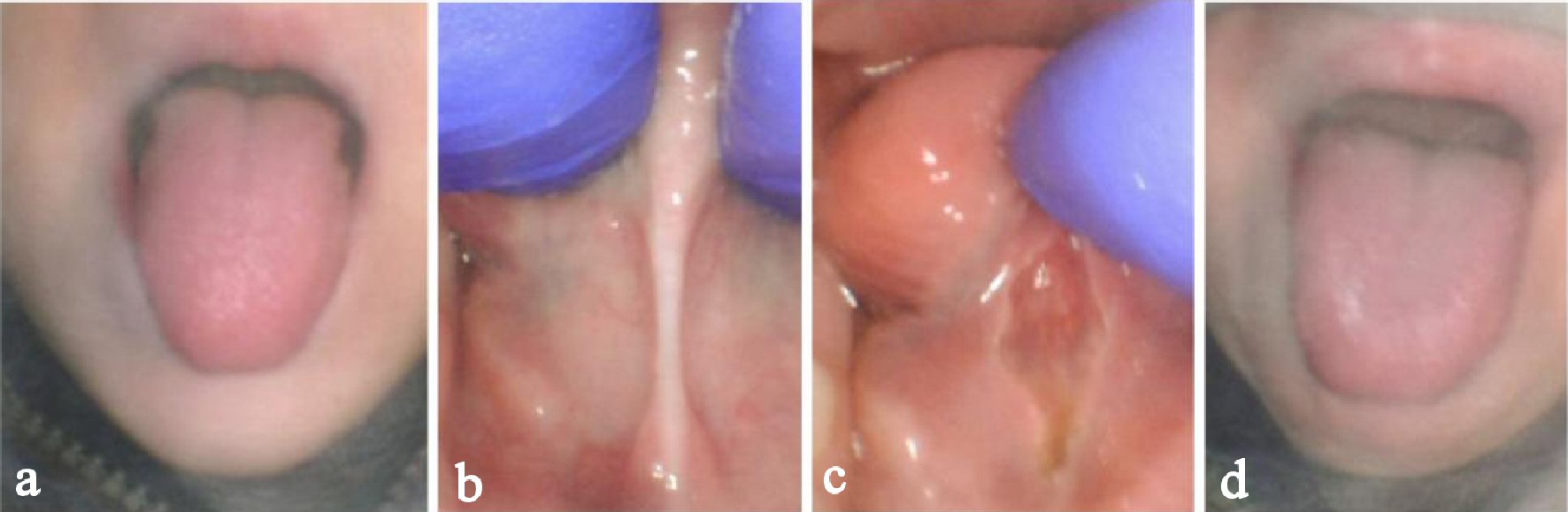
Bei der Untersuchung konnte der Patient seine Zunge über seine Lippen und etwa ein Drittel seines Kinns hinabragen (Abb. 1a). Er hatte eine relativ normale Streckung, konnte aber seine Zunge nicht ausreichend anheben, um seinen Gaumen zu erreichen, wenn sein Mund vollständig geöffnet war. Bei ihm wurde ein Kotlow-Zungenbinder der Klasse II diagnostiziert, der submukös oder posterior ist (Abb. 1b). Er hatte ein dickes Gewebeband für ein Frenum, das nicht leicht zu beobachten war, es sei denn, die Zunge war erhöht und wurde daher von anderen Gesundheitsdienstleistern übersehen.
 Klicken für großes Bild |
Abbildung 1. Fall 1 eines 5-jährigen Mannes mit versteckter hinterer Zungenbindung. Vor dem Eingriff maximale Protrusion (a) und maximale Elevation (b), unmittelbar nach dem Eingriff maximale Elevation (c) und maximale Protrusion (d). |
Die Behandlung verlief ereignislos, und mit Lachgas-Analgesie bei 50% für 10 min und 0,3 ml 2% Lidocain mit 1:100.000 epi direkt in das Frenum injiziert, wurden wir kann die Behandlung ohne Vollnarkose oder Sedierung abschließen. Wir haben alle Fasern im Frenum (Schleimhaut und Bindegewebe) bis zum Genioglossusmuskel freigesetzt, um einen normalen Bewegungsbereich zu gewährleisten und eine bessere Anhebung der Zunge zu ermöglichen (Abb. 1c). Wir verwendeten den CO2-Laser gepulst bei 29 Hz, Nicht-Superpuls 2 W bei 72.5%, also eine durchschnittliche Leistung von 1,45 W. Arzt, Patient und Elternteil stellten sofortige Zungenhöhungs- und -protrusionsgewinne fest (Abb. 1d). Follow-up-Übungen und Stretching wurden für 3 Wochen empfohlen.
Unmittelbar nach dem Eingriff bemerkte seine Mutter eine Verbesserung der Sprachverständlichkeit. Bei seinem Follow-up-Besuch 1 Woche später berichtete seine Mutter von einer kontinuierlichen Verbesserung der Sprachverständlichkeit. Insbesondere konnte er / s / und / m / mit erhöhter Genauigkeit produzieren. Sie berichtete von vermindertem Würgen beim Essen. Er hatte auch neue Lebensmittel probiert, von denen Mama sagte, dass er sie noch nie zuvor probiert hätte. Zum Beispiel aß er Schweinefleisch zum Abendessen und Quiche zum Frühstück. Vor der Frenektomie hätte er diese Lebensmittelauswahl geknebelt oder abgelehnt.
Fall 2
Dieser 5-jährige Mann war zum Zeitpunkt der Überweisung in Pflegefamilien, daher waren seine Geburts- und Krankengeschichte unbekannt. Der Patient hat die Sprachlaute / s /, / r / und / ch / falsch artikuliert. Er präsentierte sich mit Zungenstoß und Kieferrutsche nach links, wenn er sprach oder lächelte. Der Patient zeigte Würgen und Erbrechen beim Verzehr verschiedener Texturen, hauptsächlich jedoch bei weichen Lebensmitteln. Diese Verhaltensweisen hatten seit dem Umzug in sein jetziges Pflegeheim abgenommen, aber er war weiterhin abgeneigt, neue Lebensmittel auszuprobieren. Er klagte häufig über Nackenschmerzen.
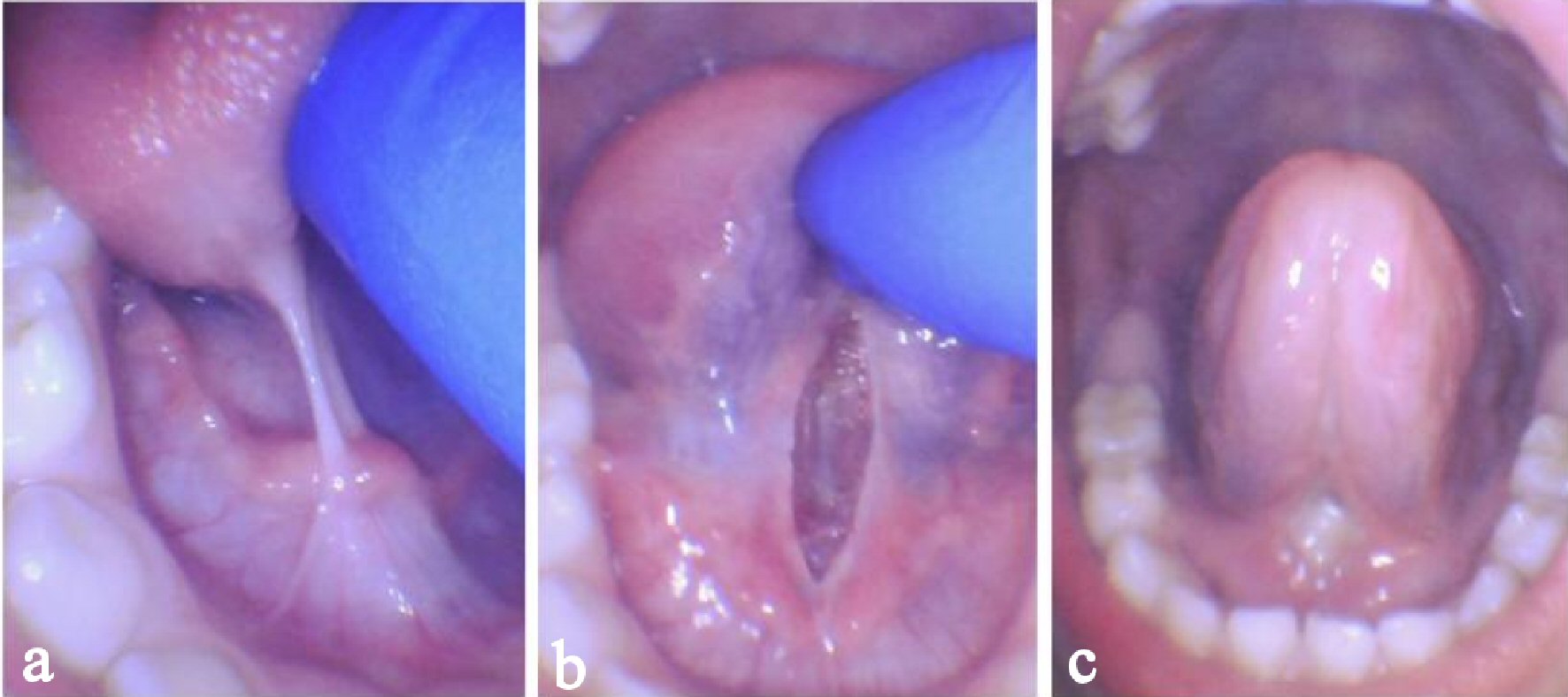
Bei dem Patienten wurde ein posteriores Zungenband (Kotlow-Klasse II) diagnostiziert. Aufgrund der posterioren Natur des Zungenbandes wurde die Zunge unter Verwendung eines digitalen Drucks auf beiden Seiten der Einschränkung erhöht, um die Diagnose zu bestätigen (Abb. 2a). Das Kind erhielt 50% Lachgas / 50% Sauerstoff zur Anxiolyse für 10 min und 0,3 ml 2% Lidocain mit 1: 100.000 epi wurde direkt in das Frenum injiziert. Der CO2-Laser wurde für ungefähr 10 s verwendet, beginnend in der Mitte des Frenums. Der Laser wurde langsam von links nach rechts bewegt, um das Frenum horizontal zu verdampfen. Die Wunde war ungefähr 2 mm tief und hatte ein rautenförmiges Aussehen, was auf eine vollständige Freisetzung von angebundenem Gewebe einschließlich aller Schleimhäute und Bindegewebe hinwies (Abb. 2b). Follow-up-Übungen und Stretching wurden für 3 Wochen empfohlen.
 Klicken für großes Bild |
Abbildung 2. Fall 2 eines 5-jährigen Mannes mit posteriorer Zungenbindung. Vor dem Eingriff maximale digitale Elevation (a), unmittelbar nach dem Eingriff maximale digitale Elevation (b), Heilung nach 1 Woche mit anhaltender Elevation und erhöhter Mobilität (c). |
Bei der 1-wöchigen Nachuntersuchung berichtete der Patient über keine Schmerzen und zeigte eine erhöhte linguale Elevation (Abb. 2c). Seine Pflegemutter, eine Physiotherapeutin, war sehr zufrieden mit dem Fortschritt des Kindes. Sie bemerkte eine verbesserte Sprachverständlichkeit, insbesondere bei den Sprachlauten / s /, / r / und / ch /. Er zeigte eine erhöhte Motivation beim Üben neuer Sprachlaute. Die Bewegungsfreiheit im Nacken wurde von seiner Pflegemutter deutlich verbessert, was es ihm nun ermöglichte, bequem auf dem Bauch zu schlafen. Sie gab auch an, dass das Kind nach der Frenektomie größere Bissen Nahrung zu sich nahm. Er aß Lebensmittel wie Joghurt, Kartoffeln, Pudding und Kuchen, ohne zu würgen oder auszuspucken. Dies waren Lebensmitteltexturen, die er zuvor nicht toleriert hätte.
Fall 3
Dieses 11-jährige Mädchen zeigte disfluency und schlechte Sprachverständlichkeit (ihre Mutter berichtete „Baby Talk“, Stottern und Murmeln). Sie zeigte besondere Schwierigkeiten mit den Sprachlauten / th / und / l /. Die Fütterungsgeschichte des Patienten beinhaltete schlechte Pflege und Ernährung, Koliken und Schwierigkeiten bei der Gewichtszunahme. Als die Patientin anfing, feste Nahrung zu sich zu nehmen, zeigte sie selektives Essen und eine langsame Aufnahmerate. Ihre Ernährung bestand aus Brot und Süßigkeiten mit minimaler Fleischaufnahme. Der Patient klagte täglich über Nackenschmerzen (besonders morgens) und zeigte im Schlaf Bruxismus. Sie zeigte Tag und Nacht Mundatmung und litt an chronischen Nasennebenhöhlenentzündungen.
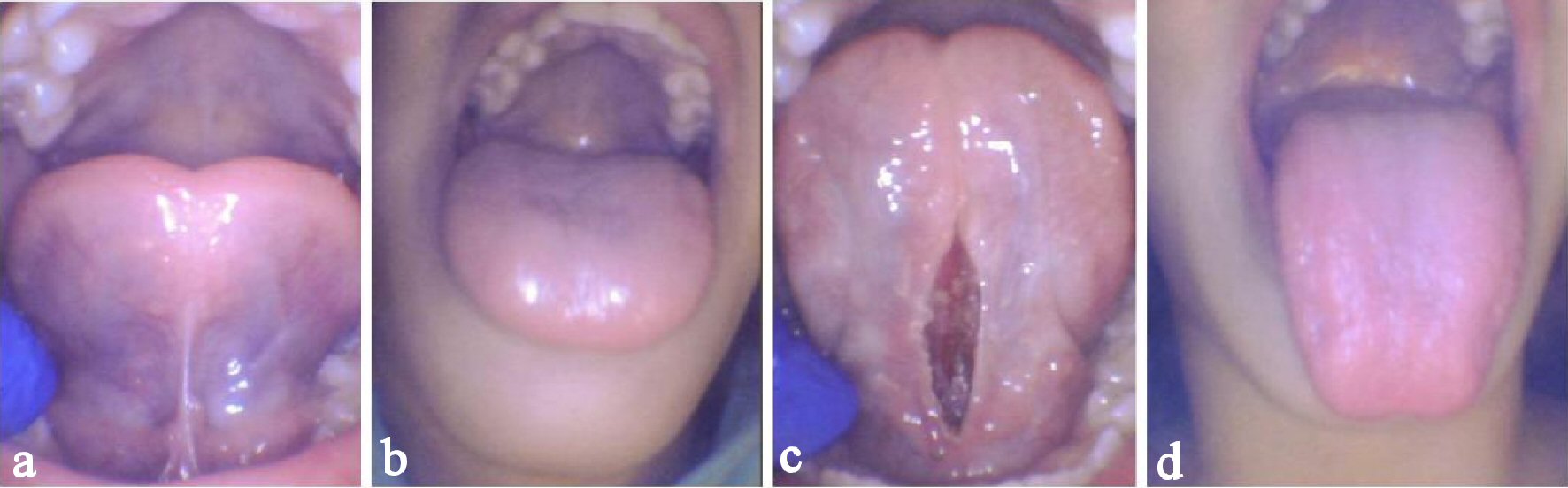
Der Patient hatte einen schmalen Gaumen mit hohem Bogen. Bei ihr wurde eine hintere Zungenbindung (Kotlow-Klasse II) diagnostiziert. Aufgrund der posterioren Natur des Zungenbandes wurde die Zunge unter Verwendung eines digitalen Drucks auf beiden Seiten der Einschränkung erhöht, um die Diagnose zu bestätigen (Abb. 3a). Es wurde ein minimaler lingualer Vorsprung über die Lippen beobachtet, und die linguale Erhebung war begrenzt (Abb. 3b). Sie hob erfolgreich ihre Zunge auf ungefähr 50% ihrer maximalen Mundöffnung.
 Klicken für großes Bild |
Abbildung 3. Fall 3 einer 11-jährigen Frau mit posteriorem Zungenband und eingeschränkter Elevation und Protrusion. Vor dem Eingriff maximale Höhe (a) und Protrusion (b), unmittelbar nach dem Eingriff maximale Höhe (c) und Protrusion (d). |
Der Patient erhielt Lachgas zur Anxiolyse und 0,3 ml 2% Lidocain 1:100.000 epi wurden in das Frenum injiziert. Das Gewebe wurde mit dem CO2-Laser mit einer durchschnittlichen Leistung von 1,45 W für ungefähr 20 s verdampft. Elevation und Protrusion wurden sofort signifikant verbessert (Abb. 3c, d). Follow-up-Übungen und Stretching wurden für 3 Wochen empfohlen. Ihre Mutter berichtete unmittelbar nach dem Eingriff von einer verbesserten Sprachverständlichkeit und bemerkte das Vorhandensein von Sprachgeräuschen, die der Patient zuvor nicht erzeugen konnte. Der Patient bemerkte eine sofortige Linderung der Nackenspannung. Während eines Follow-up-Telefonats 3 Wochen später stellte die Mutter des Patienten eine deutliche Verbesserung der Sprachverständlichkeit und eine angemessenere Nahrungsaufnahme fest. Sie aß konsequent „volle Mahlzeiten“. Die Patientin und ihre Mutter berichteten von einer verbesserten Schlafqualität und einer signifikant verringerten Nackenspannung.
Fall 4
Dies ist ein 2 Jahre und 10 Monate alter Junge, der von seinem Sprachpathologen zur Beurteilung der Kandidatur für eine Zungenbindung überwiesen wurde. Der Patient begann erst im Alter von 2 Jahren zu plappern und sagt derzeit ungefähr 30 Wörter. Er hat Sprachtherapie für 1 Jahr erhalten und hat minimale Fortschritte gemacht. Seine Rede war sowohl für vertraute als auch für unbekannte Zuhörer schwer zu verstehen. Der Patient zeigt manchmal eine Lebensmittelverpackung in beiden Wangen, zeigte jedoch keine anderen Fütterungsbedenken. Er hat eine Geschichte von chronischen Ohrenentzündungen.
Bei der Untersuchung wurde bei ihm eine hintere Kotlow-Zungenbindung der Klasse I diagnostiziert, die nur beim Zurückziehen sichtbar war (Abb. 4a). Obwohl der Bereich auf den ersten Blick normal erschien, war das Gewebe eng und zeigte bei der Manipulation eine minimale Elastizität. Vor der Frenektomie wurde die Zunge mit topischem Betäubungsgelee von 2,5% Lidocain, 2,5% Prilocain betäubt. Der CO2-Laser wurde bei 1,45 avg verwendet. W für 5 s. Der Patient zeigte während des Eingriffs Unbehagen, beruhigte sich jedoch sofort nach Abschluss. Die Zungenhöhe wurde sofort verbessert, und der sublinguale Bereich fühlte sich weich und schwammig mit normaler Elastizität an (Abb. 4b). Follow-up-Übungen und Stretching wurden für 3 Wochen empfohlen.
 Klicken für großes Bild |
Abbildung 4. Ein 2-jähriger Mann mit versteckter hinterer Zungenbindung. Vor der Freisetzung maximale Elevation (a), unmittelbar nach der Freisetzung Elevation, keine Blutung und rautenförmige Wunde mit erhöhter Elevation (b). |
Bei der 1-wöchigen Nachuntersuchung des Patienten berichtete seine Mutter über eine signifikante Verbesserung. Er plappert jetzt den größten Teil des Tages, und er begann, mehr Vokale zu verbalisieren und früh Konsonantenklänge zu entwickeln. Bald nach dem Eingriff begann der Patient, neue Wörter zu verwenden (d. H. „Eis“) und Wörter zu kurzen Phrasen zu kombinieren (d. H. „up me“). Er schien Wünsche und Bedürfnisse effektiver zu kommunizieren und begann, Nicht-Sprachlaute (dh Tierlaute) zu imitieren. Seine Mutter berichtete, dass er weniger frustriert und im Allgemeinen glücklicher sei. Obwohl die Fütterung vor dem Eingriff kein großes Problem darstellte, berichtet die Mutter des Patienten über einen merklichen Unterschied in der Geschwindigkeit und Menge der Aufnahme („Er isst viel mehr und viel schneller“), und er hörte auf, Lebensmittel zu verpacken.
Fall 5
Dieses 17 Monate alte Mädchen hatte eine Sprach- und Sprachverzögerung. Sie begann zu plappern 15 Monate und sagte nur ein paar Worte, einschließlich „Mama“ und „Dada“ zum Zeitpunkt der Beurteilung. Ihr Kinderarzt und Gastroenterologe empfahl einen oberen GI-Bereich und eine modifizierte Barium-Schwalbe aufgrund einer Vorgeschichte von Verdauungs- und Schluckproblemen, einschließlich häufigem Ersticken an Flüssigkeiten. Als Säugling zeigte der Patient eine schlechte Ernährung beim Stillen und Füttern mit der Flasche, eine schlechte Gewichtszunahme, Reflux und Koliken. Die Mutter erlebte schmerzhafte Stillzeit. Mom teilte auch mit, dass es schwierig sei, die Kiefer-Frontzähne des Patienten zu putzen. Der Patient wachte während der Nacht häufig auf und zeigte im Schlaf Unruhe.
Bei der intraoralen Untersuchung wurde bei dem Patienten eine signifikante Oberkieferlippenbindung (Kotlow-Klasse IV) und eine hintere Zungenbindung (Kotlow-Klasse II) diagnostiziert. Ein Blanchieren des Oberkieferfrenums war beim Zurückziehen offensichtlich und das Vorhandensein eines Diastems wurde beobachtet (Abb. 5a). Der hintere Zungenbinder war sichtbar und leicht zu palpieren, indem ein Finger über den Mundboden geführt wurde (Abb. 5b). Das linguale Frenum fühlte sich wie eine enge Schnur mit minimaler Elastizität an. Ein topisches betäubendes Gelee, bestehend aus 2,5% Lidocain / 2.5% Prilocain wurde in der Oberlippe und unter der Zunge aufgetragen. Einige Tropfen 2% Lidocain mit 1:100:000 Epi wurden in das Oberkieferfrenum injiziert. Es war keine Sedierung, Lachgas oder Vollnarkose erforderlich. Das CO2-Laserverfahren dauerte ungefähr 15 s für die maxillare Frenumfreisetzung bei durchschnittlich 2,1 W und 5 s für die linguale Frenumfreisetzung bei durchschnittlich 1,45 W. Sofort wurde eine größere Beweglichkeit mit der Oberlippe und eine größere Erhebung mit der Zunge festgestellt (Abb. 5c, d). Keine Stiche waren erforderlich, und Follow-up-Übungen und Stretching wurden für 3 Wochen empfohlen.
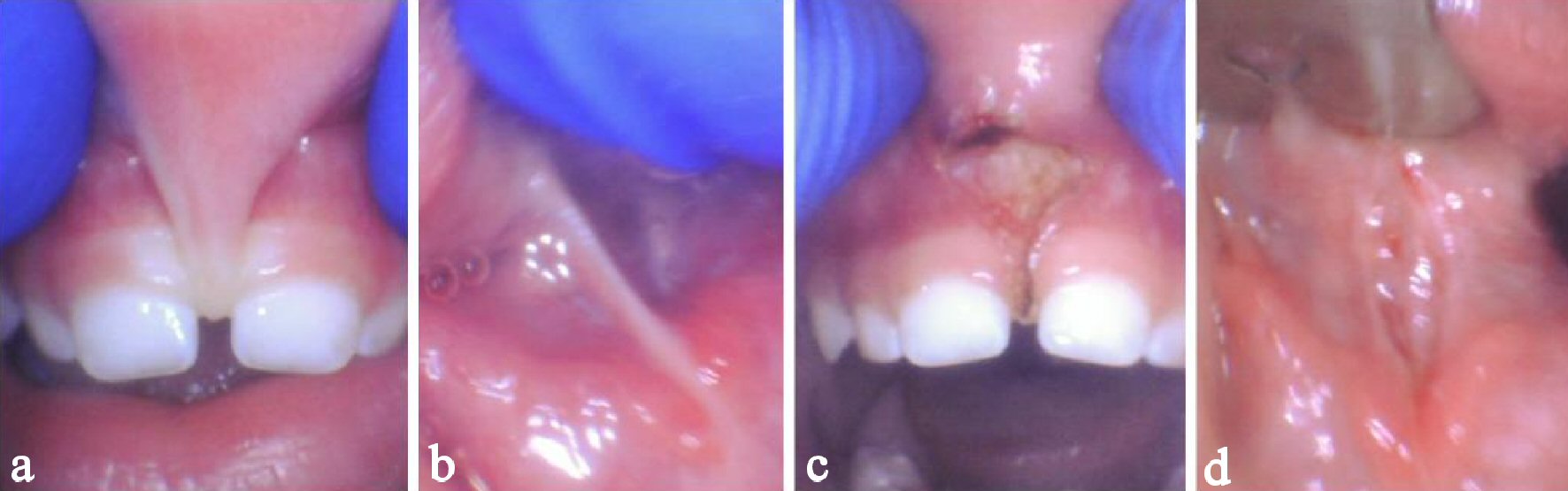 Klicken für großes Bild |
Abbildung 5. Ein 17 Monate altes Mädchen mit restriktiver Oberkieferlippenbindung und hinterer Zungenbindung. Vor der Freigabe lip-Krawatte (a) und hinteren Zunge-Krawatte (b). Unmittelbar nach der Freisetzung erhöhte Oberkieferlippe Elevation (c) und Zunge Elevation (d). |
Ihre Mutter berichtete, dass sie am ersten Tag, unmittelbar nach dem Eingriff, vier neue Wörter sagte: Bubba, Papaya, Saft und heiß. Sie berichtete auch, dass der Patient seit dem Eingriff nicht an Flüssigkeiten erstickte oder ausspuckte. Ihre Mutter berichtete, dass sich die Qualität ihrer Stimme verbessert habe („ihre Stimme ist lauter, klarer und nicht so kratzig“).
| Diskussion | ▴Oben |
Drei Verfahren werden häufig verwendet, um angebundenes Mundgewebe freizusetzen: Frenotomie, Frenektomie und Frenuloplastik. Eine Frenotomie ist ein „Snip“ oder „Clip“ des Frenums und lässt oft einen dicken hinteren Bereich des Frenums unberührt. Es bietet eine gewisse Verbesserung der Länge oder Beweglichkeit, und wenn mehrere Schnitte gemacht werden, ist eine vollständige Freigabe möglich, aber oft hinterlässt ein Schnitt mit einer Schere eine unvollständige Freigabe. Eine Frenektomie beinhaltet die Entfernung des Frenums durch Herausschneiden des Gewebes mit einem Laser, Skalpell oder einer Schere. Die Frenuloplastik zielt darauf ab, die Zunge durch spezifische Inzisions- und Wundverschlussmethoden mit Nähten zu verlängern, und kann mit einem Laser, Skalpell oder einer Schere durchgeführt werden. Alle oben berichteten Fälle waren Frenektomien mit einem CO2-Laser, von denen berichtet wird, dass sie weniger Schmerzen nach dem Eingriff verursachen als Freisetzungsverfahren mit Skalpellen . Die Verwendung eines Lasers ermöglicht auch eine hervorragende Blutstillung und chirurgische Kontrolle sowie eine bemerkenswerte Wundheilung ohne Nähte . Dentallaser, insbesondere der CO2-Laser, haben das Frenektomie-Verfahren revolutioniert. Es kann nun als kleinere durchgeführt werden, im Büro Verfahren ohne die Notwendigkeit einer Vollnarkose oder Sedierung. Frenektomien oder Frenuloplastien, die mit traditionellen Methoden wie Skalpell oder Schere durchgeführt werden, erfordern häufig eine Sedierung oder Vollnarkose . Die Forscher sind nicht davon überzeugt, dass die Anwendung von Anästhesie bei Kindern sicher ist, insbesondere für Säuglinge und Kinder unter 2 Jahren .
Freisetzungsverfahren mit Lasern erfordern nur ein Lokalanästhetikum in Form eines topischen Gels oder einer Injektion in den Operationsbereich. Frenectomies, die durch Laser durchgeführt werden, werden häufig in einer Angelegenheit von Sekunden abgeschlossen, während Operationen, die Beruhigung oder allgemeine Anästhesie erfordern, eine längere Zeitverpflichtung, höhere Kosten und größeres Risiko erfordern. Intraoperative chirurgische Risiken mit Laser sind äußerst selten. Da ein Laser inhärent bakterizid ist, ist diese Freisetzungsmethode ein besonders geringes Infektionsrisiko . Eine postoperative Infektion wurde nie dokumentiert. Minimale bis mäßige Blutungen sind möglich, können jedoch leicht mit Gaze und Druck behandelt werden. Tatsächlich haben die meisten Laserwunden überhaupt keine Blutung. Ein erfahrener Arzt minimiert das Blutungsrisiko, indem er die Diamantwunde schmal hält, um zu vermeiden, dass die oberflächlichen Venen unter der Zunge freigelegt werden.
Die Lasersicherheitsprotokolle wurden bei allen Eingriffen strikt befolgt, einschließlich des Augenschutzes für alle Personen im Raum (einschließlich des Patienten) in allen Fällen, auf die in diesem Artikel Bezug genommen wird. Jedes Verfahren wurde unter Verwendung eines 10.600 nm CO2-Lasers (LS-1005, LightScalpel Inc., Bothell, WA). Die Lasereinstellungen variieren je nach Gewebetyp, aber die Patienten erhielten im Allgemeinen 2 W gepulst bei 72,5% Tastverhältnis und 29 Hz so 1.45 W durchschnittliche Leistung für 10 – 20 s. Vorher-Nachher-Bilder jeder Einschränkung sind entscheidend für die Dokumentation, Familienbildung und den Schutz im Falle eines Audits. Wir nehmen Vorher-Nachher-Videos oder Sprachproben, um Unterschiede in der Sprachverständlichkeit informell zu bewerten. Wie oben erwähnt, gibt es oft einen unmittelbaren Unterschied, der von Eltern, Patienten, Klinikern und anderen Betreuern beobachtet wird. Typische Ergebnisse sind eine klarere und lautere Stimme sowie eine sofortige Verbesserung der betroffenen Sprachlaute.
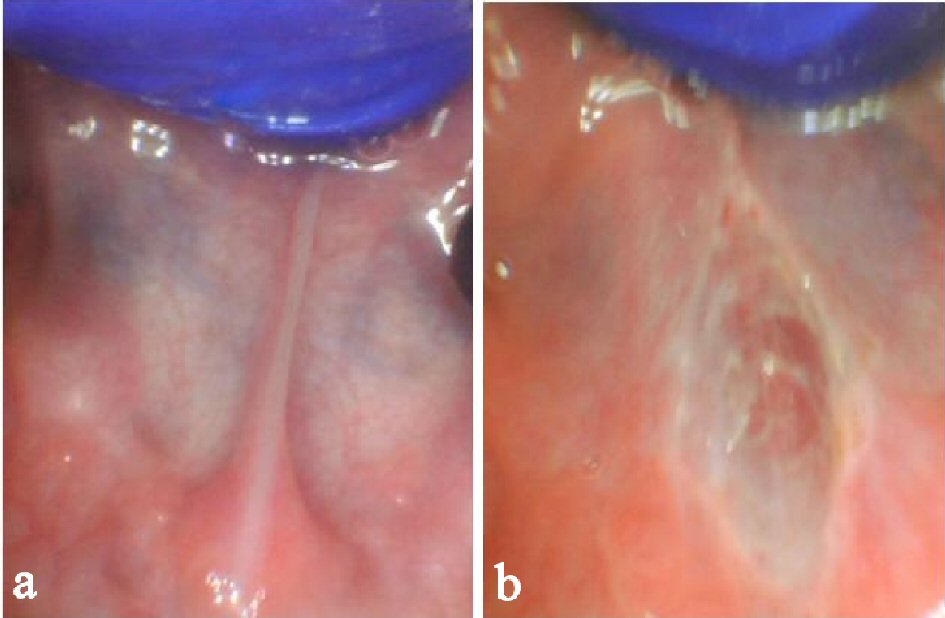
Wir haben Patienten angetroffen, die nach einer Frenotomie mit einem Skalpell oder einer Schere aufgrund einer teilweisen Freisetzung nur begrenzte Fortschritte bei den funktionellen oralen Fähigkeiten (d. H. Kauen, Sprachverständlichkeit) zeigten. In unserer klinischen Erfahrung führen Frenektomien, die durch Laser durchgeführt werden, konsistenter zu einer vollständigen Freisetzung des angebundenen Mundgewebes aufgrund erhöhter Sichtbarkeit und chirurgischer Präzision. Einige Patienten (keine in dieser Serie) hatten ursprünglich eine hintere Zungenbindung, die nach einer unvollständigen Frenotomie oder einem ineffektiven Dehnungsprotokoll erstellt wurde. Zum Beispiel zeigte der in Abbildung 6a dargestellte Säugling weiterhin Schwierigkeiten beim Stillen nach der Frenotomie mit einer Schere. Nachdem der hintere Aspekt des Frenums mit dem CO2-Laser richtig gelöst worden war, verschwanden die Symptome (Abb. 6b). Unvollständige Freisetzungsverfahren können die inkonsistenten Ergebnisse der Frenotomie / Frenektomie in der Vergangenheit erklären . Viele Patienten, die eine minimale Verbesserung der Sprache oder der Fütterung nach der Frenotomie sahen, haben möglicherweise eine unvollständige Freisetzung erhalten oder litten unter ineffektivem Wundmanagement, wodurch sich das Frenum wieder anbringt.
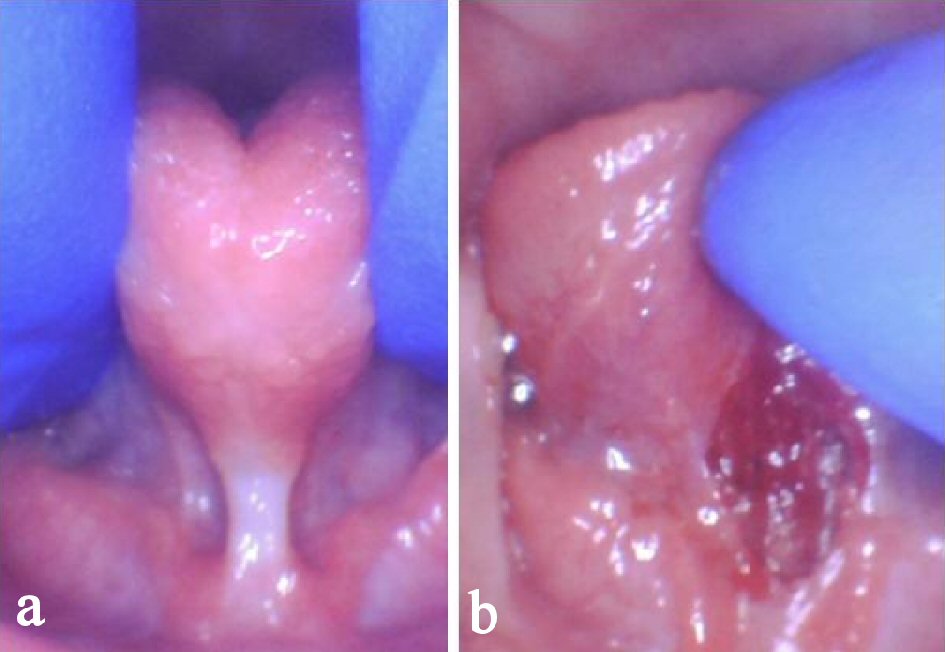 Klicken für großes Bild |
Abbildung 6. Falsch freigesetzte Zunge nach Scherenfrenotomie mit beeinträchtigter Zungenhöhe und dickem Band aus fibrösem Gewebe (a). Unmittelbar nach der Freisetzung zeigt rautenförmige Wunde, Blutstillung und erhöhte Erhebung der Zunge (b). |
Das Wundmanagement ist ein wichtiger Schritt im Frenektomieprozess, insbesondere wenn keine Nähte verwendet werden, da der Bereich durch sekundäre Absicht anstelle des primären Verschlusses heilt. Wenn kein ordnungsgemäßes Wundmanagement durchgeführt wird, kann ein als Wiederanbringung bezeichneter Prozess auftreten, der es dem Bereich ermöglicht, wieder zusammen zu heilen und die Mobilität zu verringern, wodurch die Funktion eingeschränkt wird. Ein Wundmanagementprotokoll mit Dehnungen und Kräftigungsübungen stellt sicher, dass das Gewebe während der Wundheilung frei von Einschränkungen bleibt. Wir empfahlen den Eltern, 3 Wochen lang dreimal täglich aktive Wundbehandlungsübungen mit sanftem, aber festem Druck durchzuführen, um die Zunge und die Lippe anzuheben und die Wunde getrennt zu halten. Diese Dehnung legte Spannung auf die Wunde, um sicherzustellen, dass sie nicht wieder zusammenwuchs. Die Visualisierung des Diamanten während der Dehnung mit einer Taschenlampe wurde empfohlen, um sicherzustellen, dass die Diamantwunde in einer länglichen Position so weit wie möglich verheilt ist. Darüber hinaus wurden myofunktionelle Zungenübungen zur Stärkung der Zunge in verschiedenen Positionen (Elevation, Protrusion, laterale Extension und Klickgeräusche) gefördert. Ein 1-wöchiger Follow-up-Besuch ist ein wesentlicher Bestandteil des Erfolgs, und bei Bedarf kann der Anbieter eine tiefere Dehnung durchführen, wenn der Bereich Anzeichen einer Einschränkung oder erneuten Befestigung aufweist. Die Wiederbefestigung stellt das größte Risiko für den Erfolg des Freigabeverfahrens dar.
Sprach- und Ernährungsdefizite, die sich aus dem Vorhandensein von angebundenem Mundgewebe ergeben, werden wahrscheinlich nicht allein durch traditionelle Sprachtherapie korrigiert. Eine ineffiziente Struktur schränkt den Fortschritt ein und muss korrigiert werden, damit der Patient den vollen Nutzen aus der Sprach- und Fütterungsintervention ziehen kann. Frenektomie ist ein geringes Risiko, in Office-Verfahren, das für funktionelle Verbesserung der Sprachverständlichkeit, Tonaufnahme und Fütterung Erfolg ermöglichen kann. Wie in den oben diskutierten Fallstudien zu sehen ist, sind die Ergebnisse variabel und niemals garantiert. Die meisten Patienten, die eine Frenektomie erhalten, zeigen jedoch einige Fortschritte bei der Entwicklung geeigneter Fütterungsfähigkeiten, einer verbesserten Sprachverständlichkeit oder einer erhöhten Spracherkennung. Historisch gesehen nehmen Artikulationsfehler nach dem Lösen des Zungenbandes ab .
Die Existenz von submukösen / posterioren Zungenbindungen wird weiterhin unter Angehörigen der Gesundheitsberufe diskutiert. Sie werden oft durch gemeldete oder beobachtete Symptome identifiziert, da sie manchmal durch visuelle oder physische Beurteilung schwer zu erkennen sind. Leider gehen viele Personen mit einer hinteren Zungenbindung Jahre, bevor die Einschränkung identifiziert wird. Es ist interessant, dass Personen, die an angebundenem Mundgewebe leiden, durchweg scheinbar nicht verwandte Symptome wie Nackenschmerzen und Verspannungen, schlechte Schlafqualität, Kopfschmerzen und Bruxismus aufweisen. Nach unserer Erfahrung und anderen, diese Symptome, zusammen mit funktionellen Defiziten in der Sprache und Fütterung Fähigkeiten, oft verbessern sich nach einem erfolgreichen Release-Verfahren, unabhängig davon, ob eine vordere oder hintere Zunge-Krawatte vorhanden ist.
Tethered oral tissue assessment and treatment require a team approach involving a speech-language pathologe, myofunktioneller Therapeut, Kinderarzt, und release provider. Die Freisetzung eines eingeschränkten Frenums bietet einem Patienten die Möglichkeit für einen angemessenen lingualen Bewegungsumfang, aber die Beurteilung durch einen Sprachpathologen oder einen Spezialisten für Mundfunktion ist erforderlich, um festzustellen, ob die Funktion für Sprache, Ernährung und Mundgesundheit ausreichend ist. Viele Patienten mit angebundenem Mundgewebe entwickeln kompensatorische Strategien und schlechte Mundgewohnheiten, die eine Behandlung erfordern, um die Verbesserung der Mundfunktion sicherzustellen . Die Beurteilung und Therapie durch einen Sprachpathologen oder Mundfunktionsspezialisten ist erforderlich, um sicherzustellen, dass der Patient den vollen Nutzen aus dem Freisetzungsverfahren zieht.
Zu diesem Zeitpunkt fehlt Literatur zur Unterstützung der Strukturkorrektur gefolgt von Sprach- und / oder Fütterungsinterventionen. Wir planen, in naher Zukunft eine prospektive Studie einzuleiten, um den Fortschritt zu quantifizieren, den wir mit dieser Methode sehen. Aktuelle Daten unterstützen eine positive Beziehung zwischen einer erfolgreichen Frenektomie und einer Verbesserung der Sprach- und Fütterungsfähigkeiten, aber eine kontinuierliche Qualitätsforschung ist gerechtfertigt, um die offensichtlichen Vorteile von Freisetzungsverfahren zu unterstützen.
Zustimmung
Für alle diese Verfahren wurde von den Eltern eine schriftliche Einverständniserklärung eingeholt.
Interessenkonflikt
Die Autoren erklären keinen Interessenkonflikt.
| ▴Top |
- Berry J, Griffiths M, Westcott C. A double-blind, randomized, controlled trial of tongue-tie division and its immediate effect on breastfeeding. Breastfeed Med. 2012;7(3):189-193.
doi pubmed - Buryk M, Bloom D, Shope T. Efficacy of neonatal release of ankyloglossia: a randomized trial. Pediatrics. 2011;128(2):280-288.
doi pubmed - Emond A, Ingram J, Johnson D, Blair P, Whitelaw A, Copeland M, Sutcliffe A. Randomisierte kontrollierte Studie zur frühen Frenotomie bei gestillten Säuglingen mit leichter bis mittelschwerer Zungenbindung. Arch Dis Kind fetalen Neugeborenen Ed. 2014;99(3): F189-195.
doi pubmed - Ghaheri BA, Cole M, Fausel SC, Chuop M, Streitkolben JC. Verbesserung des Stillens nach Freisetzung von Zungenbindung und Lippenbindung: Eine prospektive Kohortenstudie. Laryngoskop. 2017;127(5):1217-1223.
doi pubmed - Kotlow LA. Orale Diagnose von abnormalen Frenumbefestigungen bei Neugeborenen und Säuglingen: Bewertung und Behandlung des Oberkiefer- und Lingualfrenums mit dem Erbium: YAG-Laser. In: Pediatric Dent Care. 2004;10:11-14.
- Siegel SA. Aerophagie induzierte Reflux bei stillenden Säuglingen mit Ankyloglossie und verkürzter Oberkieferfrenula (Zungen- und Lippenbindung). Internationale Zeitschrift für klinische Pädiatrie. 2016;5:6-8.
doi - Kotlow L. Diagnose und Behandlung von Ankyloglossie und gebundenem Oberkiefer-Zwölffingerdarm bei Säuglingen mit Er:YAG- und 1064-Diodenlasern. In: Eur Arch Paediatr Dent. 2011;12(2):106-112.
doi pubmed - Crenshaw JT. Gesunde Geburtspraxis # 6: Halten Sie Mutter und Baby zusammen – es ist am besten für Mutter, Baby und Stillen. J Perinat Educ. 2014;23(4):211-217.
doi pubmed - Coryllos E, Genna CW, Salloum AC, et al. Angeborene Zungenbindung und ihre Auswirkungen auf das Stillen. Stillen: Am besten für Mutter und Kind. Amerikanische Akademie für Pädiatrie; 2004;1-6.
- Chu MW, Blüte DC. Posteriore Ankyloglossie: ein Fallbericht. Int J Pediatr Otorhinolaryngol. 2009;73(6):881-883.
doi pubmed - Kotlow LA. Ankyloglossie (Zungenbindung): ein Diagnose- und Behandlungsproblem. Quintessence Int. 1999;30(4):259-262.
pubmed - Kotlow LA. Diagnose und Verständnis der Oberkieferlippe (Oberlippe, Oberlippenfrenum) im Zusammenhang mit dem Stillen. J Hum Lact. 2013;29(4):458-464.
doi pubmed - Yoon A, Zaghi S, Weitzman R, Ha S, Gesetz CS, Guilleminault C, Liu SYC. Auf dem Weg zu einer funktionellen Definition von Ankyloglossie: validierung der aktuellen Bewertungsskalen für die Länge des lingualen Frenulums und die Zungenbeweglichkeit bei 1052 Probanden. Schlaf Atem. 2017;21(3):767-775.
doi pubmed - Haytac MC, Ozcelik O. Bewertung der Patientenwahrnehmung nach Frenektomieoperationen: ein Vergleich von Kohlendioxidlaser- und Skalpelltechniken. In: J Periodontol. 2006;77(11):1815-1819.
doi pubmed - Kupietzky A, Botzer E. Ankyloglossie bei Säuglingen und Kleinkindern: klinische Vorschläge für Diagnose und Management. Pediatr Dent. 2005;27(1):40-46.
pubmed - Reddy SV. Wirkung von Vollnarkotika auf das sich entwickelnde Gehirn. J Anaesthesiol Clin Pharmacol. 2012;28(1):6-10.
doi pubmed - Mellon RD, Simone AF, Rappaport BA. Verwendung von Anästhetika bei Neugeborenen und Kleinkindern. Anesth Analg. 2007;104(3):509-520.
doi pubmed - Kato T, Kusakari H, Hoshino E. Bakterizide Wirksamkeit des Kohlendioxidlasers gegen bakterienverseuchtes Titanimplantat und anschließende zelluläre Adhäsion an bestrahltem Bereich. Laser Surg Med. 1998;23(5):299-309.
doi - Fernando C. Tongue tie – von Verwirrung zu Klarheit: ein Leitfaden zur Diagnose und Behandlung von Ankyloglossie. Tandem Publikationen. 1998.
- Messner AH, Lalakea ML. Die Wirkung von Ankyloglossie auf die Sprache bei Kindern. Otolaryngol Kopf Hals Surg. 2002;127(6): 539-545.
doi pubmed - Lalakea ML, Messner AH. Ankyloglossie: die jugendliche und erwachsene Perspektive. Otolaryngol Kopf Hals Surg. 2003;128(5): 746-752.
doi - Ito Y, Shimizu T, Nakamura T, Takatama C. Wirksamkeit der Zungenbindung bei Sprachstörungen bei Kindern. Pediatr Int. 2015;57(2):222-226.
doi pubmed
Dieser Artikel wird unter den Bedingungen der Creative Commons Attribution Non-Commercial 4.0 International License vertrieben, die eine uneingeschränkte nichtkommerzielle Nutzung, Verbreitung und Reproduktion in jedem Medium ermöglicht, sofern das Originalwerk ordnungsgemäß zitiert wird.
International Journal of Clinical Pediatrics wird von Elmer Press Inc. veröffentlicht.