författare: Brit Long, MD (@long_brit – EM Chief Resident at SAUSHEC, USAF) // redigerad av: Alex Koyfman, MD (@EMHighAK – EM behandlande läkare, UTSW / Parkland Memorial Hospital) och Manpreet Singh, MD (@MPrizzleER – klinisk instruktör & ultraljud/med-ed Fellow / Harbor-UCLA Medical Center)
det har varit en hektisk dag i Ed, full av sjuka patienter som kräver återupplivning. Du intuberade bara en patient i andningsbesvär med KOL som misslyckades med en prövning av icke-invasiv positiv tryckventilation. Intubationen gick bra, och du säkrar nu din ETT och ansluter end-tidal vågform capnography för att utvärdera spårningen. Bröströntgen visar optimal position av ETT, du har post-procedurell analgesi och lugnande medel ombord, och du mår bra när du lämnar återupplivningsfacket.
nästa patient är en 8 årig man med fall och underarmsdeformitet. Röntgen avslöjar en vinklad radiell fraktur i mitten av axeln som behöver minskas. Du utvärderar patienten för nödvändig procedursedering, samlar din utrustning och luftvägsförsörjning och förbereder dig för sederingen. Du planerar att använda ketamin. Innan du trycker på ketaminet har du patienten på bildskärmar, inklusive vågformskapnografi.
Bakgrund
Capnografi har visat stor potential i flera tillstånd och förfaranden inom akutmedicin. Litteratur finns för dess användning vid hjärt-lungräddning, intubation för bekräftelse av ett-placering, återupplivning av kritiskt sjuka patienter med sepsis, övervakningssvar på behandling hos patienter med andningsbesvär (specifikt kol, CHF och astma), lungemboli och procedursedering. För mer information, gå hit.
men hur tolkar du kvantitativa capnography vågformer? Vi äger återupplivning av kritiskt sjuka patienter, och med ombordstigning ökar i EDs, vi behöver veta hur man tolkar vågformer. Detta instrument kan ge en hel del viktig information om det är korrekt förstått.
den normala capnografivågformen
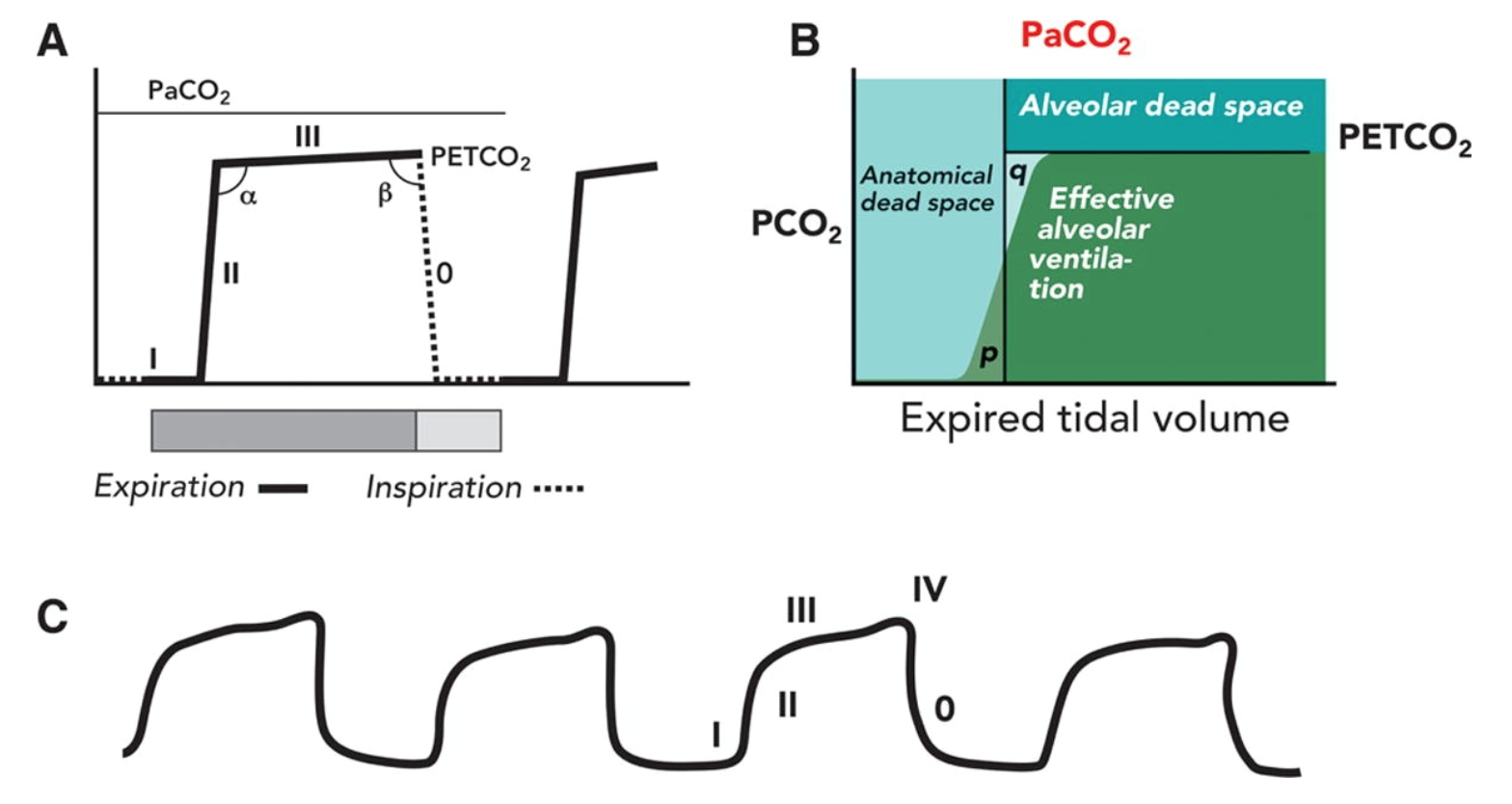
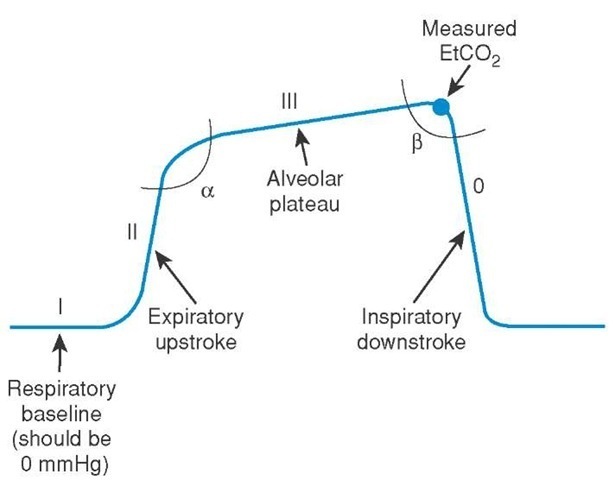
de viktigaste determinanterna för ETCO2 inkluderar alveolär ventilation, lungperfusion och CO2-produktion. En normal vågform har fyra olika faser:
- fas I är den inspirerande baslinjen, vilket beror på inspirerad gas med låga nivåer av CO2.
- fas II är början på utgången som inträffar när det anatomiska döda rummet och alveolär gas från alveolerna/bronkiolerna övergår.
a. övergången från fas II till III är alfavinkeln.
b. alfavinkeln kan användas för att bedöma lungens ventilation/perfusion. V / Q-felaktigheter kommer att ha en alfavinkel större än 90 grader. - fas III är den alveolära platån, där den sista av den alveolära gasen samplas. Detta är normalt PETCO2.
a. övergången från fas III till 0 är betavinkeln.
b. betavinkeln kan användas för att bedöma omandning. Om återandning inträffar är vinkeln större än 90 grader. - detta är faktiskt fas 0, vilket återspeglar den inspirerande downstroke och början av inspiration.
Observera att en ytterligare fas IV ofta ses under graviditeten, vilket är ett snabbt uppslag innan fas 0 börjar.
Hur analyserar du vågformen?
precis som du utvärderar ett EKG eller bröströntgen rekommenderar jag att du använder en algoritm eller systematisk process för analys. Detta kan delas upp i flera steg:
- leta efter närvaro av utandad CO2 (är en vågform närvarande?)
- inspiratorisk baslinje (finns det andning?)
- Expiratory upstroke (vad är formen, dvs brant, sluttande eller långvarig?)
- expiratorisk / alveolär platå (är den sluttande, brant eller långvarig?)
- inspirerande downstroke (är det sluttande, brant eller långvarigt)
se till att du utvärderar höjd, frekvens, rytm, baslinje och form. Med dessa tankar i åtanke, låt oss diskutera några kliniska scenarier.
Fall…
innan du kan ompröva dina andra två patienter får du ett EMS-radiosamtal. De kallades till platsen för en patient i PEA, och de har börjat kompressioner och kommer att vara vid din tröskel på 3 minuter. Patienten anländer, med besättningen gör hög kvalitet HLR. Patienten fortsätter utan puls, leder och ETCO2 är anslutna, en amp av epinefrin ges och USA visar en hjärtfrekvens på 40 bpm. Din vågformskapnografi visar 10 mm Hg, och personen som fyller HLR är tröttsam. Som lagledare ber du en annan teammedlem att ta över.

denna vågform med ett dopp visar tiden för övergång till en annan leverantör, med förbättrad perfusion med den nya leverantören som gör kompressioner, eftersom CO2 har ökat vilket indikerar bättre vävnadsperfusion.
Efter ytterligare en minut av HLR hoppar ETCO2 till 40. En plötslig ökning av ETCO2 ses i ROSC under arrestering eller korrigering av ett hinder.
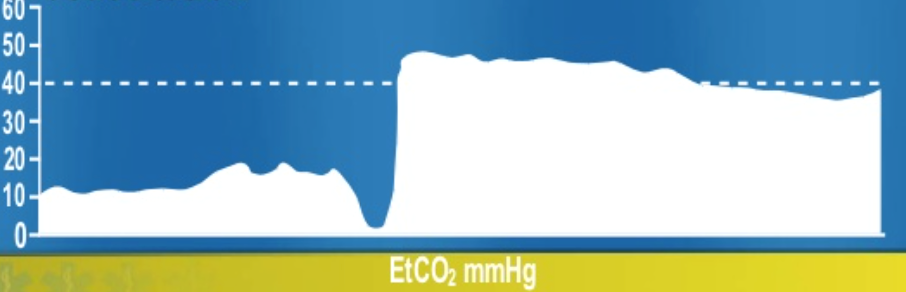
Du har nu retur av pulser och förbereder dig för att intubera patient. Tyvärr, den boende som slutför det är inte säker på sin åsikt och är osäker på rörplacering. Din vågform visar följande:
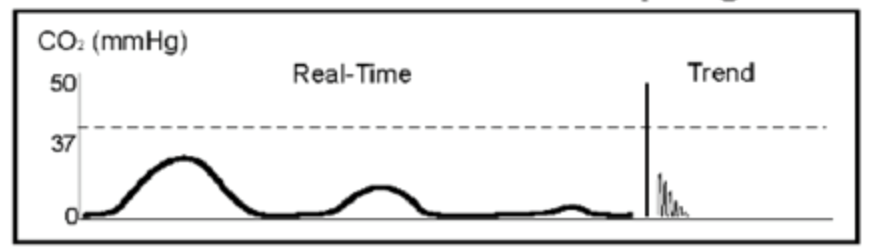
denna vågform visar en avsmalnande av ETCO2, som tyder på esophageal intubation. Du ber den Boende att ta bort ETT. Han får en förbättrad vy med videoscope och passerar ETT utan svårighet. Vågformen ser normal ut, och patienten är nu stabil.
äntligen har du tid att gå omvärdera din KOL-patient. Precis som du går in i återupplivningsfacket har han en desaturering till 88% medan du är på FiO2 på 100%, och din vågform är platt.
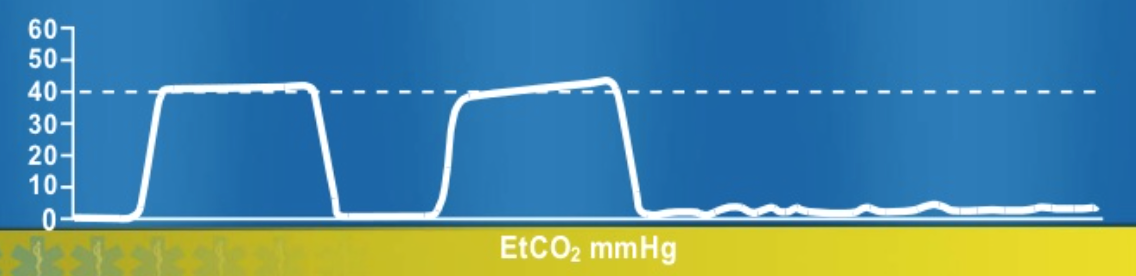
Du är nu ganska trött på dessa platta vågformer, och du bromsar omedelbart ditt sphincter-svar medan du kör till sängen. Ditt sinne går snabbt igenom DOPES mnemonic (förskjutning, obstruktion, PTX, utrustningsfel, andningsstapling) och du ser att när du flyttar patienten kopplades ETT från kretsen. Du ansluter igen, med ökad mättnad och bra vågform.
Vad är andra orsaker till en plötslig platt EtCO2-spårning?
Extubation, kapnografi inte ansluten till krets, kardiorespiratorisk arrestering, apnea-test hos hjärndöd patient, obstruktion av kapnografi, ventilatoravstängning och esophageal intubation.
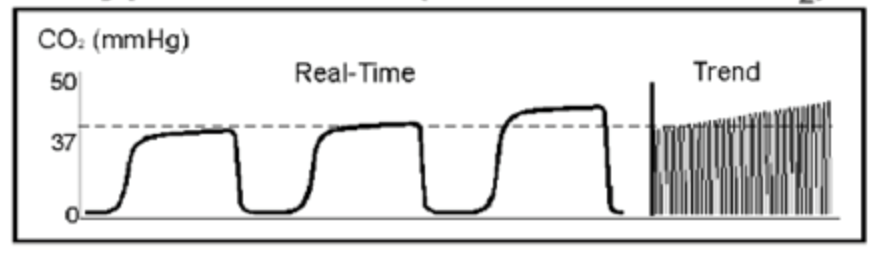
Efter att ha tagit hand om en fotled och påbörjat arbetet hos en patient med bröstsmärta, omprövar du igen patienten med KOL. Du märker en stadigt ökande EtCO2-baslinje hos din KOL-patient. Vågformen ser ut så här…
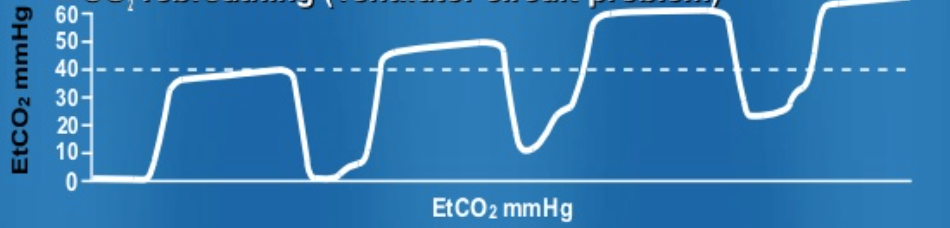
vågformen återspeglar en höjd av baslinjen, liksom platån, vilket indikerar ofullständig utandning. CO2 tas inte bort på lämpligt sätt. Detta beror ofta på otillräcklig utandningstid, otillräckligt inspirerande flöde eller felaktig utandningsventil.
Rebreathing kan också visas med följande vågform med baslinjehöjning, vilket beror på otillräcklig utbyte av CO2.
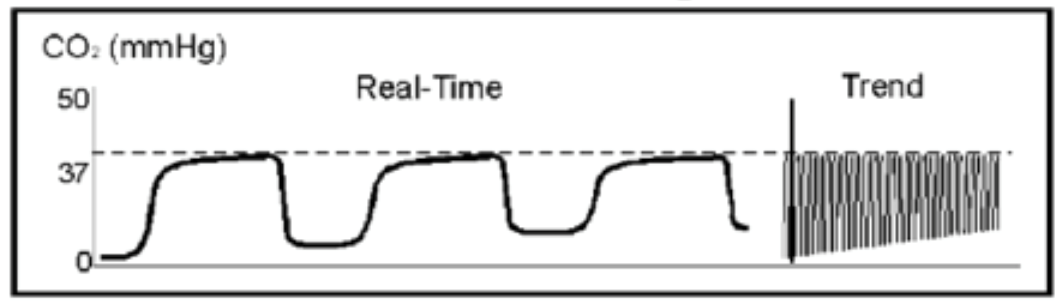
ökad EtCO2 kan bero på fyra komponenter:
- ökad CO2-produktion (feber, NaHCO3-administrering, tourniquet-frisättning och övermatningssyndrom).
- Lungperfusionsökning (ökad hjärtutgång, ökat blodtryck).
- alveolär ventilation minskning (hypoventilation, bronkial intubation (kom ihåg att seger shove?), partiell luftvägsobstruktion, andning).
- utrustningsfel (uttömd CO2-absorberare, otillräckligt nytt gasflöde, läckage av ventilatorrör, ventilatorfel).
När du saktar ner andningsfrekvensen och ökar flödeshastigheten förbättras hans mättnader och vågform. Plötsligt varnar larmet dig för högt tryck i kretsen, och hans vågform visar:
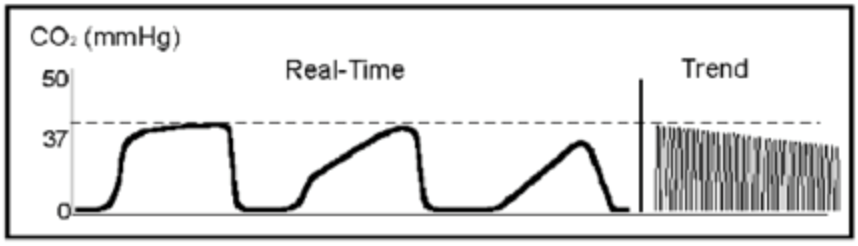
denna vågform beror på obstruktion av ETT, antingen genom ett kink, främmande kropp i luftvägarna, bronkospasm eller slemhinnor. Du ser höga topptryck och suger röret, medan du beställer en in-line duoneb. Fem minuter senare förbättras patienten igen. Du torkar svetten från pannan, eftersom den här patienten håller dig upptagen.
Efter all denna spänning förbereder du dig för sedering av den 8-åriga hanen med underarmsfraktur som kräver minskning. Sederingen och reduktionen går smidigt med ketamin. Han börjar vakna från sitt dissociativa tillstånd, och du ser detta:
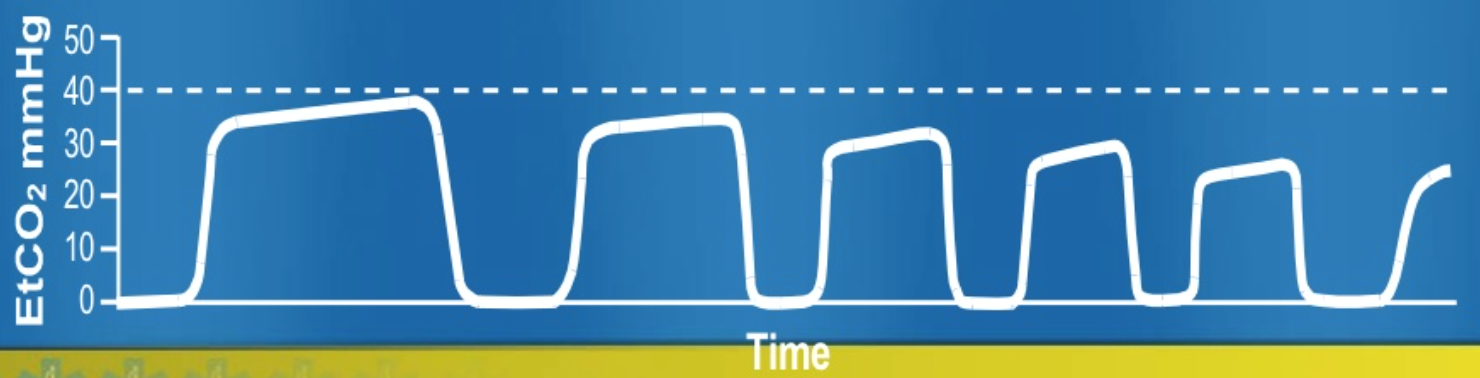
denna vågform visar hyperventilation. Observera att baslinjen är oförändrad. Denna vågform visar stadigt minskande platå, vilket återspeglar tachypnea, ökning av tidvattenvolymen, minskad metabolisk hastighet eller fall i kroppstemperatur.
en minskande EtCO2 har flera etiologier:
- minskad CO2 – produktion (hypotermi)
- pulmonell perfusionsminskning (minskad hjärtutgång, hypotoni, lungemboli, hjärtstillestånd)
- alveolär ventilationsökning (hyperventilation, apnea, Total luftvägsobstruktion, extubation)
- apparatfel (kretsavbrott, läckage vid provtagning, ventilatorfel)

vad händer om hans andningsfrekvens hade börjat minska?
den alveolära platån börjar öka stadigt, vilket beror på minskning av andningsfrekvensen, minskad tidvattenvolym, ökad metabolisk hastighet och hypertermi. Observera att baslinjen fortfarande är nära 0, så CO2 byts ut på lämpligt sätt.
Sjuksköterska griper dig, eftersom vågformen nu har förändrats.
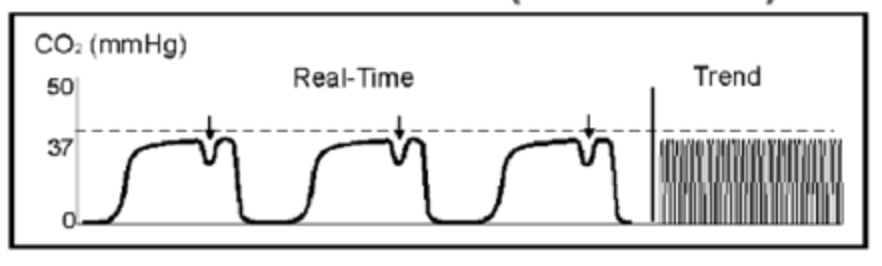
detta lilla dopp i den alveolära platån är känd som en ”curare kluven.”Denna vågform uppträder när den paralytiska börjar dämpas och patienten försöker andas under partiell förlamning. Du ökar smärtstillande dropp, och patienten överförs till ICU.
sammanfattning
använd en algoritm för vågformskapnografianalys.
- leta efter närvaro av utandad CO2 (är en vågform närvarande?)
- inspiratorisk baslinje (finns det andning?)
- Expiratory upstroke (vad är formen, dvs brant, sluttande eller långvarig?)
- expiratorisk / alveolär platå (är den sluttande, brant eller långvarig?)
- inspirerande downstroke (är det sluttande, brant eller långvarigt)
se till att du utvärderar höjd, frekvens, rytm, baslinje och form.
att förstå vågformer och hur man tolkar dem kan ge mycket information. Vi är mästare på återupplivning, och detta är en viktig del av vården av kritiska patienter.

Referenser/Vidare läsning
-Kodali BS. Capnografi utanför operationssalarna. Anestesiologi. 2013 januari; 118 (1):192-201.
– Thompson JE, Jaffe MB. Capnografiska vågformer i den mekaniskt ventilerade patienten. Respir Vård. 2005 Jan; 50 (1): 100-8; diskussion 108-9.
– Blanch L, Romero PV, Lucangelo U. Volumetrisk kapnografi i den mekaniskt ventilerade patienten. Minerva Anestesiol. 2006 juni; 72 (6):577-85.