den här guiden hjälper dig att göra dig redo för din låga främre resektion (LAR) – operation vid Memorial Sloan Kettering (MSK). Det hjälper dig också att förstå vad du kan förvänta dig under din återhämtning.
Läs igenom denna guide minst en gång före din operation och använd den som referens under dagarna fram till din Operation. Ta med dig den här guiden varje gång du kommer till MSK, inklusive dagen för din Operation. Du och ditt vårdteam kommer att hänvisa till det under hela din vård.
- om din Operation
- matsmältningssystemet
- låg främre resektion (LAR)
- ileostomi
- före din Operation
- gör dig redo för din Operation
- om du dricker alkohol
- om rökning
- om sömn apnea
- om förbättrad återhämtning efter operation (ERAS)
- inom 30 dagar efter operationen
- Presurgical Testing (PST)
- Möt med en sår, stomi, kontinens (WOC) Sjuksköterska
- identifiera din vårdgivare
- för vårdgivare
- fyll i ett Hälsovårdsformulär
- övning
- Följ en hälsosam kost
- 7 dagar före operationen
- Följ din vårdgivare instruktioner för att ta aspirin
- sluta ta vitamin E, multivitaminer, växtbaserade läkemedel och andra kosttillskott
- köp tarmberedningstillbehör
- köp klara vätskor
- 2 dagar före din Operation
- sluta ta icke-steroida antiinflammatoriska läkemedel (NSAID)
- 1 dag före operationen
- Följ en klar flytande diet
- för personer med diabetes
- starta tarmberedningen
- notera tiden för din Operation
- dusch med en 4% klorhexidinglukonat (CHG) lösning antiseptisk hudrengöring (som Hibiclens kub)
- sova
- instruktioner för att äta före operationen
- morgonen på din Operation
- instruktioner för att dricka innan din Operation
- ta dina mediciner enligt instruktionerna
- dusch med en 4% CHG-lösning antiseptisk hudrengöring (som Hibiclens)
- saker att komma ihåg
- vad ska man ta med
- var man ska parkera
- när du är på sjukhuset
- klä dig för operation
- träffa en sjuksköterska
- träffa en anestesiolog
- gör dig redo för din Operation
- under din Operation
- efter din Operation
- i vårdenheten efter anestesi (PACU)
- smärtstillande läkemedel
- rör och avlopp
- flytta till ditt sjukhusrum
- i ditt sjukhusrum
- hantera din smärta
- att flytta runt och gå
- träna dina lungor
- äta och dricka
- ta hand om din tillfälliga ileostomi
- lämna sjukhuset
- hemma
- hantera din smärta
- ta hand om dina snitt
- duscha
- ta hand om din tillfälliga ileostomi
- förhindra uttorkning
- tecken på tarmhinder
- hantera förändringar i tarmfunktionen
- Tips för att hantera frekventa tarmrörelser
- Tips för att hantera ömhet
- förändringar i urinfunktionen
- fysisk aktivitet och träning
- körning
- sexuell aktivitet
- gå tillbaka till jobbet
- få dina testresultat
- uppföljningstider
- hantera dina känslor
- använda MyMSK
- när ska du kontakta din vårdgivare
- supporttjänster
- MSK supporttjänster
- externa supporttjänster
- utbildningsresurser
om din Operation
matsmältningssystemet
att förstå hur matsmältningssystemet fungerar kan vara till hjälp när du förbereder dig för och återhämtar dig från din Operation. Ditt matsmältningssystem består av organ som bryter ner mat, absorberar näringsämnen och tar bort avfall från kroppen. De inkluderar din mun, matstrupe (matrör), mage, tunntarmen, tjocktarmen (tjocktarmen), ändtarmen och anus (se Figur 1).
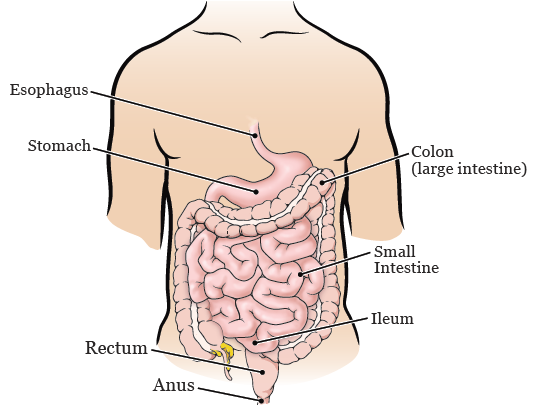
När maten har tuggats och sväljts rör den sig in i matstrupen. Detta är ett långt, muskulöst rör som fungerar som en passage för mat när den reser från munnen till magen. När maten kommer in i magen blandas den med magsyror. Dessa syror börjar smälta (bryta ner) maten.
När maten lämnar magen rör den sig in i tunntarmen. Där fortsätter det att smälta, och många näringsämnen absorberas. Allt som inte absorberas kallas avfall.
avfallet flyttas sedan till din kolon, där lite vatten reabsorberas (tas tillbaka) i kroppen. Det återstående avfallet kommer in i slutet av din kolon, som kallas din rektum. Din rektum fungerar som ett hållområde för avfallet tills det lämnar kroppen genom din anus.
låg främre resektion (LAR)
LAR är en operation som görs för att behandla rektal cancer. Under LAR-operation kommer den del av ändtarmen med cancer att tas bort. Den återstående delen av din rektum kommer att återanslutas till din kolon. Du kommer att kunna få tarmrörelser (poop) som vanligt när du återhämtar dig från din Operation.
LAR-kirurgi kan göras med olika tekniker. Din kirurg kommer att prata med dig om vilka alternativ som passar dig. Beroende på vilken typ av operation du har, kommer din kirurg att göra 1 eller fler snitt (kirurgiska snitt) i buken (magen).
- när 1 långt snitt görs på buken kallas detta öppen kirurgi. Den del av ändtarmen som har cancer kommer att tas bort noggrant snittet.
- när flera små snitt görs på buken kallas detta minimalt invasiv kirurgi. Små kirurgiska verktyg och en videokamera sätts i snitten för att ta bort cancer. Vissa kirurger använder en robotanordning för att hjälpa till med operationen.
När delen av din rektum med cancer har tagits bort, kommer den återstående delen av din rektum att återanslutas till din kolon med små metallklammer eller suturer (stygn). Platsen där de 2 ändarna återansluts kallas en anastomos.
LAR-kirurgi tar vanligtvis cirka 4 timmar.
ileostomi
Du kan behöva ha en ileostomi under en kort tid efter lar-operationen. En ileostomi är en liten öppning i buken där tarmrörelser (bajs) kan lämna kroppen (se Figur 2). Ileostomi kommer att hålla dina tarmrörelser från att passera genom din kolon och rektum. Detta låter anastomos läka.
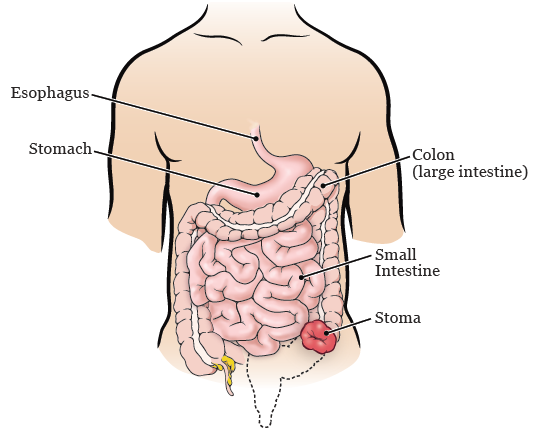
om du får en ileostomi kan en del av tunntarmen föras ut genom öppningen i buken under din Operation. Den del av tarmen som ligger utanför kroppen kallas stomi. Din stomi blir rosa eller röd och ser blank och fuktig ut. Tarmrörelser och gas lämnar kroppen genom stomin och går in i en plastpåse som täcker stomin.
vanligtvis kommer din kirurg att veta innan din operation om du behöver en tillfällig ileostomi. Men de kommer att fatta det slutliga beslutet under din Operation.
Om du kommer att ha en tillfällig ileostomi, en sår, stomi och kontinens (WOC) sjuksköterska hjälper dig att lära dig hur du tar hand om det före och efter operationen. Ileostomi kommer att stängas några månader efter operationen. Mycket få människor behöver en permanent ileostomi.
före din Operation
informationen i det här avsnittet hjälper dig att göra dig redo för din Operation. Läs igenom det här avsnittet när din operation är planerad och hänvisa till den när ditt operationsdatum närmar sig. Den har viktig information om vad du behöver göra innan din Operation.
skriv ner dina frågor och var noga med att fråga din vårdgivare.
gör dig redo för din Operation
Du och ditt vårdteam kommer att arbeta tillsammans för att göra dig redo för din Operation. Hjälp oss att hålla dig säker under din operation genom att berätta om något av följande uttalanden gäller dig, även om du inte är säker.
- jag tar en blodförtunnare. Några exempel är acetylsalicylsyra, heparin, warfarin (Jantoven®, Waran®), klopidogrel (Plavix®), enoxaparin (Klexane®), dabigatran (Pradaxa®), apixaban (Eliquis®) och rivaroxaban (Xarelto®). Det finns andra, så se till att din vårdgivare vet alla mediciner du tar.
- jag tar receptbelagda läkemedel (mediciner som föreskrivs av en vårdgivare), inklusive fläckar och krämer.
- jag tar receptfria läkemedel (mediciner jag köper utan recept), inklusive fläckar och krämer.
- jag tar kosttillskott, såsom örter, vitaminer, mineraler eller naturliga eller hemmetoder.
- jag har en pacemaker, automatisk implanterbar cardioverter-defibrillator (AICD) eller annan hjärtanordning.
- jag har sömn apnea.
- jag har haft problem med anestesi (medicinering för att få dig att sova under operationen) tidigare.
- jag är allergisk mot vissa mediciner eller material, inklusive latex.
- jag är inte villig att få en blodtransfusion.
- jag dricker alkohol.
- jag röker.
- jag använder fritidsdroger.
om du dricker alkohol
mängden alkohol du dricker kan påverka dig under och efter operationen. Det är viktigt att prata med dina vårdgivare om hur mycket alkohol du dricker. Detta hjälper oss att planera din vård.
- Om du slutar dricka alkohol plötsligt kan det orsaka anfall, delirium och död. Om vi vet att du är i riskzonen för dessa komplikationer, kan vi ordinera mediciner för att hålla dem från att hända.
- Om du dricker alkohol regelbundet kan du vara i riskzonen för andra komplikationer under och efter operationen. Dessa inkluderar blödning, infektioner, hjärtproblem och en längre sjukhusvistelse.
här är saker du kan göra innan din operation för att undvika problem:
- var ärlig med dina vårdgivare om hur mycket alkohol du dricker.
- försök att sluta dricka alkohol när din operation är planerad. Om du utvecklar huvudvärk, illamående (känner att du kommer att kasta upp), ökad ångest eller inte kan sova efter att du slutat dricka, berätta för din vårdgivare direkt. Dessa är tidiga tecken på alkoholabstinens och kan behandlas.
- berätta för din vårdgivare om du inte kan sluta dricka.
- fråga din vårdgivare frågor om dricka och kirurgi. Som alltid kommer all din medicinska information att hållas konfidentiell.
om rökning
om du röker kan du få andningsproblem när du har operation. Att stoppa även några dagar före operationen kan hjälpa. Om du röker kommer din vårdgivare att hänvisa dig till vårt Tobaksbehandlingsprogram. Du kan också nå programmet genom att ringa 212-610-0507.
om sömn apnea
sömn apnea är en vanlig andningsstörning som får dig att sluta andas under korta perioder medan du sover. Den vanligaste typen är obstruktiv sömnapnea (OSA). Med OSA blir din luftväg helt blockerad under sömnen. OSA kan orsaka allvarliga problem under och efter operationen.
berätta om du har sömn apnea eller om du tror att du kanske har det. Om du använder en andningsapparat (t.ex. en CPAP-enhet) för sömnapnea, ta den med dig dagen för din Operation.
om förbättrad återhämtning efter operation (ERAS)
ERAS är ett program som hjälper dig att bli bättre snabbare efter operationen. Som en del av ERAS-programmet är det viktigt att göra vissa saker före och efter operationen.
innan operationen, se till att du är redo genom att göra följande saker:
- läs den här guiden. Det hjälper dig att veta vad du kan förvänta dig före, under och efter operationen. Om du har frågor, skriv ner dem. Du kan fråga din vårdgivare vid ditt nästa möte, eller så kan du ringa deras kontor.
- träna och följ en hälsosam kost. Detta hjälper till att få din kropp redo för din Operation.
Efter din Operation, hjälp dig själv att återhämta sig snabbare genom att göra följande saker:
- Läs din återställningsväg. Detta är en skriftlig pedagogisk resurs som din vårdgivare kommer att ge dig. Det har mål för din återhämtning och hjälper dig att veta vad du ska göra och förvänta dig varje dag under din återhämtning.
- börja flytta runt så snart du kan. Ju tidigare du kan gå upp ur sängen och gå, desto snabbare kommer du att kunna komma tillbaka till dina normala aktiviteter.
inom 30 dagar efter operationen
Presurgical Testing (PST)
innan operationen har du ett möte för presurgical testing (PST). Datum, tid och plats för ditt PST-möte kommer att skrivas ut på mötespåminnelsen från din kirurgs kontor.
Du kan äta och ta dina vanliga mediciner dagen för ditt PST-möte.
under din tid kommer du att träffa en sjuksköterska (NP) som arbetar nära anestesiologipersonal (specialiserade vårdgivare som ger dig anestesi under din Operation). Din NP kommer att granska din medicinska och kirurgiska historia med dig. Du kan ha tester, till exempel ett elektrokardiogram (EKG) för att kontrollera din hjärtrytm, en röntgenstråle i bröstet, blodprov och andra tester som behövs för att planera din vård. Din NP kan också rekommendera att du ser andra vårdgivare.
din NP kommer att prata med dig om vilka mediciner du ska ta morgonen på din Operation.
det är till stor hjälp att ta med följande saker till ditt PST-möte:
- en lista över alla mediciner du tar, inklusive receptbelagda och receptfria läkemedel, plåster och krämer.
- Resultat av eventuella tester som gjorts utanför MSK, såsom ett hjärtstresstest, ekokardiogram eller carotid doppler-studie.
- namn och telefonnummer till din vårdgivare.
Möt med en sår, stomi, kontinens (WOC) Sjuksköterska
om du kommer att ha en tillfällig ileostomi, kommer du att träffa en WOC Sjuksköterska före din Operation. En WOC Sjuksköterska är en registrerad sjuksköterska som specialiserat sig på sår och stomi vård. De kommer att lära dig och din familj hur du tar hand om din ileostomi och hjälper dig att bli mer självständig. En WOC-sjuksköterska kommer också att visa dig påsen som täcker din stomi så att du kan bli bekant med den.
var noga med att fråga din WOC Sjuksköterska alla frågor du eller din familj har om din ileostomi.
identifiera din vårdgivare
din vårdgivare spelar en viktig roll i din vård. Innan din operation kommer du och din vårdgivare att lära dig om din Operation från dina vårdgivare. Efter din operation tar din vårdgivare dig hem när du är utskriven från sjukhuset. De hjälper dig också att ta hand om dig själv hemma.
för vårdgivare
resurser och stöd finns tillgängliga för att hjälpa till att hantera de ansvarsområden som följer med att ta hand om en person som går igenom cancerbehandling. För supportresurser och information, besök www.mskcc.org/caregivers eller läs en Guide för vårdgivare.
fyll i ett Hälsovårdsformulär
Om du inte redan har fyllt i ett Hälsovårdsformulär rekommenderar vi att du fyller i ett nu. Om du redan har slutfört en, eller om du har några andra förhandsdirektiv, ta med dem till nästa möte.en hälso-och sjukvårdsproxy är ett juridiskt dokument som identifierar den person som kommer att tala för dig om du inte kan kommunicera själv. Personen du identifierar kallas din vårdgivare.
prata med din vårdgivare om du är intresserad av att slutföra en vårdproxy. Du kan också läsa resurserna Advance Care planering och hur man ska vara en hälso-och sjukvård Agent för information om hälso-och sjukvård proxies, andra förskott direktiv, och vara en hälso-och sjukvård agent.
övning
försök att göra aerob träning varje dag. Aerob träning är en övning som får ditt hjärta att slå snabbare, som att gå, simma eller cykla. Om det är kallt ute, använd trappor i ditt hem eller gå till ett köpcentrum eller köpcentrum. Träning hjälper din kropp att komma i sitt bästa skick för din operation och göra din återhämtning snabbare och enklare.
Följ en hälsosam kost
Följ en välbalanserad, hälsosam kost före operationen. Om du behöver hjälp med din kost, prata med din vårdgivare om att träffa en klinisk dietist nutritionist.
7 dagar före operationen
Följ din vårdgivare instruktioner för att ta aspirin
om du tar aspirin eller ett läkemedel som innehåller aspirin, kan du behöva ändra din dos eller sluta ta det 7 dagar före operationen. Aspirin kan orsaka blödning.
Följ din vårdgivares instruktioner. Sluta inte ta aspirin om de inte säger till dig. För mer information, läs resursen vanliga läkemedel som innehåller Aspirin, andra icke-steroida antiinflammatoriska läkemedel (NSAID) eller Vitamin E.
sluta ta vitamin E, multivitaminer, växtbaserade läkemedel och andra kosttillskott
sluta ta vitamin E, multivitaminer, växtbaserade läkemedel och andra kosttillskott 7 dagar före operationen. Dessa saker kan orsaka blödning. För mer information, läs resursen växtbaserade läkemedel och cancerbehandling.
köp tarmberedningstillbehör
Du måste göra en tarmberedning före operationen. Din läkare kommer att ge dig ett recept på antibiotika som ska tas som en del av din tarmberedning. Du kommer också att behöva köpa följande leveranser:
- 1 (238 gram) flaska polyetylenglykol (MiraLAX kubi). Du kan få detta från ditt lokala apotek. Du behöver inget recept.
- 1 (64 ounce) flaska av en klar vätska. För exempel på klara vätskor, läs avsnittet ”Följ en klar flytande Diet”.
köp klara vätskor
Du måste följa en klar flytande diet före operationen. Det är bra att köpa klara vätskor i förväg. För en lista över klara vätskor du kan dricka, läs avsnittet ” Följ en klar flytande Diet.”
2 dagar före din Operation
sluta ta icke-steroida antiinflammatoriska läkemedel (NSAID)
sluta ta NSAID, såsom ibuprofen (Advil, Motrin och naproxen (Aleve, 2 dagar före operationen. Dessa läkemedel kan orsaka blödning. För mer information, läs resursen vanliga läkemedel som innehåller Aspirin, andra icke-steroida antiinflammatoriska läkemedel (NSAID) eller Vitamin E.
raka inte eller vaxa ditt bukområde från och med 2 dagar före operationen. Detta minskar risken för infektion.
1 dag före operationen
Följ en klar flytande diet
Du måste följa en klar flytande diet dagen före operationen. En klar flytande diet innehåller bara vätskor du kan se igenom. Exempel listas i tabellen” Clear Liquid Diet”.
medan du följer denna diet:
- ät inte några fasta livsmedel.
- försök att dricka minst 1 (8 ounce) glas klar vätska varje timme medan du är vaken.
- drick olika typer av klara vätskor. Drick inte bara vatten, kaffe och te.
- drick inte sockerfria vätskor om du inte har diabetes och en medlem av ditt vårdteam säger till dig.
för personer med diabetes
om du har diabetes, fråga vårdgivaren som hanterar din diabetes vad du ska göra medan du följer en klar flytande diet.
- Om du tar insulin eller annan medicin för diabetes, fråga om du behöver ändra dosen.
- fråga om du ska dricka sockerfria klara vätskor.
medan du följer en klar flytande diet, se till att kontrollera blodsockernivån ofta. Om du har några frågor, prata med din vårdgivare.
| klar flytande Diet | ||
|---|---|---|
| drick | drick inte | |
| soppor |
|
|
| godis |
|
|
| drycker |
|
|
starta tarmberedningen
Starta tarmberedningen 1 dag före operationen.
på morgonen dagen före operationen, blanda alla 238 gram MiraLAX med 64 uns klar vätska tills MiraLAX-pulvret löses upp. När MiraLAX är upplöst kan du lägga blandningen i kylskåpet, om du föredrar det.
klockan 5: 00 dagen före operationen börjar du dricka MiraLAX-blandningen. MiraLAX kommer att orsaka frekventa tarmrörelser, så se till att du är nära ett badrum.
- drick 1 (8 ounce) glas av blandningen var 15: e minut tills behållaren är tom.
- när du är klar med MiraLAX-blandningen, drick 4 till 6 glas klara vätskor.
- applicera zinkoxidsalva eller Desitin megapixlar på huden runt anus efter varje tarmrörelse. Detta hjälper till att förhindra irritation.
klockan 7: 00 dagen före operationen, ta dina antibiotika enligt instruktionerna.
klockan 10: 00 dagen före operationen, ta dina antibiotika enligt instruktionerna.
Du kan fortsätta dricka klara vätskor fram till midnatt, men du behöver inte.
notera tiden för din Operation
en anställd från antagningskontoret ringer dig efter 2:00 dagen före operationen. Om din operation är planerad till en måndag ringer de dig på fredagen innan. Om du inte får ett samtal senast 7: 00, Ring 212-639-5014.
personalen kommer att berätta vilken tid du ska anlända till sjukhuset för din Operation. De kommer också påminna dig vart du ska gå.
dusch med en 4% klorhexidinglukonat (CHG) lösning antiseptisk hudrengöring (som Hibiclens kub)
4% CHG-lösning är en hudrengöring som dödar bakterier i 24 timmar efter att du har använt den. Duscha med det före operationen hjälper till att sänka risken för infektion efter operationen. Din sjuksköterska kommer att ge dig en flaska att använda före operationen.
kvällen före operationen, dusch med en 4% CHG lösning antiseptisk hudrengöring.
- Använd ditt vanliga schampo för att tvätta håret. Skölj huvudet väl.
- Använd din vanliga tvål för att tvätta ansiktet och könsorganet. Skölj kroppen väl med varmt vatten.
- Öppna flaskan med 4% CHG-lösning. Häll lite i handen eller en ren tvättduk.
- flytta bort från duschströmmen. Gnid 4% CHG-lösningen försiktigt över kroppen från nacken till fötterna. Lägg det inte på ditt ansikte eller könsdel.
- gå tillbaka till duschströmmen för att skölja bort 4% CHG-lösningen. Använd varmt vatten.
- torka av dig med en ren handduk efter din dusch.
- lägg inte på någon lotion, grädde, deodorant, smink, pulver, parfym eller cologne efter din dusch.
sova
gå och lägg dig tidigt och få en hel natts sömn.
instruktioner för att äta före operationen
ät inte något efter midnatt kvällen före operationen. Detta inkluderar hårt godis och tuggummi.
morgonen på din Operation
instruktioner för att dricka innan din Operation
avsluta ClearFast preop-drinken som din vårdgivare gav dig 2 timmar före din planerade ankomsttid. Drick inte något annat, inklusive vatten.
drick inte något som börjar 2 timmar före din planerade ankomsttid. Detta inkluderar vatten.
ta dina mediciner enligt instruktionerna
om din vårdgivare sa till dig att ta vissa mediciner på morgonen av din Operation, ta bara dessa mediciner med en slurk vatten. Beroende på vilka mediciner du tar kan det vara allt, några eller inget av dina vanliga morgonmediciner.
dusch med en 4% CHG-lösning antiseptisk hudrengöring (som Hibiclens)
dusch med en 4% CHG-lösning antiseptisk hudrengöring innan du åker till sjukhuset. Använd det på samma sätt som du gjorde kvällen innan.
lägg inte på någon lotion, grädde, deodorant, smink, pulver, parfym eller cologne efter din dusch.
saker att komma ihåg
- bär något bekvämt och löst sittande.
- Om du bär kontaktlinser, Använd dina glasögon istället. Att bära kontaktlinser under operationen kan skada dina ögon.
- använd inga metallföremål. Ta bort alla smycken, inklusive Piercing. Utrustningen som används under din operation kan orsaka brännskador om den rör vid metall.
- lägg inte på någon lotion, grädde, deodorant, smink, pulver, parfym eller cologne.
- lämna värdefulla föremål (som kreditkort, smycken och din checkbok) hemma.
- Om du menstruerar (har din månadsperiod), använd en sanitetsdyna, inte en tampong. Du får engångsunderkläder, samt en kudde om det behövs.
vad ska man ta med
- ett par löst sittande byxor (som svettbyxor).
- korta underkläder som är 1 till 2 storlekar större än du normalt bär.
- Sneakers som spetsar upp. Du kan ha svullnad i fötterna. Snörskor kan passa över denna svullnad.
- din andningsapparat för sömn apnea (t.ex. din CPAP-enhet), Om du har en.
- ditt Hälsovårdsformulär och andra förskott direktiv, om du har slutfört dem.
- din mobiltelefon och laddare.
- bara de pengar du kanske vill ha för små inköp (till exempel en tidning).
- ett fodral för dina personliga föremål(t.ex. glasögon, hörapparat, proteser, protesanordning, peruk och religiösa artiklar), om du har en.
- denna guide. Ditt vårdteam kommer att använda det för att lära dig hur du tar hand om dig själv efter operationen.
var man ska parkera
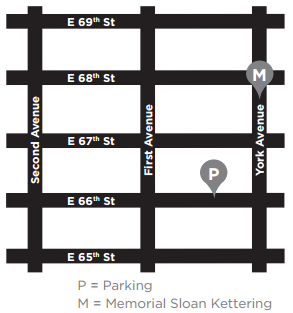
MSK parkeringsgarage ligger på East 66th Street mellan York och First Avenues. Om du har frågor om priser, ring 212-639-2338.
för att nå garaget, sväng in på East 66th Street Från York Avenue. Garaget ligger ungefär en fjärdedel av ett kvarter från York Avenue, på höger (norr) sida av gatan. Det finns en tunnel som du kan gå igenom som ansluter garaget till sjukhuset.
det finns också andra garage som ligger på East 69th Street mellan First och Second Avenues, East 67th Street mellan York och First Avenues och East 65th Street mellan First och Second Avenues.
när du är på sjukhuset
När du kommer till sjukhuset, ta b-hissen till 6: e våningen och checka in vid skrivbordet i PSC-väntrummet.
Du kommer att bli ombedd att säga och stava ditt namn och födelsedatum många gånger. Detta är för din säkerhet. Personer med samma eller liknande namn kan ha operation samma dag.
klä dig för operation
När det är dags att byta till operation får du en sjukhusrock, mantel och nonskid Strumpor att bära.
träffa en sjuksköterska
Du kommer att träffa en sjuksköterska före operationen. Berätta för dem dosen av alla mediciner du tog efter midnatt (inklusive receptbelagda och receptfria läkemedel, plåster och krämer) och den tid du tog dem.
din sjuksköterska kan placera en intravenös (IV) linje i en av dina ådror, vanligtvis i armen eller handen. Om din sjuksköterska inte placerar IV, kommer din anestesiolog att göra det i operationssalen.
träffa en anestesiolog
Du kommer också att träffa en anestesiolog före operationen. De kommer att:
- granska din medicinska historia med dig.
- fråga dig om du har haft några problem med anestesi tidigare, inklusive illamående eller smärta.
- prata med dig om din komfort och säkerhet under din Operation.
- prata med dig om vilken typ av anestesi du får.
- svara på dina frågor om din anestesi.
gör dig redo för din Operation
När det är dags för din operation måste du ta bort dina hörapparater, proteser, protesanordningar, peruk och religiösa artiklar, om du har dem.
du går antingen in i operationssalen eller tas in på en bår. En medlem av operationssalen laget kommer att hjälpa dig på operationssängen. Kompressionsstövlar kommer att placeras på dina underben. Dessa blåser upp och tömmer försiktigt för att hjälpa blodflödet i benen.
När du är bekväm kommer din anestesiolog att ge dig anestesi genom din IV-linje och du somnar. Du får också vätskor genom din IV-linje under och efter operationen.
under din Operation
När du har sovit helt kommer ett andningsrör att placeras genom munnen och in i luftröret för att hjälpa dig att andas. Du kommer också att ha en urinkateter (Foley) placerad för att tömma urin från blåsan.
När din operation är klar kommer dina snitt att stängas med stygn (suturer), häftklamrar, Dermabond bisexuell (kirurgiskt lim) eller steri-remsor (kirurgiskt tejp). Du kan också ha ett bandage över dina snitt.
ditt andningsrör tas vanligtvis ut medan du fortfarande är i operationssalen.
efter din Operation
informationen i detta avsnitt kommer att berätta vad du kan förvänta dig efter din operation, både under din sjukhusvistelse och efter att du lämnat sjukhuset. Du lär dig hur du säkert återhämtar dig från din Operation.
skriv ner dina frågor och var noga med att fråga din vårdgivare.
i vårdenheten efter anestesi (PACU)
När du vaknar efter operationen kommer du att vara i vårdenheten efter anestesi (PACU).
en sjuksköterska kommer att hålla reda på din kroppstemperatur, puls, blodtryck och syrenivåer. Du kan få syre genom ett tunt rör som vilar under näsan eller en mask som täcker näsan och munnen. Du kommer också att ha kompressionsstövlar på underbenen.
smärtstillande läkemedel
du får medicin för att kontrollera din smärta och hålla dig bekväm. Det finns olika sätt att smärtstillande läkemedel kan ges:
- Epidural kateter: vissa människor får smärtstillande medel genom en epidural kateter (tunt, flexibelt rör i ryggraden).
- nervblock: vissa människor får ett nervblock före eller under operationen. Med ett nervblock injicerar din vårdgivare medicinering i några av dina nerver för att minska smärta efter operationen.
- IV mediciner: vissa människor får smärtstillande läkemedel i en ven genom sin IV-linje.
du kommer att ha 1 eller fler av dessa efter din Operation. De är alla effektiva metoder för att kontrollera din smärta. Din vårdgivare kommer att prata med dig innan du väljer den / de bästa för dig.
rör och avlopp
Du har 1 eller fler av rören och avloppet nedan. Dina vårdgivare kommer att prata med dig om vad du kan förvänta dig.
- Du har en Foley-kateter i urinröret som går in i urinblåsan. Detta rör dränerar urin från blåsan så att ditt vårdteam kan hålla reda på hur mycket urin du gör.
- Du har 1 eller 2 avlopp i underlivet. Dessa dränerar extra vätska från området. Dessa avlopp avlägsnas vanligtvis efter några dagar. Om du går hem med avlopp, kommer din sjuksköterska att visa dig hur du tar hand om det.
flytta till ditt sjukhusrum
du stannar i PACU tills du är vaken och din smärta är under kontroll. De flesta flyttar till sitt sjukhusrum efter några timmar i PACU, men vissa människor stannar i PACU över natten för observation. Efter din vistelse i PACU tar en anställd dig till ditt sjukhusrum.
i ditt sjukhusrum
hur lång tid du befinner dig på sjukhuset efter din operation beror på din återhämtning och den exakta operationen du hade. De flesta stannar på sjukhuset i ca 4 dagar. Ditt vårdteam kommer att berätta vad du kan förvänta dig.
När du tas till ditt sjukhusrum möter du en av sjuksköterskorna som kommer att ta hand om dig medan du är på sjukhuset. Strax efter att du anländer till ditt rum hjälper din sjuksköterska dig ur sängen och in i din stol.
medan du är på sjukhuset kommer dina sjuksköterskor att lära dig hur du tar hand om dig själv medan du återhämtar dig från din Operation. Du kan hjälpa dig att återhämta dig snabbare genom att göra följande saker:
- Läs din återställningsväg. Din vårdgivare kommer att ge dig en väg med mål för din återhämtning, om du inte redan har en. Det hjälper dig att veta vad du ska göra och förvänta dig varje dag under din återhämtning.
- börja flytta runt så snart du kan. Ju tidigare du kan gå upp ur sängen och gå, desto snabbare kommer du att kunna komma tillbaka till dina normala aktiviteter.
Läs resurssamtalet! Fall inte! att lära sig om vad du kan göra för att hålla dig säker och hålla dig från att falla medan du är på sjukhuset.
hantera din smärta
du får lite smärta efter operationen. Först får du din smärtstillande medicin genom en epidural kateter, nervblock eller IV-linje.
dina vårdgivare kommer att fråga dig om din smärta ofta och ge dig medicin efter behov. Om din smärta inte lindras, berätta för en av dina vårdgivare. Det är viktigt att kontrollera din smärta så att du kan hosta, andas djupt, använda din incitamentspirometer och flytta runt. Att kontrollera din smärta hjälper dig att återhämta dig bättre.
många tycker att deras smärta kontrolleras med receptfria läkemedel ensam. Om du behöver starkare smärtstillande läkemedel på sjukhuset, kommer en av dina vårdgivare att ge dig ett recept innan du lämnar. Prata med dina vårdgivare om eventuella biverkningar och hur du kan minska (långsamt sluta ta) din medicin.
att flytta runt och gå
att flytta runt och gå hjälper till att sänka risken för blodproppar och lunginflammation (lunginfektion). Det hjälper dig också att börja passera gas och ha tarmrörelser (pooping) igen.
Läs din återhämtningsväg för att lära dig om dina specifika rörliga och vandrande mål. Din sjuksköterska, sjukgymnast eller arbetsterapeut hjälper dig att röra dig om det behövs.
träna dina lungor
det är viktigt att träna dina lungor så att de expanderar helt. Detta hjälper till att förhindra lunginflammation.
- din sjuksköterska kommer att ge dig ett incitament spirometer. Använd den 10 gånger varje timme du är vaken. För mer information, läs resursen hur du använder din incitament Spirometer.
- gör hosta och djupa andningsövningar. En medlem av ditt vårdteam kommer att lära dig hur du gör dem.
äta och dricka
de första dagarna efter operationen kommer du inte att kunna äta fast mat. Du följer en klar flytande diet. Därefter går du långsamt tillbaka till att äta fast mat. Läs din väg och prata med ditt vårdteam för mer information.
din vårdgivare kommer att ge dig kostråd att följa efter din Operation. En klinisk dietist nutritionist kommer att besöka dig i ditt sjukhusrum för att gå igenom dessa riktlinjer med dig innan du lämnar sjukhuset.
Om du har frågor om din kost, be om att se en klinisk dietist nutritionist.
ta hand om din tillfälliga ileostomi
om du har en tillfällig ileostomi kommer dina sjuksköterskor, WOC-sjuksköterska eller båda att kontrollera din stomi varje dag. Du har en påse på plats för att samla pallen som kommer ut ur stomin.
din WOC-sjuksköterska kommer att besöka dig i ditt sjukhusrum för att lära dig hur du tar hand om din ileostomi. För mer information, läs resursen ta hand om din ileostomi eller kolostomi.
lämna sjukhuset
När du är redo att lämna sjukhuset kommer dina snitt att ha börjat läka. Innan du lämnar, titta på dina snitt med din vårdgivare och en av dina vårdgivare. Att veta hur de ser ut hjälper dig att märka några ändringar senare.
på dagen för din urladdning planerar du att lämna sjukhuset mellan 8:00 och 10:00. Innan du lämnar, en av dina vårdgivare kommer att skriva din ansvarsfrihet ordning och recept. Du får också skriftliga ansvarsfrihet instruktioner. En av dina vårdgivare kommer att granska dem med dig innan du lämnar.
om din resa inte är på sjukhuset när du är redo att släppas ut, kanske du kan vänta i Patientövergångsloungen. En medlem i ditt vårdteam kommer att ge dig mer information.
hemma
Läs resursen vad du kan göra för att undvika att falla för att lära dig om vad du kan göra för att hålla dig säker och hålla dig från att falla hemma och under dina möten på MSK.
hantera din smärta
människor har smärta eller obehag under olika längder. Du kan fortfarande ha lite smärta när du går hem och kommer förmodligen att ta smärtstillande läkemedel. Vissa människor har ömhet, täthet eller muskelvärk runt sina snitt när de återhämtar sig. Det betyder inte att något är fel. Men om det inte blir bättre, kontakta din vårdgivare.
Följ riktlinjerna nedan för att hantera din smärta hemma.
- ta dina mediciner enligt anvisningarna och efter behov.
- Ring din vårdgivare om medicinen som föreskrivs för dig inte lindrar din smärta.
- kör inte eller drick alkohol medan du tar receptbelagd smärtstillande medicin. Vissa receptbelagda smärtstillande läkemedel kan göra dig dåsig. Alkohol kan förvärra dåsighet.
- när ditt snitt läker har du mindre smärta och behöver mindre smärtstillande läkemedel. En receptfri smärtstillande medel som acetaminophen (Tylenol asig) eller ibuprofen (Advil osig) kommer att lindra värk och obehag.
- Följ din vårdgivare instruktioner för att stoppa din receptbelagda smärtstillande medicin.
- ta inte mer av något läkemedel än det belopp som anges på etiketten eller enligt instruktioner från din vårdgivare.
- läs etiketterna på alla mediciner du tar, särskilt om du tar paracetamol. Paracetamol är en ingrediens i många receptfria och receptbelagda läkemedel. Men att ta för mycket kan skada din lever. Ta inte mer än 1 medicin som innehåller paracetamol utan att prata med en medlem av ditt vårdteam.
- smärtstillande läkemedel bör hjälpa dig att återuppta dina normala aktiviteter. Ta tillräckligt med medicin för att göra dina aktiviteter och övningar bekvämt. Det är normalt att din smärta ökar lite när du börjar bli mer aktiv.
- Håll koll på när du tar din smärtstillande medicin. Det fungerar bäst 30 till 45 minuter efter att du tagit det. Att ta det när du först har ont är bättre än att vänta på att smärtan blir värre.
vissa receptbelagda smärtstillande medel (som opioider) kan orsaka förstoppning (med färre tarmrörelser än vanligt).
ta hand om dina snitt
det är normalt att huden under dina snitt känns dum. Detta händer eftersom några av dina nerver klipptes under din operation, även om du hade en nervsparande procedur. Domningar kommer att försvinna med tiden.
kontrollera dina snitt varje dag för eventuella tecken på infektion tills din vårdgivare säger att de är botade. Ring din vårdgivare om du utvecklar något av följande tecken på en infektion:
- rodnad
- svullnad
- ökad smärta
- värme på snittplatsen
- illaluktande eller pus-liknande dränering från snittet
- en feber på 100,5 CCB (38 CCB) eller högre
för att undvika att få en infektion, låt inte någon röra dina snitt. Rengör händerna med tvål och vatten eller en alkoholbaserad handdesinfektionsmedel innan du rör vid dina snitt.
om du går hem med häftklamrar eller suturer i dina snitt, kommer din vårdgivare att ta ut dem under en av dina möten efter operationen. Det är okej att få dem våta. Om du går hem med Steri-remsor eller Dermabond på dina snitt, lossnar de och skalar av sig själva. Om de inte har kommit av efter cirka 14 dagar kan du ta av dem.
duscha
duscha varje dag. Att ta en varm dusch är avkopplande och kan hjälpa till att lindra muskelsmärta. Du rengör också snittet när du duschar.
ta av dina bandage innan du duschar. När du duschar, tvätta försiktigt dina snitt med en doftfri, flytande tvål. Skrubba inte dina snitt eller använd en tvättduk på dem. Detta kan irritera dem och hindra dem från att läka.
När du är klar med din dusch, klappa försiktigt dina snitt med en ren handduk. Låt dem lufttorka helt innan de klär sig. Om det inte finns någon dränering, lämna dina snitt upptäckta.
Ta inte Badkar eller simma tills din vårdgivare säger att det är okej.
ta hand om din tillfälliga ileostomi
Om du har en tillfällig ileostomi kommer din WOC-sjuksköterska att lära dig hur du tar hand om det efter din Operation. För mer information, läs resursen ta hand om din ileostomi eller kolostomi.
slemutsläpp är vanligt för personer med stomi. Du kan passera slem som också kan visas som en tarmrörelse.
förhindra uttorkning
det är mycket viktigt att hålla sig väl hydratiserad medan du har en tillfällig ileostomi. Du kan bli uttorkad om mängden avföring du gör är mer än vad du äter eller dricker.
drick 8 till 10 (8 ounce) glas vätskor varje dag. Ring din vårdgivare om du har något av följande tecken eller symtom på uttorkning:
- överdriven törst
- torr mun
- torr hud
- trötthet
- aptitlöshet
- känner dig yr när du står
- huvudvärk
- benkramper
tecken på tarmhinder
När du har en tillfällig ileostomi, du riskerar att få tarmhinder. En tarmobstruktion händer när tarmen är helt eller delvis blockerad. Blockeringen förhindrar att mat, vätskor och gas rör sig genom tarmarna på normalt sätt. Blockeringen kan orsakas av mat, ärrvävnad eller en vridning i tarmen.
Ring din vårdgivare om du har något av följande tecken eller symtom på tarmhinder:
- öm och uppblåst mage
- magkramper
- illamående eller kräkningar
- oförmåga att passera gas eller avföring
- minskad eller ingen utgång från din ileostomi
hantera förändringar i tarmfunktionen
informationen i detta avsnitt är för personer som:
- har ingen tillfällig ileostomi.
- har haft sin tillfälliga ileostomi omvänd.
din rektum är en lagringstank för avföring (poop). Du opererades för att ta bort en del av den, så nu är den här tanken mindre. Det betyder att det inte kan hålla så mycket avföring. Du kan ha många små tarmrörelser eftersom din rektum inte kan hålla mycket avföring. Med tiden kommer din rektum att sträcka sig och kunna hålla mer avföring. Denna process kan ta flera månader till år.
under de första veckorna efter operationen kan du ha många tarmrörelser. Detta beror på att den nedre delen av din kolon inte har använts på ett tag. Det kommer att ta tid för din kropp att återhämta sig.
Efter din operation kan dina tarmrörelser:
- vara vanligare.
- händer flera gånger i timmen, flera gånger i veckan.
- hända varannan dag.
- känns inte komplett. Efter att ha en tarmrörelse kan du fortfarande känna att du måste gå.
Du kan också:
- känna en stark känsla av brådska att ha en tarmrörelse.
- har problem med att berätta skillnaden mellan att ha en tarmrörelse och att passera gas.
Om du också hade strålbehandling kan din rektum vara styv. Det kommer inte att kunna sträcka och hålla avföring såväl som före operationen. Detta är vanligtvis tillfälligt.
Tips för att hantera frekventa tarmrörelser
Om du har flera tarmrörelser om dagen kan du behöva följa en intetsägande diet i några dagar. Medan du följer en intetsägande diet, undvik:
- mejeriprodukter, inklusive mjölk, ost och glass
- kaffe
- choklad
- kryddig mat
- stekt mat
- Gravies och grädde såser
- hög fetthalt deli kött
- fet kött, såsom korv och bacon
- fruktjuicer
- sockerfria livsmedel
följande bratdieten kan också hjälpa till att kontrollera frekventa tarmrörelser. BRATDIETEN består mestadels av:
- bananer (B)
- vitt ris (r)
- äppelmos (a)
- Toast (t)
att dricka svart te kan också hjälpa till.
Tips för att hantera ömhet
Du kan ha ömhet runt din anus från frekventa tarmrörelser. Om du gör:
- Blötlägg i varmt vatten 2 till 3 gånger om dagen.
- applicera zinkoxidsalva (Desitin kubi) på huden runt anus efter varje tarmrörelse. Detta hjälper till att förhindra irritation.
- använd inte hårt toalettpapper. Du kan använda en alkoholfri torka (till exempel en fuktad spolbar torka) istället.
- om din läkare föreskriver medicinering, ta det enligt anvisningarna.
förändringar i urinfunktionen
nerverna som kontrollerar urinering finns också i bäckenet. Det finns en liten chans att du kan få förändringar i urinfunktionen efter operationen. Din kirurg kommer att göra allt de kan för att skydda dessa nerver. Men ett litet antal människor förlorar urinkontrollen under en kort tid efter operationen.
om detta händer dig kan du behöva använda en kateter under en längre tid efter operationen. Permanent förlust av urinkontroll är ovanligt. Din kirurg kommer att prata med dig om denna risk. Du kan också prata med dina andra vårdgivare.
fysisk aktivitet och träning
När du lämnar sjukhuset kan dina snitt se ut som om de är läkt på utsidan, men de kommer inte att läka på insidan. För de första 6 veckorna efter operationen:
- lyft inte, tryck eller dra något tyngre än 10 pund (cirka 4,5 kilo).
- gör inga ansträngande aktiviteter (som jogging och tennis).
- spela inte någon kontakt sport (t.ex. fotboll).
Walking är ett bra sätt att öka din uthållighet. Du kan gå utomhus eller inomhus på ditt lokala köpcentrum eller köpcentrum. Du kan också klättra trappor, men försök att begränsa hur ofta du gör det för den första veckan du är hemma. Gå inte ut själv förrän du är säker på vad du kan göra.
det är normalt att ha mindre energi än vanligt efter operationen. Återhämtningstiden är annorlunda för alla. Öka dina aktiviteter varje dag så mycket du kan. Balansera alltid aktivitetsperioder med viloperioder. Men om du inte kan sova på natten kan det vara ett tecken på att du vilar för mycket under dagen.
körning
körning kan orsaka obehag när du läker eftersom du använder magmusklerna (abs) när du bromsar. Fråga din vårdgivare när du kan köra. Kör inte medan du tar smärtstillande läkemedel som kan göra dig dåsig. Du kan åka i en bil som passagerare när som helst efter att du lämnat sjukhuset.
sexuell aktivitet
din vårdgivare kommer att berätta när du kan börja ha sexuell aktivitet.
nerverna som kontrollerar sexuell funktion Finns i bäckenet. Du kan oroa dig för att de kommer att skadas efter operationen. Kirurger på MSK har särskild utbildning för att sänka denna risk. Endast ett litet antal människor har förändringar i sexuell funktion efter operationen. Om du har några problem med sexuell funktion, prata med din vårdgivare.
gå tillbaka till jobbet
prata med din vårdgivare om ditt jobb och när det kan vara säkert för dig att börja arbeta igen. Om ditt jobb innebär mycket rörelse eller tunga lyft kan du behöva stanna lite längre än om du sitter vid ett skrivbord.
få dina testresultat
Efter din Operation skickas tumören och vävnaden runt den till en patolog. Dina testresultat kommer att vara redo cirka 7 till 10 arbetsdagar efter operationen. Din kirurg kommer att prata med dig om resultaten av testerna och om de rekommenderar ytterligare behandlingar.
uppföljningstider
ditt första möte efter din operation kommer att vara 1 till 3 veckor efter att du lämnat sjukhuset. Ring din kirurgs kontor när du är utskriven från sjukhuset för att schemalägga det.
det är viktigt att gå till alla dina uppföljningstider efter din Operation. Du kan ringa din vårdgivare om du har frågor mellan dessa möten.
hantera dina känslor
efter operation för en allvarlig sjukdom kan du ha nya och upprörande känslor. Många säger att de kände sig gråtande, ledsna, oroliga, nervösa, irriterade och arga på en eller annan gång. Du kanske upptäcker att du inte kan kontrollera några av dessa känslor. Om detta händer är det bra att söka emotionellt stöd.
det första steget i att hantera är att prata om hur du känner. Familj och vänner kan hjälpa. Dina vårdgivare kan lugna, stödja och vägleda dig. Det är alltid bra att låta oss veta hur du, din familj och dina vänner känner sig känslomässigt. Många resurser finns tillgängliga för dig och din familj. Oavsett om du är på sjukhuset eller hemma, vi är här för att hjälpa dig och din familj och vänner att hantera de känslomässiga aspekterna av din sjukdom.
använda MyMSK
MyMSK (my.mskcc.org) är ditt MSK patientportalkonto. Du kan använda MyMSK för att skicka och ta emot meddelanden från ditt vårdteam, visa dina testresultat, se dina datum och tider för möten och mycket mer. Du kan också bjuda in din vårdgivare att skapa sitt eget konto så att de kan se information om din vård.
Om du inte har ett MyMSK-konto kan du besöka my.mskcc.org, Ring 646-227-2593, eller ring din läkarmottagning för ett inskrivnings-ID för att registrera dig. Du kan också titta på vår video hur du registrerar dig i MyMSK: Memorial Sloan Ketterings patientportal. För hjälp, kontakta MyMSK Helpdesk via e-post [email protected] eller ringa 800-248-0593.
när ska du kontakta din vårdgivare
kontakta din vårdgivare om du har:
- en feber på 100,5 kg F (38 kg C) eller högre
- smärta i buken, illamående och kräkningar
- något av följande tecken på infektion i snittet:
- rodnad
- svullnad
- ökad smärta
- värme vid snittstället
- illaluktande eller pusliknande dränering
- svårighet att urinera (kissa)
- smärta vid snittet som inte lättas av smärtstillande läkemedel
- blödning från ändtarmen
- ingen utgång i 2 timmar (om du har en ileostomi)
- något av följande tecken och symtom på uttorkning:
- överdriven törst
- torr mun eller hud
- trötthet
- aptitlöshet
- känner dig yr när du står
- huvudvärk
- benkramper
- eventuella frågor eller funderingar
måndag till fredag från 9:00 till 5:00, Kontakta din vårdgivare.
efter 5: 00 pm, under helgen och på helgdagar, Ring 212-639-2000 och be om att prata med den person som är på samtal för din vårdgivare.
supporttjänster
det här avsnittet innehåller en lista över supporttjänster som kan hjälpa dig att göra dig redo för din operation och återhämta dig säkert.
skriv ner dina frågor och var noga med att fråga din vårdgivare.
MSK supporttjänster
tillträde Kontor
212-639-7606
Ring Om du har frågor om din sjukhusinläggning, inklusive att begära ett privat rum.
anestesi
212-639-6840
Ring Om du har frågor om anestesi.
Blodgivarrum
212-639-7643
Ring för mer information om du är intresserad av att donera blod eller blodplättar.
Bobst International Center
888-675-7722
MSK välkomnar patienter från hela världen. Om du är en internationell patient, ring efter hjälp med att ordna din vård.
Chaplaincy Service
212-639-5982
på MSK, våra kapellaner är tillgängliga för att lyssna, hjälpa till att stödja familjemedlemmar, be, kontakta gemenskap präster eller tro grupper, eller helt enkelt vara en tröstande följeslagare och en andlig närvaro. Vem som helst kan begära andligt stöd, oavsett formell religiös tillhörighet. Interfaith chapel ligger nära huvudlobbyn på Memorial Hospital och är öppen 24 timmar om dygnet. Om du har en nödsituation, ring sjukhusoperatören och be om kapellan på samtal.
rådgivningscenter
646-888-0200
många tycker att rådgivning hjälper dem. Vi erbjuder rådgivning för individer, par, familjer och grupper, samt mediciner för att hjälpa om du känner dig orolig eller deprimerad. För att boka tid, be din vårdgivare om en remiss eller ring numret ovan.
mat skafferi Program
646-888-8055
mat skafferi programmet ger mat till människor i nöd under sin cancerbehandling. För mer information, prata med din vårdgivare eller ring numret ovan.
Integrativ Medicin Service
646-888-0800
Integrativ Medicin Service erbjuder många tjänster för att komplettera (gå tillsammans med) traditionell medicinsk vård, inklusive musikterapi, mind/body terapier, dans och rörelse terapi, yoga och touch terapi.
MSK Bibliotek
bibliotek.mskcc.org
212-639-7439
Du kan besöka vår bibliotekswebbplats eller prata med bibliotekets referenspersonal för att hitta mer information om din specifika cancertyp. Du kan också besöka LibGuides på MSK: s biblioteks webbplats på libguides.mskcc.org.
patient-och Vårdgivarutbildning
www.mskcc.org/pe
besök webbplatsen för patient-och Vårdgivarutbildning för att söka i vårt virtuella bibliotek. Där kan du hitta skriftliga utbildningsresurser, videor och onlineprogram.
patient och vårdgivare Peer Support Program
212-639-5007
Du kanske tycker att det är tröstande att prata med någon som har gått igenom en behandling som liknar din. Du kan prata med en tidigare MSK-patient eller vårdgivare genom vårt patient-och Vårdgivarprogram. Dessa samtal är konfidentiella. De kan äga rum personligen eller via telefon.
Patientfakturering
646-227-3378
Ring Om du har frågor om förhandsauktorisering med ditt försäkringsbolag. Detta kallas också förgodkännande.
Patientrepresentantkontor
212-639-7202
Ring Om du har frågor om Hälsovårdsformuläret eller om du har problem med din vård.
Perioperativ Sjuksköterska kontakt
212-639-5935
Ring Om du har frågor om MSK släppa någon information medan du har operation.
Private Duty Nursing Office
212-639-6892
Du kan begära privata sjuksköterskor eller följeslagare. Ring för mer information.
resurser för livet efter Cancer (RLAC) Program
646-888-8106
på MSK slutar vården inte efter aktiv behandling. RLAC-programmet är för patienter och deras familjer som har avslutat behandlingen. Detta program har många tjänster, inklusive seminarier, workshops, stödgrupper, rådgivning om livet efter behandling och hjälp med försäkrings-och sysselsättningsfrågor.
sexuella hälsoprogram
Cancer och cancerbehandlingar kan påverka din sexuella hälsa. MSKS program för sexuell hälsa kan hjälpa dig att vidta åtgärder och ta itu med sexuella hälsoproblem före, under eller efter din behandling.
- vår kvinnliga sexuella medicin och kvinnors hälsoprogram hjälper kvinnor som har att göra med cancerrelaterade sexuella hälsoutmaningar, inklusive för tidig klimakteriet och fertilitetsproblem. För mer information, eller för att boka tid, ring 646-888-5076.
- vårt manliga sexuella och reproduktiva Medicinprogram hjälper män som har att göra med cancerrelaterade sexuella hälsoutmaningar, inklusive erektil dysfunktion. För mer information, eller för att boka tid, ring 646-888-6024.
Socialt arbete
212-639-7020
socialarbetare hjälper patienter, familj och vänner att hantera problem som är vanliga för cancerpatienter. De tillhandahåller individuella rådgivnings-och stödgrupper under hela behandlingen och kan hjälpa dig att kommunicera med barn och andra familjemedlemmar. Våra socialarbetare kan också hjälpa dig att hänvisa dig till samhällsbyråer och program, samt ekonomiska resurser om du är berättigad.
Tobaksbehandlingsprogram
212-610-0507
om du vill sluta röka har MSK specialister som kan hjälpa till. Ring för mer information.
virtuella program
www.mskcc.org/vp
MSKS virtuella program erbjuder onlineutbildning och stöd för patienter och vårdgivare, även när du inte kan komma till MSK personligen. Genom live, interaktiva sessioner kan du lära dig om din diagnos, vad du kan förvänta dig under behandlingen och hur du förbereder dig för de olika stadierna i din cancervård. Sessionerna är konfidentiella, fri, och leds av expert klinisk personal. Om du är intresserad av att gå med i ett virtuellt Program, besök vår hemsida på www.mskcc.org/vp för mer information.
För mer information online, besök avsnittet cancertyper i www.mskcc.org.
externa supporttjänster
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
i New York City erbjuder MTA en delad åktur, dörr till dörr service för personer med funktionshinder som inte kan ta buss eller tunnelbana.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
ger resor till behandlingscentra.
American Cancer Society (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
erbjuder en mängd information och tjänster, inklusive Hope Lodge, en fri plats för patienter och vårdgivare att stanna under cancerbehandling.
Cancer och karriär
www.cancerandcareers.org
en resurs för utbildning, verktyg och evenemang för anställda med cancer.
cancervård
www.cancercare.org
800-813-4673
275 Seventh Avenue (mellan West 25th &26th Streets)
New York, NY 10001
ger rådgivning, stödgrupper, pedagogiska workshops, publikationer och ekonomiskt stöd.
Cancer stöd gemenskap
www.cancersupportcommunity.org
ger stöd och utbildning till personer som drabbats av cancer.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
ger utbildning och stöd för personer som bryr sig om nära och kära med kronisk sjukdom eller funktionshinder.
Företagsängelnätverk
www.corpangelnetwork.org
866-328-1313
erbjuder gratis resor till behandling över hela landet med tomma platser på företagsstrålar.
Gildas Klubb
www.gildasclubnyc.org
212-647-9700
en plats där män, kvinnor och barn som lever med cancer hittar socialt och emotionellt stöd genom nätverk, workshops, föreläsningar och sociala aktiviteter.
bra dagar
www.mygooddays.org
877-968-7233
erbjuder ekonomiskt stöd för att betala för copayments under behandlingen. Patienter måste ha sjukförsäkring, uppfylla inkomstkriterierna och ordineras läkemedel som ingår i Good Days formulary.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
ger ekonomiskt stöd för att täcka copayments, hälsovårdspremier och självrisker för vissa mediciner och terapier.
Joe ’ S House
www.joeshouse.org
877-563-7468
ger en lista över platser att bo nära behandlingscentra för personer med cancer och deras familjer.
HBT Cancer Project
http://lgbtcancer.com/
ger stöd och förespråkande för HBT-samhället, inklusive online supportgrupper och en databas med HBT-vänliga kliniska prövningar.
Livestrong fertilitet
www.livestrong.org / we-can-help / fertility-services
855-744-7777
ger reproduktiv information och stöd till cancerpatienter och överlevande vars medicinska behandlingar har risker förknippade med infertilitet.
ser bra ut må bättre Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
detta program erbjuder workshops för att lära dig saker du kan göra för att hjälpa dig att må bättre om ditt utseende. För mer information eller för att anmäla dig till en workshop, ring numret ovan eller besök programmets webbplats.
National Cancer Institute
www.cancer.gov
800-4-CANCER (800-422-6237)
nationella cancer Juridiska tjänster nätverk
www.nclsn.org
gratis cancer legal advocacy program.
nationellt HBT – Cancernätverk
www.cancer-network.org
ger utbildning, utbildning och förespråkande för HBT-canceröverlevande och de i riskzonen.
behövande Medicin
www.needymeds.org
listar patienthjälpsprogram för varumärke och generiska namn mediciner.
NYRx
www.nyrxplan.com
ger receptförmåner till berättigade anställda och pensionärer från offentliga arbetsgivare i staten New York.
partnerskap för Receptstöd
www.pparx.org
888-477-2669
hjälper kvalificerade patienter utan receptbelagd läkemedelstäckning att få gratis eller billiga mediciner.
Patient Access Network Foundation
www.panfoundation.org
866-316-7263
ger hjälp med copayments för patienter med försäkring.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
ger tillgång till vård, ekonomiskt stöd, försäkringshjälp, jobbbevarande hjälp och tillgång till national underinsured resource directory.
RxHope
www.rxhope.com
877-267-0517
ger hjälp för att hjälpa människor att få mediciner som de har problem med att ge.
Stomiföreningen
www.ostomy.org
Sårstomikontinensorganisation
www.wocn.org
gå till denna webbplats för att hitta en CWOCN i ditt område. Webbplatsen har också information om resurser, leverantörer av stomiprodukter och supportgrupper.
utbildningsresurser
det här avsnittet innehåller de utbildningsresurser som hänvisades till i den här guiden. Dessa resurser hjälper dig att göra dig redo för din operation och återhämta dig säkert efter operationen.
skriv ner dina frågor och var noga med att fråga din vårdgivare.
- Advance Vårdplanering
- Ring! Fall inte!
- ta hand om din ileostomi eller kolostomi
- vanliga läkemedel som innehåller Aspirin, andra icke-steroida antiinflammatoriska läkemedel (NSAID), eller Vitamin E
- växtbaserade läkemedel och cancerbehandling
- hur du använder ditt incitament Spirometer
- hur du använder din MyMSK mål att släppa checklista
- Information för familj och vänner för operationsdagen
- vad du kan göra för att undvika att falla