introduktion
överkänslighet mot en mat innefattar alla mätbara och reproducerbara biverkningar på grund av intaget av den maten i en dos som tolereras av normala individer. Skillnad görs mellan allergisk överkänslighet, vilket är de reaktioner där en immunologisk mekanism detekteras, och inom dessa IgE-medierade och icke-IgE-medierade allergier, beroende på deras mekanism. Icke-allergiska överkänslighetsreaktioner skulle vara de där den immunologiska mekanismen utesluts 1.
komjölksproteiner upptar tredje plats i frekvens som orsak till matallergi under spädbarn, efter ägg och fisk 2. Även om det inte är den vanligaste orsaken till matallergi, lockar komjölk barnläkarens uppmärksamhet eftersom det är den första maten som är främmande för dess art som barnet kommer i kontakt med, efter amning eller från den första dagen i livet när detta inte är möjligt. Utveckling av sensibilisering och komjölksproteinallergi (CMPA) beror på interaktionen mellan genetisk predisposition och exponeringsfaktorer för komjölksproteiner (antigendos, antigenens natur, moderns kost exponering under graviditeten, överföring av komjölksproteiner (CMP) genom modermjölken, administreringsfrekvens etc.) 3. Uppgifterna från den internationella litteraturen om dess förekomst är mycket varierande på grund av konceptuella skillnader, diagnostisk metodik och studerade åldrar, och de sträcker sig mellan 0,3 och 7,5% 4. I en av de senaste prospektiva studierna som publicerades internationellt och genomfördes i Danmark av Host et al observerades en förekomst av allergi medierad av IgE till CMP på 1, 2% under det första leveåret 5. I en prospektiv studie utförd i Valencia-regionen observerades en incidens på 0, 36% under det första levnadsåret 6 och i en efterföljande studie med liknande metod i det område som omfattas av Hospital Sant Joan de D Kubu de Manresa observerades en incidens på 0, 67% 7. Siffror under de som nyligen observerats hos spädbarn födda på sjukhus Infantil La Paz under en period av ett år, för vilka en incidens på minst 1, 9% 8 beräknas.
För att förbättra vår kunskap om denna viktiga matallergi beslutade Livsmedelsallergiutskottet i Spanish Society of Clinical Immunology and Pediatric Allergology att starta en klinisk och diagnostisk och övervakningsstudie av spädbarn som drabbats av CMPA. Det är en multicenterstudie där Barnallergisektionerna på 14 sjukhus deltog.
i denna studie hänvisar vi till spädbarn med CMPA. Fall av intolerans mot andra komjölkprodukter (t.ex. laktos) eller allergiska reaktioner mot tillsatta produkter (t. ex. penicillin) beaktas inte.
denna prospektiva studie satte följande mål:
1. Utvärdera olika epidemiologiska faktorer relaterade till utseendet på CMPA: atopihistoria, ålder av början och typ av utfodring.
2. Observera hur det presenteras och vad dess kliniska manifestationer är.
3. Studera värdet på hudtesterna och bestämningen av mjölkspecifikt serum IgE och dess fraktioner vid diagnos, samt indikationen och användbarheten av utmaningstestet vid diagnos av omedelbar överkänslighet mot CMP hos spädbarnet.
4. Se om det finns andra livsmedelssensibiliseringar (nötkött, soja, ägg och fisk) och deras kliniska relevans.
5. Prospektiv studie av CMPA: s naturhistoria, för att se vid vilken ålder tolerans fastställs och dess möjliga samband med andra allergiska tillstånd (astma, rinit etc.) under en övervakningsperiod på 4 år med dessa barn.
detta är den första publikationen av detta arbete och hänvisar till de två första punkterna i de nämnda målen.
metoder
ämnen
totalt 409 barn (213 pojkar och 196 flickor) som hade kommit till Allergienheterna vid universitets allmänna sjukhus i Valencia, Sant Joan de d Ubigu i Barcelona, Miguel Servet i Zaragoza, San Joan de d Ubigu de Manresa, Universitario Infantil La Paz, Madrid, Severo Ochoa de Legan Ugics, ni Ugico Jesus, Madrid, General Universitario de Elche, tyskar Trias i Pujol, Badalona, general Igualada, Sant Joan de d jacobu de Martorell, klinisk jungfru av Murcias slätt, universitetsklinik i Pamplona för första gången och som valdes ut efter varandra under en 3-årsperiod på grund av symtom som tyder på omedelbar överkänslighet mot CMP (urtikaria, angioödem, erytematös, utslag, kräkningar, diarre, rinokonjunktivit, bronkospasmer eller anafylaktisk chock) under 2 timmar efter intag av komjölk.
procedurer
den fullständiga tidigare medicinska historien registrerades och en fullständig fysisk undersökning utfördes.
hudtestteknik: hudpricktester utfördes på alla patienter med helmjölk extrakt (5 mg / ml), med isolerade CMPs: (5 mg/mL), (5 mg/mL), (5 mg/mL), och kasein (10 mg/mL) och med andra livsmedel: nötkött serum (5% vikt/volym), soja (10 mg/ml), kummel (1 mg/ml), rödspätta (1 mg/ml), äggvita (2 mg / ml) för att studera andra möjliga associerade livsmedel sensibiliseringar. Histamindihydroklorid (10 mg/ml) användes som en positiv kontroll och glycerosalin användes som en negativ kontroll. Reaktionerna lästes efter 15 minuter. En netto wheal diameter 3 mm större än den som produceras av den negativa kontrollen ansågs positiv. Extrakt från Laboratorios Leti CBF (Barcelona, Spanien) användes.
in vitro-test: Serumprover från alla patienter analyserades med avseende på serumspecifika IgE-antikroppar mot mjölk, lactalbumin, lactoglobulin och kasein med hjälp av CAP-systemet FEIA (Pharmacia Diagnostics, Uppsala, Sverige). Testet ansågs positivt när ett resultat av 0,35 kU/l erhölls.
utmaningstest: öppna kontrollerade utmaningstester med komjölk utfördes med en formel av komjölk anpassad till patientens ålder. Två regimer som fritt valts av utredarna användes: regim en första dag: 2 ml, 5 ml, 10 ml; andra dagen: 25 ml, 50 ml; tredje dagen: 100 ml och den sista dosen för att slutföra den mängd som motsvarar ett normalt foder gavs med 60 minuters intervall. Regim B på en enda dag, successiva doser av 2 ml, 5 ml, 10 ml, 25 ml, 50 ml, 100 ml. gavs med 30 minuters intervall.
om en klinisk reaktion uppstod avbröts utmaningen och behandling tillhandahölls vid behov. Utmaningen ansågs vara positiv när det fanns hud (urtikaria, angioödem eller erytematöst utslag), gastrointestinala (kräkningar eller diarre), respiratoriska (rinokonjunktivit eller bronkospasmer) eller generaliserade (anafylaktisk chock) manifestationer under 2 timmar efter intaget av maten.
utmaningstestet ansågs kontraindicerat vid anafylaktisk chock och/eller glottalt ödem och icke-indicerat hos patienter som uppfyllde alla följande kriterier:
1. Urtikaria och / eller angioödem.
2. Utseende av symtom under de första 60 minuterna efter intag.
3. Positiva hudtester (3 mm) och specifika IgE 3 ku/l till något av proteinerna.
4. Mindre än 3 månader sedan den senaste kliniska reaktionen.
om barnet fortfarande ammades skjutits utmaningstestet fram till början av artificiell amning.
hos de patienter som är allergiska mot komjölk sensibiliserad för nötkött (positivt hudpricktest, CAP-system eller båda) studerades tolerans mot denna mat vid den ålder då introduktionen till kosten indikerades med hjälp av ett öppet kontrollerat utmaningstest med kokt nötkött upp till en total dos motsvarande en normal måltid.
alla utmaningar utfördes på sjukhusets Allergienhet, där lämplig medicinerings-och återupplivningsutrustning var direkt tillgänglig. Informerat samtycke erhölls tidigare från föräldrarna. Varje patient stannade i 3 timmar under observation efter det sista mjölkdosintaget innan han åkte hem.
patienten ansågs uppvisa IgE-medierad CMP-allergi när följande kriterier uppfylldes:
1. En tydlig historia av omedelbar överkänslighet mot CMP.
2. Positivt hudpricktest, CAP-system, eller båda, till hela komjölk, Javi-laktalbumin, ji-laktoglobulin eller kasein.
3. Positiv komjölk utmaning test.
resultat
totalt 409 barn (52% manliga och 48% kvinnliga) i åldrarna mellan 8 dagar och 22 månader med i genomsnitt 5,5 månader inkluderades i denna studie.
allergisk IgE-medierad sensibilisering (positivt hudpricktest, CAP-system eller båda) mot komjölksproteiner observerades hos 327 patienter (80 %) och frånvaro av sensibilisering hos 82 patienter (20 %). Pricktestet var positivt för komjölk och / eller ett eller flera av dess proteiner hos 289 patienter (71 %). Serum IgE specifikt för mjölk och/eller något av dess proteiner var 0,35 ku / l i 280 patienter (68 %).
totalt 286 utmaningstester utfördes med komjölkformel, vilket visade sig positivt i 126 (44 %) och negativt i 160 (56 %). Utmaningstestet ansågs inte vara indicerat hos 123 patienter (30% av provgruppen). Utmaningstestet utfördes enligt regim A hos 134 patienter (47 %) och regim B hos 152 patienter (53 %).
positiva reaktionssymptom på utmaningstestet var kutan (urtikaria, angioödem, erytem) i 94 fall (75%), matsmältning (kräkningar, diarre) hos 43 (34%) och andningsvägar hos 10 (8 %), medan 33 patienter (26 %) påverkades i mer än ett chockorgan. Tio patienter uppvisade andningssymtom på rinokonjunktivit och / eller hosta och i endast fyra av fallen kunde reaktionen betraktas som Allvarlig på grund av att den var förknippad med andningsstridor. Två av dessa allvarliga reaktioner inträffade med regim a (3% av alla positiva utmaningstester med regim a) och de andra två med regim B (3% av alla positiva utmaningstester med regim B). Inga fall av bronkospasm eller anafylaktisk chock uppstod.
med dessa resultat diagnostiserades Igemedierad CMPA hos 234 (57 %), CMP-tolerant sensibilisering hos 93 (23%), Icke-IgE-medierad överkänslighet mot CMP hos 15 (4%) och hos de återstående 67 (16%) bekräftades inte biverkningen i utmaningstestet eller allergisk sensibilisering (fig. 1).
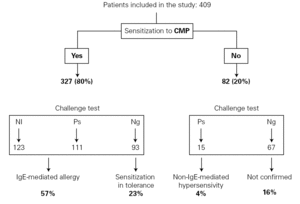
Figur 1.– Resultat av den allergologiska studien. Ni: utmaningstest anges inte; Ps: positiv; Ng: negativ.
patienter som diagnostiserats med CMP-allergi
av de 409 patienter som ingick i studien diagnostiserades 234 (57 %) med CMP-allergi. Den första reaktionen på komjölk inträffade i alla fall under det första levnadsåret, 95% före 6 månaders ålder, med en medelålder på 3,5 månader och ett intervall på mellan 10 dagar och 10 månader i livet (fig. 2).
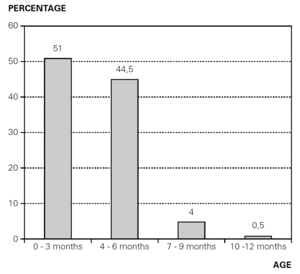
Figur 2.– Patienter diagnostiserade med CMP-allergi. Procentuell fördelning i förhållande till åldern då den första reaktionen på CMP ägde rum.
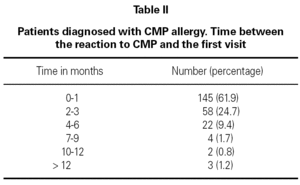
medelåldern för det första samrådet för allergologisk studie var 5, 4 månader med ett intervall mellan 16 dagar och 20 månaders ålder. 93 % deltog före 9 månaders ålder (tabell I). En genomsnittlig fördröjning på 2,2 månader observerades mellan reaktionens utseende och det första samrådet (tabell II).

otalt hade 232 patienter (99 %) ammats innan reaktionen på komjölk uppstod, under en genomsnittlig tidsperiod på 3,5 månader med ett intervall på mellan 7 dagar och 10 månader. Endast två patienter (1 %) matades konstgjord mjölkformel från födseln.
hos 44% av patienterna uppgav mödrarna att de hade erbjudit kompletterande foder med komjölksersättning under amningstiden (35% under sin vistelse i Moderskap under den omedelbara neonatala perioden och 14% under amning). 56 % av mödrarna sa att de inte hade kompletterat amning under neonatalperioden eller senare.
När det gäller typen av förlossning föddes 71% genom vaginal förlossning och 29% med kejsarsnitt.
42 % av patienterna med CMP-allergi rapporterade atopiska sjukdomar (rinit, astma, atopisk dermatit och/eller matallergi) hos medlemmar i deras närmaste familj.
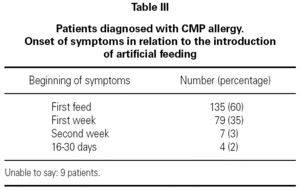
i de flesta fall (60 %) uppträdde de första symptomen på allergisk reaktion mot CMP med den första flaskan med mjölkformel efter amningstiden och i 95% av fallen under den första veckan efter införandet av anpassade mjölkfoder (tabell III).
klinisk reaktion uppträdde i de flesta fall inom en latensperiod på 30 minuter efter utfodring (fig. 3).
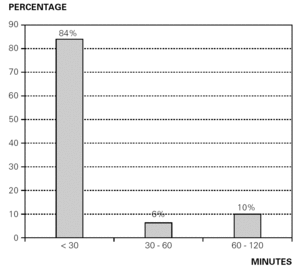
Figur 3.– Patienter diagnostiserade med CMP-allergi. Procentuell fördelning jämfört med latensperiod för utseendet av symtom efter administrering av CMP.
de vanligaste kliniska manifestationerna som uppstod med komjölkformel var kutan (erytem, urtikaria, angioödem), som uppträdde hos 94% av patienterna, följt av matsmältningsbesvär (kräkningar, diarre) hos 33% och andningsvägar (hosta, bronkospasmer, stridor) hos 8 %. Respiratoriska symtom var associerade med kliniska manifestationer i andra organ i alla fall och endast 4% av patienterna visade isolerade kliniska tecken på matsmältning. 25 % visade avslag på anpassade formelflaskfoder.
i nästan en tredjedel av fallen (32%) sågs kliniska tecken på anafylaxi som påverkade mer än ett organ, och endast 12 patienter (5 %) uppvisade allvarliga reaktioner med bronkospasmer och eller respiratorisk stridor. Ingen patient hade en rekord av anafylaktisk chock.
21% av patienterna manifesterade associerad atopisk dermatit, som hade börjat före utseendet av klinisk reaktion på komjölk.
När det gäller sensibilisering för olika komjölksproteiner sensibiliserades 93% till mer än ett protein (26% till två och 67% till mer än två). 89 % av patienterna var sensibiliserade för beta-laktoglobulin, 79% för kasein och 79% för alfa-laktalbumin.
sensibilisering mot annan mat: sensibilisering mot ägg sågs hos 30% av patienterna med allergi mot CMP innan denna mat introducerades i kosten. 42% av patienterna som var sensibiliserade för ägg presenterade atopisk dermatit jämfört med 15% av dem som inte var sensibiliserade för ägg.
sensibilisering mot nötkött observerades hos 29% av de studerade patienterna. Alla ämnen tolererade kokt nötkött.
4% av patienterna med CMP-allergi visade sensibilisering mot soja. De tolererade alla sojaformler. 3 % var sensibiliserade för fisk (kummel och rödspätta) som ännu inte introducerades i kosten.
diskussion
för att diagnostisera exakt IgE-medierad allergi är det nödvändigt att det finns en kompatibel klinisk historia, för att komjölksspecifika IgE-typ antikroppar ska demonstreras med hjälp av hudtester och / eller bestämning av specifikt IgE-medierat serum och dess bekräftelse genom utmaningstestet. Utmaningstestet är kontraindicerat vid diagnos av patienter med allvarliga anafylaktiska reaktioner och är inte nödvändigt i alla fall. I vår studie valdes 3KU/l som avstängningspunkt i de mjölkspecifika IgE-värdena för att rekommendera det diagnostiska utmaningstestet eller inte, baserat på en tidigare studie av spädbarn allergiska mot CMP, där denna nivå visade en PPV på 91% för en prevalens på 44% 9.
denna studie belyser behovet av att utföra utmaningstestet, när det indikeras, för att diagnostisera en CMP-allergi, eftersom 39% av spädbarnen som ingår i studien med en välgrundad misstanke om biverkning på komjölk diskonterades förekomsten av en klinisk reaktion efter intaget och de behövde därför inte uteslutas från kosten.
kutana tecken (urtikaria, angioödem och erytem) är det vanligaste och typiska kliniska uttrycket av IgE-medierad CMP-allergi och var närvarande hos 94% av patienterna allergiska mot CMP i vår studie, som liknar de 99% som erhållits av Garcia-Ara et al 10.
ett annat viktigt kliniskt tecken är att barnet avvisar den anpassade mjölkformelflaskan, som visades hos 25% av de som är allergiska mot CMP, vilket är ett viktigt kliniskt tecken att komma ihåg.
resultaten av en nyligen publicerad studie av Eggesbo et al indikerade att hos pre-disponerade spädbarn, vars mödrar var allergiska, kan kejsarsnitt öka risken för att utveckla matallergier, vilket enligt författarna kan relateras till förseningen i tarmkoloniseringen av det nyfödda barnet 11. En högre andel leveranser med kejsarsnitt i vår studie än i den allmänna befolkningen 12 observerades inte för att få oss att tänka på påverkan av denna faktor vid utseendet av CMP-sensibilisering.
enligt resultaten av vår studie, som bekräftar de som erhållits av andra författare 13,14, börjar CMP-allergi visa kliniskt under det första levnadsåret och uppträder efter en mer eller mindre förlängd period av amning, i många fall efter det första fodret med CMP-anpassad formel och i allmänhet under den första veckan då den introducerades i kosten. Sensibilisering kan ha inträffat under graviditet eller efter födseln, under amningstiden.
under graviditet kan små mängder matproteiner passera moderkakan och nå fostercirkulationen för att ge upphov till IgE-sensibilisering hos ett genetiskt förbehandlat Foster. De utförda testerna har emellertid inte visat skydd mot utvecklingen av CMP-allergi med en diet exklusive komjölk under graviditeten. I granskningen av Cochrane-Samarbetet som genomfördes 1999 visades Inga bevis för minskning av CMP-hudtestprevalensen hos barn till mödrar som följde en uteslutningsdiet under graviditeten 15.
den största fördelen med amning vid förebyggande av matsensibilisering baseras i grunden på den relativa bristen på matallergener i bröstmjölk. Detta är emellertid ett dubbelkantigt vapen, eftersom experimentella studier på djur indikerar att små mängder antigen, vid mikrogram till picogramnivå, företrädesvis kan inducera IgE-svar 16, medan större mängder, vid milligramnivån, undertrycker IgE-svaret och graden av undertryckande beror på dosen 17.
experimentella studier har visat att oral tolerans mot matproteiner kan induceras 18. Djurets ålder och matallergendosen är kritiska för tolerans som ska induceras. Neonatalperioden visas den optimala tiden 19. Ju större dos av antigen och dess administreringsfrekvens, desto mer sannolikt är det att tolerans uppnås och IgE-svaret undertrycks 20.
det har visats att små mängder komjölksproteiner och andra livsmedel som ägg och jordnötter kan nå barnet via amning 21-23. Mängden beta-laktoglobulin i en droppe komjölk har beräknats för att motsvara mängden beta-laktoglobulin i 200 Liter modermjölk. Men ändå innehåller modermjölk ungefär lika mycket beta-laktoglobulin per droppe som mängden pollenallergen som inhaleras per dag under hösnuva säsongen. Därför är det inte alls omöjligt för barn att bli sensibiliserade för komjölk, även om de ammas uteslutande 24.
i en ny prospektiv studie utförd av Saarinen et al, som övervakade 6209 spädbarn från födseln för att utvärdera utseendet på symtom på CMP-allergier, visade sig enbart amning i två månader vara en riskfaktor för allergiskt IgE-medierat svar på CMP 25. H asigst och andra författare hävdar att detta endast inträffar om det tidigare har utsatts för denna mat under neonatalperioden 26. Studier av Saarinen et al visar emellertid att även om utfodring med anpassade mjölkformler i Moderskap ökar risken för allergi mot CMP jämfört med andra kosttillskott, eliminerar enbart amning inte risken och den ackumulerade förekomsten av CMP-allergi var liknande hos spädbarn som fick ett tillägg med anpassad formel i Moderskap som hos de som uteslutande ammades. I en kontrollerad dubbelblind studie som nyligen genomfördes de Jong et al ökade inte utfodring med komjölk under de två första dagarna av livet innan amning började öka risken för att utveckla atopiska sjukdomar under de två första åren av livet 27.
i vår studie hade endast 41% av de som var allergiska mot CMP fått kompletterande utfodring under moderskapet eller under amningstiden, för vilken, i motsats till arbetet med H Jacobst, exponering under neonatalperioden, även om den kan samarbeta, inte verkar avgörande för utseendet av CMP-allergi.
klinisk erfarenhet indikerar att utseendet på CMP-allergi hos de spädbarn som får artificiell Anpassad komjölkformel från födseln är exceptionellt 3,14. I vår studie hade endast två av de 234 spädbarn som diagnostiserats med CMP-allergi fått konstgjord mjölk från födseln. I dessa två fall hade administreringen av den anpassade formeln avbrutits vid en månads ålder på grund av matsmältningssymtom, där den ersattes av ett omfattande hydrolysat, med en allergisk reaktion mot CMP-ourring när Anpassad komjölkformel återinfördes. Nyligen publicerade experimentella studier visar att vid icke-sensibiliserade möss utvecklar utfodring med en anpassad komjölkformel i endast en vecka eller med ett partiellt hydrolysat i 4 veckor oral tolerans mot IgE-svar på CMP 28. De som matades med omfattande hydrolysat eller kaseinserum utvecklade emellertid inte tolerans, vilket bekräftade tidigare studier 17. Små peptider och aminosyror som ingår i omfattande hydrolysat verkar varken vara tolerogener eller immunogener.
introduktion av stora mängder CMP från födseln och dess efterföljande oavbrutna administrering verkar stimulera induktion och underhåll av tolerans och för att förhindra uppkomsten av allergiska reaktioner på denna mat.att avbryta exponeringen för matallergen hos sensibiliserade och toleranta patienter kan leda till förlust av tolerans, vilket har visats med vissa livsmedel som fisk och jordnötter 29,30.
endast 4 % sensibiliserades för soja med alla dessa toleranta. Sojaallergi är mycket ovanligt hos barn med atopiska sjukdomar och i en grupp av 243 barn med atopiska föräldrar som matades under de första 6 månaderna av livet med sojaformel och övervakades i 5 år visade endast en dokumenterad allergi mot soja med hjälp av hudtester och dubbelblinda utmaningstester 31.
ägg hade inte introducerats till spädbarns diet i vår studie, även om sensibilisering mot äggvita visades hos 30% av dem. Dessa data bekräftar vikten av att studera sensibilisering mot ägg hos de som är allergiska mot CMP för att förhindra att en reaktion uppträder när den introduceras till kosten 32.
sensibilisering mot nötkött observerades hos 29% av de studerade patienterna, även om de alla tolererade kokt nötkött. Detta beror på att allergenet som är ansvarigt för sensibilisering för nötkött är ett bovint serumalbumin som är termolabilt, vilket innebär att dess allergiska potential förstörs genom matlagning 33 och det ger endast en reaktion när den äts rå eller delvis rå 34. Detta innebär att nötkött inte behöver uteslutas från kosten för barn som är allergiska mot CMP så länge det äts kokt.
CMPA inträffar i grunden under det första halvåret av livet, vilket sammanfaller med införandet i barnets diet, efter en mer eller mindre förlängd period av amning. Sensibilisering mot CMP kan uppträda efter enbart amning, även om barnet inte har fått några kompletterande matar med anpassad komjölkformel under amning. Hos de patienter med CMPA kan sensibilisering mot ägg ses före introduktionen till kosten. Genom att genomföra ett lämpligt diagnostiskt protokoll hos spädbarn som deltar i en misstänkt risk för komjölkallergier kan allergi diskonteras i en hög andel fall.