Physiopathologie VIVO
Synthèse et sécrétion d’insuline
L’insuline est une petite protéine d’un poids moléculaire d’environ 6000 Daltons. Il est composé de deux chaînes maintenues ensemble par des liaisons disulfures. La figure de droite montre un modèle moléculaire de l’insuline bovine, avec la chaîne A colorée en bleu et la chaîne B plus grande en vert. Vous pouvez obtenir une meilleure appréciation de la structure de l’insuline en manipulant vous-même un tel modèle.
La séquence des acides aminés est très conservée chez les vertébrés, et l’insuline d’un mammifère est presque certainement biologiquement active chez un autre. Même aujourd’hui, de nombreux patients diabétiques sont traités avec de l’insuline extraite du pancréas de porc.
Biosynthèse de l’insuline
L’insuline n’est synthétisée en quantités significatives que dans les cellules bêta du pancréas. L’ARNm de l’insuline est traduit par un précurseur à chaîne unique appelé préproinsuline, et l’élimination de son peptide signal lors de son insertion dans le réticulum endoplasmique génère de la proinsuline.
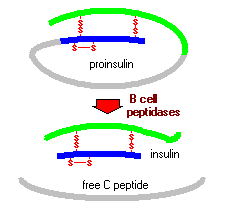 La proinsuline se compose de trois domaines: une chaîne amino-terminale B, une chaîne carboxy-terminale A et un peptide de connexion au milieu appelé peptide C. Dans le réticulum endoplasmique, la proinsuline est exposée à plusieurs endopeptidases spécifiques qui excisent le peptide C, générant ainsi la forme mature d’insuline. L’insuline et le peptide C libre sont conditionnés dans le Golgi en granules sécréteurs qui s’accumulent dans le cytoplasme.
La proinsuline se compose de trois domaines: une chaîne amino-terminale B, une chaîne carboxy-terminale A et un peptide de connexion au milieu appelé peptide C. Dans le réticulum endoplasmique, la proinsuline est exposée à plusieurs endopeptidases spécifiques qui excisent le peptide C, générant ainsi la forme mature d’insuline. L’insuline et le peptide C libre sont conditionnés dans le Golgi en granules sécréteurs qui s’accumulent dans le cytoplasme.
Lorsque la cellule bêta est stimulée de manière appropriée, l’insuline est sécrétée de la cellule par exocytose et diffuse dans le sang capillaire des îlots. Le peptide C est également sécrété dans le sang, mais n’a aucune activité biologique connue.
Contrôle de la sécrétion d’insuline
L’insuline est sécrétée principalement en réponse à des concentrations sanguines élevées de glucose. Cela a du sens car l’insuline est « chargée » de faciliter l’entrée du glucose dans les cellules. Certains stimuli neuronaux (p. ex. la vue et le goût des aliments) et l’augmentation des concentrations sanguines d’autres molécules de carburant, y compris les acides aminés et les acides gras, favorisent également la sécrétion d’insuline.
Notre compréhension des mécanismes de la sécrétion d’insuline reste quelque peu fragmentaire. Néanmoins, certaines caractéristiques de ce processus ont été clairement et à plusieurs reprises démontrées, donnant le modèle suivant:
- Le glucose est transporté dans la cellule bêta par diffusion facilitée à travers un transporteur de glucose; des concentrations élevées de glucose dans le liquide extracellulaire entraînent des concentrations élevées de glucose dans la cellule bêta.
- Des concentrations élevées de glucose dans la cellule bêta conduisent finalement à une dépolarisation membranaire et à un afflux de calcium extracellulaire. On pense que l’augmentation du calcium intracellulaire qui en résulte est l’un des principaux déclencheurs de l’exocytose des granules sécréteurs contenant de l’insuline. Les mécanismes par lesquels des niveaux élevés de glucose dans la cellule bêta provoquent la dépolarisation ne sont pas clairement établis, mais semblent résulter du métabolisme du glucose et d’autres molécules combustibles dans la cellule, peut-être ressenties comme une altération du rapport ATP: ADP et transduites en altérations de la conductance membranaire.
- Des niveaux accrus de glucose dans les cellules bêta semblent également activer des voies indépendantes du calcium qui participent à la sécrétion d’insuline.
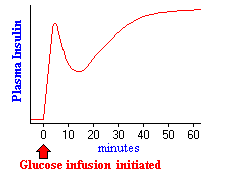 La stimulation de la libération d’insuline est facilement observée chez les animaux entiers ou les humains. La glycémie normale à jeun chez l’homme et la plupart des mammifères est de 80 à 90 mg par 100 ml, associée à de très faibles niveaux de sécrétion d’insuline.
La stimulation de la libération d’insuline est facilement observée chez les animaux entiers ou les humains. La glycémie normale à jeun chez l’homme et la plupart des mammifères est de 80 à 90 mg par 100 ml, associée à de très faibles niveaux de sécrétion d’insuline.
La figure de droite représente les effets sur la sécrétion d’insuline lorsque suffisamment de glucose est perfusé pour maintenir des taux sanguins deux à trois fois supérieurs au taux de jeûne pendant une heure. Presque immédiatement après le début de la perfusion, les taux plasmatiques d’insuline augmentent considérablement. Cette augmentation initiale est due à la sécrétion d’insuline préformée, qui est bientôt considérablement épuisée. L’augmentation secondaire de l’insuline reflète la quantité considérable d’insuline nouvellement synthétisée qui est libérée immédiatement. De toute évidence, une glycémie élevée simule non seulement la sécrétion d’insuline, mais également la transcription du gène de l’insuline et la traduction de son ARNm.
Sujets avancés et complémentaires
- La Structure de l’insuline