Quick Takes
- Die Diskussion von Ernährungsmustern und die Verwendung eines Whole Foods-Ansatzes zur Ernährungsberatung bietet eine praktische Möglichkeit, die Ernährungsqualität der Ernährung von Patienten zu verbessern.
- Kliniker sollten ihren Patienten raten, sich auf die Erhöhung der Aufnahme von Gemüse, Obst, gesunden Fetten, Nüssen, Vollkornprodukten und Fisch zu konzentrieren und gleichzeitig verarbeitetes Fleisch, raffiniertes Getreide und zuckergesüßte Getränke einzuschränken.
- Die Ernährungsberatung durch Kliniker sollte die Wahrnehmung der Körpergröße, soziale und kulturelle Einflüsse, den Zugang zu Nahrungsmitteln und wirtschaftliche Faktoren berücksichtigen.
Trotz der Bedeutung der Ernährung für die kardiovaskuläre Gesundheit haben Studien gezeigt, dass es mehrere wahrgenommene Barrieren von Klinikern gibt, einschließlich Mangel an Zeit, Entschädigung, Ressourcen oder Wissen, die zu verpassten Gelegenheiten für eine effektive Beratung während der Gesundheitsbesuche führen.1,2 Die 2019 American College of Cardiology (ACC) / American Heart Association (AHA) -Richtlinie zur Primärprävention von Herz-Kreislauf-Erkrankungen (CVD) bietet Ärzten Leitlinien für die Beratung ihrer Patienten zur Ernährung.3 Die Empfehlungen in diesen Leitlinien können innerhalb der zeitlichen Grenzen eines klinischen Besuchs praktisch angewendet werden.
Ernährungsempfehlungen
Es hat eine Verschiebung in der zeitgenössischen Ernährungsrichtlinien hin zu einem Whole Foods Ansatz zur Ernährungsberatung, anstatt sich auf bestimmte Nährstoffaufnahme. Die Diskussion über Ernährungsmuster wie die Förderung des Verzehrs von mehr frischem Gemüse und Obst und die Vermeidung von verarbeitetem Fleisch und zuckerhaltigen Getränken ist für Patienten viel einfacher zu interpretieren, während gleichzeitig indirekt auf den Bedarf an Makronährstoffen und Mikronährstoffen eingegangen wird (d. H. Die Aufnahme gesättigter Fettsäuren durch einfach und mehrfach ungesättigte Fette ersetzt wird). Wichtig ist, dass Kliniker erkennen sollten, dass die in den ACC / AHA-Richtlinien für die Primärprävention 2019 enthaltenen Ernährungsempfehlungen evidenzbasierte Prinzipien sind, die sich auf die Verringerung des Risikos für atherosklerotische Herz-Kreislauf-Erkrankungen (ASCVD) konzentrieren.
Empfehlungen
- Eine Ernährung mit Schwerpunkt auf Gemüse, Obst, Hülsenfrüchten, Nüssen, Vollkornprodukten und Fisch wird empfohlen, um die ASCVD-Risikofaktoren zu verringern (COR: I; LOE: B-R).
- Der Ersatz von gesättigten Fettsäuren durch einfach und mehrfach ungesättigte Nahrungsfette kann zur Verringerung des ASCVD-Risikos von Vorteil sein (COR: IIa; LOE: B-NR).
- Eine Diät mit reduzierten Mengen an Cholesterin und Natrium kann vorteilhaft sein, um das ASCVD-Risiko zu verringern (COR: IIa; LOE: B-NR).
- Im Rahmen einer gesunden Ernährung ist es sinnvoll, die Aufnahme von verarbeitetem Fleisch, raffinierten Kohlenhydraten und gesüßten Getränken zu minimieren, um das ASCVD-Risiko zu verringern (COR: IIa; LOE: B-NR).
- Im Rahmen einer gesunden Ernährung sollte die Aufnahme von Transfetten vermieden werden, um das ASCVD-Risiko zu verringern (COR: III; LOE: B-NR).
Ernährungsmuster
Das Ernährungsmuster mit den stärksten Beweisen für die Verringerung des ASCVD–Risikos besteht aus Lebensmitteln, die häufig in einer Mittelmeerdiät vorkommen und in zwei randomisierten kardiovaskulären Endpunktstudien untersucht wurden – PREDIMED (Prevencion con Dieta Mediterranea) bei Patienten mit Primärprävention und die Lyon Heart Study bei Patienten mit Sekundärprävention.4,5 PREDIMED randomisierte Primärprävention Personen mit CVD-Risikofaktoren zu einer von drei Gruppen: eine Mittelmeerdiät, ergänzt durch natives Olivenöl extra (empfohlen mindestens 4 Esslöffel pro Tag und Person), eine Mittelmeerdiät, ergänzt mit Nüssen (empfohlen 30 Gramm gemischte Nüsse, bestehend aus Walnüssen, Haselnüssen und Mandeln) oder Kontrolldiät (fettarm, aber nicht kohlenhydratarm). Zu den in der Mittelmeerdiätgruppe empfohlenen Lebensmitteln gehörten Olivenöl, Nüsse, frisches Obst, Gemüse, Fisch (insbesondere fetter Fisch), Meeresfrüchte, Hülsenfrüchte und weißes Fleisch. In der Kontrollgruppe wurden fettarme Milchprodukte, frisches Obst, Gemüse, magerer Fisch und Meeresfrüchte, Brot, Kartoffeln, Nudeln und Reis empfohlen, aber die Verwendung von Pflanzenölen, Nüssen und fettem Fisch wurde abgeraten. Der Konsum von kommerziellen Backwaren, Süßigkeiten und Gebäck, Streichfetten, rotem und verarbeitetem Fleisch wurde sowohl in der Interventions- als auch in der Kontrollgruppe abgeraten. Bei einem medianen Follow-up von 4.8 Jahre, Gruppen von Mittelmeerdiät ergänzt durch natives Olivenöl extra oder Mittelmeerdiät ergänzt mit Nüssen zeigten 31% und 28% relative Risikoreduktion im kombinierten Endpunkt Myokardinfarkt (MI), Schlaganfall oder Tod durch kardiovaskuläre Ursache (ARR 0.6% und 1.0%) im Vergleich zur Kontrollgruppe. Diese Risikoreduktion wurde hauptsächlich durch eine Verringerung des Schlaganfalls verursacht (HR 0,65, 95% CI 0,0,44-0,95 für die Gruppe mit mediterraner Ernährung, ergänzt durch natives Olivenöl extra und HR 0,54,95% CI 0,35-0.82 für die Gruppe mit Mittelmeerdiät ergänzt mit Nüssen im Vergleich zur Kontrolle). In der Zwischenzeit zeigte die Lyon Heart Study auch, dass Personen, die eine alpha-Linolensäure-reiche Mittelmeerdiät zu sich nahmen, das Risiko für koronare Ereignisse und Todesfälle im Vergleich zu personen mit westlicher Ernährung in einer Sekundärpräventionspopulation verringerten (RR 0, 27, 95% CI 0, 12-0, 59, p = 0, 001).Eine pflanzliche Ernährung ist in gewissem Sinne eine Erweiterung der Mittelmeerdiät, die empfiehlt, tierisches Protein durch pflanzliches Protein zu ersetzen. Eine Post-hoc-Analyse der PREDIMED-Kohorte, in der die Teilnehmer anhand eines pro-vegetarischen Ernährungsmusters bewertet wurden, zeigte, dass eine hohe Einhaltung einer Diät, die hauptsächlich aus Pflanzen und weniger aus tierischen Lebensmitteln bestand, zu einer relativen Risikoreduktion von 41% zwischen der Gruppe mit hoher Einhaltung im Vergleich zur Gruppe mit der niedrigsten Einhaltung führte (absolute Todesrate: 8,68 vs. 14,9 Todesfälle pro 1.000 Personenjahre).6 Mehrere große Beobachtungsstudien haben auch eine Verringerung des Risikos für ASCVD sowie Herzinsuffizienz mit einem pflanzlichen Ernährungsmuster gezeigt.7,8 Kliniker müssen jedoch mit ihren Patienten klären, dass nicht alle pflanzlichen Diäten gleich sind. In einer großen Kohorte von mehr als 73.000 Frauen aus der Nurses ‚Health Study war eine Ernährung mit viel gesunden pflanzlichen Lebensmitteln (Obst, Gemüse, Nüsse, Hülsenfrüchte, Öle, Tee und Kaffee) mit einem signifikant geringeren Risiko für koronare Herzkrankheiten (KHK) verbunden, während die Einnahme einer pflanzlichen Ernährung, die weniger gesunde pflanzliche Lebensmittel (Säfte, gesüßte Getränke, raffiniertes Getreide, Kartoffeln, Pommes und Süßigkeiten) betonte, mit einem erhöhten Risiko für KHK verbunden war.7 Zuckergesüßte und gesüßte Getränke sind mit einem erhöhten Risiko für Diabetes verbunden, und Süßigkeiten und raffinierte Kohlenhydrate sind mit einem erhöhten Risiko für koronare Ereignisse verbunden.9,10 Während also ein Ernährungsmuster gefördert werden sollte, das mit der mediterranen oder gesunden pflanzlichen Ernährung übereinstimmt, sollten Ärzte ihren Patienten raten, Ernährungsmuster zu vermeiden, die verarbeitetes Fleisch, raffinierte Kohlenhydrate und gesüßte Getränke enthalten, da diese Lebensmittel mit einem erhöhten Risiko für ASCVD in Verbindung gebracht wurden.3
Diätetische Lipide
Bei der Beratung über die Ernährung ist die optimale Aufnahme von diätetischen Lipiden oft einer der verwirrendsten Aspekte für Patienten. Diätetische Lipide einschließlich Cholesterin und Fette (Fettsäuren) haben einen direkten Einfluss auf die kardiovaskuläre Gesundheit. Die Begrenzung des Cholesterinspiegels in der Nahrung ist möglicherweise die intuitivste Intervention, da dies nachweislich den Spiegel des zirkulierenden Lipoproteincholesterins niedriger Dichte (LDL-C) senkt, das ein kausaler Risikofaktor für ASCVD ist. Nahrungsfettsäuren, einschließlich gesättigter Fette, einfach und mehrfach ungesättigter Fette und Transfette, enthalten andererseits Konzepte und Terminologien, die nuanciert sind und für Kliniker und Patienten oft verwirrend sein können. Chemisch gesehen bestehen gesättigte Fette aus Fettsäure-Kohlenwasserstoffketten mit überwiegend Einfachbindungen (leichter zu „packen“) und sind bei Raumtemperatur fest, während einfach und mehrfach ungesättigte Fette Fettsäuren enthalten, die eine oder mehrere Doppelbindungen aufweisen und dazu neigen, bei Raumtemperatur flüssig zu sein. Es wurde gezeigt, dass gesättigte Fette LDL-C erhöhen und die Insulinresistenz verschlechtern. Es wurde jedoch auch gezeigt, dass die Aufnahme von gesättigtem Fett den Spiegel von High-Density-Lipoprotein-Cholesterin (HDL-C) erhöht, und eine große randomisierte Studie zur Begrenzung der Aufnahme von gesättigtem Fett zeigte keine Verringerung der ASCVD-Ereignisse.11 Es wurde gezeigt, dass der Ersatz gesättigter Fette durch einfach (ohne Transfette) und mehrfach ungesättigte Fette den LDL-C-Spiegel sowie das Risiko für Herz-Kreislauf-Erkrankungen und Mortalität senkt.12 Hauptquellen für gesättigte Nahrungsfette sind unter anderem tierische Fette aus Schweinefleisch (Schmalz), Rindfleisch (Talg) und anderem roten Fleisch, Milchfett (Butter) sowie tropische Öle wie Palm-, Palmkern- und Kokosnussöle. Einfach ungesättigte Fette kommen sowohl in pflanzlichen als auch in tierischen Quellen wie rotem Fleisch und Milchprodukten vor. Letztere enthalten jedoch auch einen hohen Gehalt an gesättigten Fetten und Cholesterin und können zu einem Anstieg der Metaboliten wie Trimethylamin-N-Oxid (TMAO) führen, was die positiven Wirkungen der ungesättigten Fette abschwächen kann. Mehrfach ungesättigte Fettsäuren kommen überwiegend in pflanzlichen Quellen sowie in Meeresfrüchten, insbesondere in fettem Fisch, vor. Zusätzlich zu den LDL-C-senkenden Eigenschaften von mehrfach ungesättigten Fettsäuren (PUFAs), wenn sie anstelle von gesättigten oder Transfetten eingenommen werden, wurde gezeigt, dass einige PUFAs wie die Omega-3-Klasse von Fettsäuren die Insulinresistenz verbessern und entzündungshemmende Eigenschaften aufweisen.13,14 Der Nachweis einer kardiovaskulären Risikoreduktion in der Primärprävention mit Nahrungsergänzungsmitteln mit Omega-3-Fettsäuren wurde auf der Grundlage moderner klinischer Studien erbracht. Die klinische Wirksamkeit wird wahrscheinlich durch die Dosis, bestimmte Arten von PUFAs (d. H. Eicosapentaensäure) und durch langfristig erreichte PUFA-Spiegel im Blutkreislauf beeinflusst, und es sind weitere Studien erforderlich, um den Nutzen von Nahrungsergänzungsmitteln für kardiovaskuläre Erkrankungen klarer zu bestimmen.15,16
Transfette, chemisch trans-isomere Konfigurationen ungesättigter Fettsäuren, kommen natürlicherweise in geringen Mengen im Fleisch und in Milchprodukten von Wiederkäuern wie Kühen und Schafen vor. Transfette werden jedoch auch künstlich durch Hydrierung von Pflanzenölen synthetisiert, um die Haltbarkeit zu verbessern. Künstliche Transfette wurden als Frittieröle in Restaurants und Fast-Food-Läden, als Backfett in verpackten Backwaren, vorgefertigten Krusten und Mischungen sowie in Margarine und anderen Aufstrichen verwendet. Die Nahrungsaufnahme von Transfetten sollte minimiert oder vermieden werden, da Studien gezeigt haben, dass die Aufnahme durchweg mit einem erhöhten Risiko für CVD verbunden ist.12 Im Jahr 2018 hat die Food and Drug Administration (FDA) einen Ausstieg aus künstlichen Transfetten angeordnet.17
Diätetisches Natrium
In Bezug auf die Natriumaufnahme wurde in der DASH-Studie (Dietary Approaches to Stop Hypertension) zur Senkung des Blutdrucks ein Ernährungsmuster gezeigt, das Gemüse, Obst, Vollkornprodukte und Fisch, Geflügel, fettarme Milchprodukte, nicht tropische Öle und Nüsse in Verbindung mit einer Verringerung des Natriumgehalts in der Nahrung hervorhebt.18 Langzeit-Follow-up-Daten von TOHP (Trials of Hypertension Prevention) zeigten weiter, dass die Reduktion von Natrium in der Nahrung mit kardiovaskulären Ereignissen assoziiert war.19 Die ACC / AHA-Richtlinien von 2013 zum Lebensstilmanagement zur Verringerung des kardiovaskulären Risikos empfehlen nicht mehr als 2400 mg tägliches Natrium, wobei bei täglicher Natriumaufnahme eine weitere Senkung des Blutdrucks (BP) auf 1500 mg / Tag erreicht wird.20 Diätetisches Natrium kann für Patienten schwierig zu verfolgen sein, und es ist wichtig für Patienten zu verstehen, dass die Begrenzung von verarbeiteten und Fastfood ihre Natriumaufnahme in einem weitaus größeren Ausmaß reduziert, als wenn sie aufhören, Salz in ihrer eigenen Küche zu verwenden.
Effektive Beratung
Schließlich gibt es zahlreiche Hindernisse für eine effektive Ernährungsberatung durch kardiologische Anbieter. Die Leitlinien empfehlen eine Bewertung der Wahrnehmung der Körpergröße, sozialer und kultureller Einflüsse, des Zugangs zu Nahrungsmitteln und wirtschaftlicher Faktoren. Solche Faktoren können besonders bei Patienten mit schlechtem sozioökonomischem Umfeld sowie bei älteren Menschen von Bedeutung sein. Praktiker müssen ferner die klinische Trägheit überwinden, die sich aus der wahrgenommenen schlechten Reaktion der Patienten auf die Beratung und der übermäßigen Abhängigkeit von pharmakologischen Therapien ergibt, begrenzte Zeit, um die Ursachen für schlechte Ernährungsgewohnheiten (d. H. sozioökonomische Einschränkungen) und den Mangel an Ressourcen oder Wissen vollständig zu verstehen. Studien haben jedoch gezeigt, dass selbst prägnante Diskussionen über Ernährung zu sinnvollen Auswirkungen führen können. Eine vorherige ACC.org Expertenanalyse bietet mehrere grundlegende Schritte, die bei der Beratung über Ernährung wirksam sein können.21 Dazu gehören: 1) Sammeln von Baseline-Diät-Informationen; 2) beginnend mit kleinen Änderungen des Ernährungsmusters; 3) Verwendung von lebensmittelbasierten Ansätzen zur Bekämpfung spezifischer Risikofaktoren; 4) Sensibilität für patientenspezifische kulturelle, religiöse und wirtschaftliche Faktoren; 5) Verwendung von Motivations- und Verhaltensansätzen; und 6) Nutzung externer Ernährungsressourcen. Den vollständigen Artikel finden Sie hier. Wenn eine detailliertere oder komplexere Planung erforderlich ist, können Kliniker eine Partnerschaft mit Diätassistenten in Betracht ziehen, um personalisierte Strategien zur Verbesserung der Ernährungsgewohnheiten ihrer Patienten zu entwickeln.
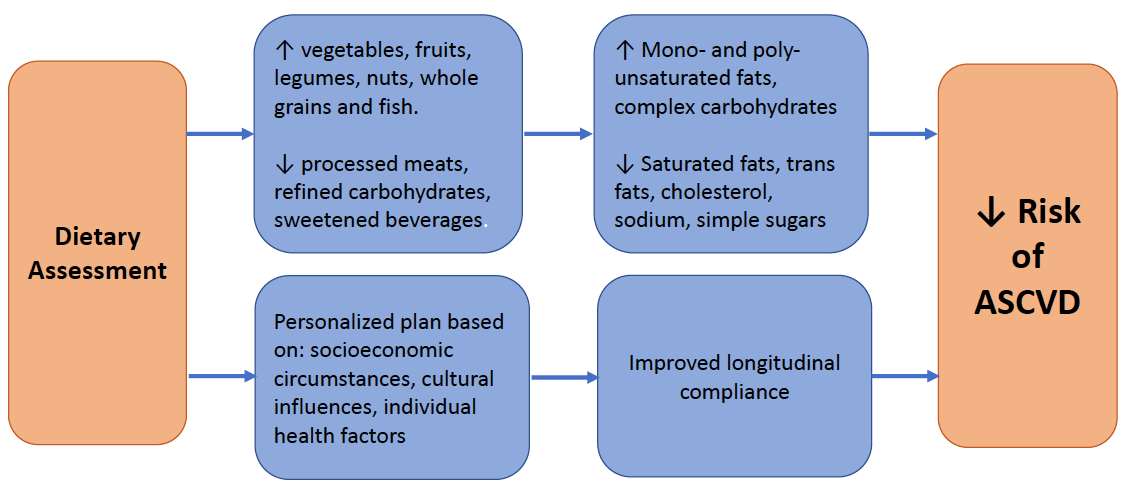
Abbildung 1

- Kolasa KM, Rickett K. Barrieren für die Ernährungsberatung zitiert von Ärzten: eine Umfrage unter Hausärzten. Nutr Clin Pract 2010;25:502-9.
- Kushner RF. Hindernisse für die Ernährungsberatung durch Ärzte: eine Umfrage unter Hausärzten. Zurück Med 1995;24:546-52.
- Arnett DK, Blumenthal RS, Albert MA, et al. 2019 ACC / AHA-Richtlinie zur Primärprävention von Herz-Kreislauf-Erkrankungen: ein Bericht des American College of Cardiology / American Heart Association Task Force zu Richtlinien für die klinische Praxis. J Am Coll Cardiol 2019;74:e177-e232.
- Estruch R, Ros E, Salas-Salvadó J, et al. Primärprävention von Herz-Kreislauf-Erkrankungen mit einer mediterranen Ernährung, ergänzt mit nativem Olivenöl extra oder Nüssen. N Engl J Med 2018;378:e34.
- de Lorgeril M, Renaud S, Mamelle N, et al. Mittelmeer alpha-Linolensäure-reiche Ernährung in der Sekundärprävention der koronaren Herzkrankheit. Lanzette 1994;343:1454-9.
- Martínez-González MA, Sánchez-Tainta A, Corella D, et al. Ein provegetarisches Ernährungsmuster und eine Verringerung der Gesamtmortalität in der Prevención con Dieta Mediterránea (PREDIMED) -Studie. Am J Clin Nutr 2014;100:320S-8S.
- Satija A, Bhupathiraju SN, Spiegelman D, et al. Gesunde und ungesunde pflanzliche Ernährung und das Risiko einer koronaren Herzkrankheit bei Erwachsenen in den USA. J Am Coll Cardiol 2017;70:411-22.Lara KM, Levitan EB, Gutierrez OM, et al. Ernährungsmuster und Herzinsuffizienz bei Erwachsenen in den USA ohne bekannte Koronarerkrankung. J Am Coll Cardiol 2019;73:2036-45.
- Lofvenborg JE, Andersson T, Carlsson PO, et al. Gesüßte Getränkeaufnahme und Risiko für latenten Autoimmundiabetes bei Erwachsenen (LADA) und Typ-2-Diabetes. Eur J Endocrinol 2016;175:605-14.
- Yang Q, Zhang Z, Gregg EW, Flandern WD, Merritt R, Hu FB. Zusätzliche Zuckeraufnahme und Sterblichkeit bei Herz-Kreislauf-Erkrankungen bei Erwachsenen in den USA. JAMA Praktikant Med 2014;174:516-24.
- Howard BV, Van Horn L, Hsia J, et al. Fettarmes Ernährungsmuster und Risiko für Herz-Kreislauf-Erkrankungen: Die randomisierte kontrollierte Studie zur Ernährungsumstellung der Women’s Health Initiative. JAMA 2006;295:655-66.
- Säcke FM, Lichtenstein AH, Wu JHY, et al. Diätetische Fette und Herz-Kreislauf-Erkrankungen: ein Presidential Advisory von der American Heart Association. Auflage 2017;136:e1-e23.
- Grundy SM. Einfach ungesättigte Fettsäuren und Cholesterinstoffwechsel: Auswirkungen auf Ernährungsempfehlungen. J Nutr 1989;119:529-33.
- Hodson L, Skeaff CM, Chisholm WA. Die Wirkung des Ersetzens von gesättigtem Nahrungsfett durch mehrfach ungesättigtes oder einfach ungesättigtes Fett auf Plasmalipide bei frei lebenden jungen Erwachsenen. Eur J Clin Nutr 2001;55:908-15.
- Albert CM, Campos H, Stampfer MJ, et al. Blutspiegel von langkettigen n-3-Fettsäuren und das Risiko eines plötzlichen Todes. N Engl J Med 2002;346:1113-8.
- EPA-Spiegel und kardiovaskuläre Ergebnisse bei der Reduktion kardiovaskulärer Ereignisse mit Icosapent Ethyl-Interventionsstudie. Präsentiert von Deepak L. Bhatt auf der wissenschaftlichen Sitzung des American College of Cardiology 2020 am 30. März 2020.
- Endgültige Bestimmung in Bezug auf teilweise hydrierte Öle (Entfernen von Transfetten) (FDA-Website). 2018. Verfügbar unter: https://www.fda.gov/food/food-additives-petitions/final-determination-regarding-partially-hydrogenated-oils-removing-trans-fat. Zugriff am 30.06.2020.
- Sacks FM, Svetkey LP, Vollmer WM, et al. Auswirkungen auf den Blutdruck von reduziertem Natrium in der Nahrung und die diätetischen Ansätze zur Beendigung der Hypertonie (DASH) -Diät. DASH-Natrium Kollaborative Forschungsgruppe. N Engl J Med 2001;344:3-10.
- Koch NR, Cutler JA, Obarzanek E, et al. Langfristige Auswirkungen der Natriumreduktion in der Nahrung auf die Ergebnisse von Herz-Kreislauf-Erkrankungen: Beobachtendes Follow-up der Trials of Hypertension Prevention (TOHP). BMJ 2007;334:885-8.
- Eckel RH, Jakicic JM, Ard JD, et al. 2013 AHA / ACC-Richtlinie zum Lifestyle-Management zur Reduzierung des kardiovaskulären Risikos: ein Bericht des American College of Cardiology / American Heart Association Task Force über Praxisrichtlinien. J Am Coll Cardiol 2014;63:2960-84.
- Fleming J, Aspry KE, Resnicow K, Kris-Etherton PM. Übersetzung der ACC / AHA Lifestyle Management Guideline in die Praxis: Beratung für Kardiologen von Experten für Ernährungsverhaltensmedizin und Kardiologie. http://www.acc.org. Januar 06, 2016. Zugriff 07/01/2020. https://www.acc.org/latest-in-cardiology/articles/2015/12/31/10/12/translating-the-acc-aha-lifestyle-management-guideline-into-practice.
Klinische Themen: Diabetes und kardiometabolische Erkrankungen, Dyslipidämie, Prävention, Fettstoffwechsel, Nicht-Statine, Diät
Schlüsselwörter: Primärprävention, Sekundärprävention, Gemüse, Obst, Diät, Mittelmeer, Diät, Nüsse, Corylus, Juglans, alpha-Linolensäure, Solanum tuberosum, Kontrollgruppen, Kaffee, Pflanzenöle, Cholesterin, LDL, Cholesterin, HDL, Cholesterin, Diät, Fast Food, Risikofaktoren, Fettsäuren
< Zurück zur Liste