Dieser Leitfaden hilft Ihnen, sich auf Ihre Operation mit niedriger anteriorer Resektion (LAR) am Memorial Sloan Kettering (MSK) vorzubereiten. Es wird Ihnen auch helfen zu verstehen, was Sie während Ihrer Genesung erwarten können.
Lesen Sie diese Anleitung mindestens einmal vor Ihrer Operation durch und verwenden Sie sie in den Tagen vor Ihrer Operation als Referenz. Bringen Sie diesen Leitfaden jedes Mal mit, wenn Sie zu MSK kommen, einschließlich des Tages Ihrer Operation. Sie und Ihr Gesundheitsteam werden sich während Ihrer gesamten Pflege darauf beziehen.
- Über Ihre Operation
- Ihr Verdauungssystem
- Low anterior Resection (LAR)
- Ileostomie
- Vor Ihrer Operation
- Vorbereitung auf Ihre Operation
- Über das Trinken von Alkohol
- Über das Rauchen
- Über Schlafapnoe
- Über Enhanced Recovery After Surgery (ERAS)
- Innerhalb von 30 Tagen nach Ihrer Operation
- Prächirurgischer Test (PST)
- Treffen Sie sich mit einer WOC-Krankenschwester (Wound, Ostomy, Continence)
- Identifizieren Sie Ihre Pflegeperson
- Für Pflegekräfte
- Füllen Sie ein Gesundheits-Proxy-Formular aus
- Übung
- Folgen Sie einer gesunden Ernährung
- 7 Tage vor Ihrer Operation
- Befolgen Sie die Anweisungen Ihres Arztes zur Einnahme von Aspirin
- Beenden Sie die Einnahme von Vitamin E, Multivitaminen, pflanzlichen Heilmitteln und anderen Nahrungsergänzungsmitteln
- Darmvorbereitung kaufen
- Kaufen Sie klare Flüssigkeiten
- 2 Tage vor Ihrer Operation
- Beenden Sie die Einnahme von nichtsteroidalen Antirheumatika (NSAIDs)
- 1 Tag vor Ihrer Operation
- Befolgen Sie eine klare flüssige Diät
- Für Menschen mit Diabetes
- Beginnen Sie Ihre Darmvorbereitung
- Notieren Sie sich die Zeit Ihrer Operation
- Duschen Sie mit einer 4% igen Chlorhexidingluconat (CHG) -Lösung antiseptischer Hautreiniger (wie Hibiclens®)
- Schlafen
- Anweisungen zum Essen vor Ihrer Operation
- Der Morgen Ihrer Operation
- Anweisungen zum Trinken vor Ihrer Operation
- Nehmen Sie Ihre Medikamente wie angewiesen ein
- Duschen Sie mit einer 4% igen CHG-Lösung antiseptischer Hautreiniger (wie Hibiclens)
- Dinge, an die Sie sich erinnern sollten
- Was Sie mitbringen sollten
- Wo parken
- Sobald Sie im Krankenhaus sind
- Ziehen Sie sich für die Operation an
- Treffen Sie sich mit einer Krankenschwester
- Treffen Sie sich mit einem Anästhesisten
- Machen Sie sich bereit für Ihre Operation
- Während Ihrer Operation
- Nach der Operation
- In der Post-Anästhesie-Versorgungseinheit (PACU)
- Schmerzmittel
- Rohre und Abflüsse
- Umzug in Ihr Krankenzimmer
- In Ihrem Krankenzimmer
- Verwalten Sie Ihre Schmerzen
- Sich bewegen und gehen
- Trainieren Sie Ihre Lunge
- Essen und Trinken
- Pflege Ihrer temporären Ileostomie
- Verlassen des Krankenhauses
- Zu Hause
- Verwalten Sie Ihre Schmerzen
- Pflege Ihrer Schnitte
- Duschen
- Pflege Ihrer temporären Ileostomie
- Austrocknung verhindern
- Anzeichen einer Darmobstruktion
- Verwalten von Änderungen der Darmfunktion
- Tipps zum Umgang mit häufigem Stuhlgang
- Tipps zum Umgang mit Schmerzen
- Veränderungen der Harnfunktion
- Körperliche Aktivität und Bewegung
- Autofahren
- Sexuelle Aktivität
- Zurück zur Arbeit
- Ihre Testergebnisse erhalten
- Folgetermine
- Umgang mit Ihren Gefühlen
- Mit MyMSK
- Wann Sie Ihren Arzt kontaktieren sollten
- Unterstützungsdienste
- MSK Support Services
- Externe Unterstützungsdienste
- Bildungsressourcen
Über Ihre Operation
Ihr Verdauungssystem
Es kann hilfreich sein zu verstehen, wie Ihr Verdauungssystem funktioniert, wenn Sie sich auf Ihre Operation vorbereiten und sich davon erholen. Ihr Verdauungssystem besteht aus Organen, die Nahrung abbauen, Nährstoffe aufnehmen und Abfälle aus Ihrem Körper entfernen. Dazu gehören Mund, Speiseröhre (Nahrungsleitung), Magen, Dünndarm, Dickdarm (Dickdarm), Rektum und Anus (siehe Abbildung 1).
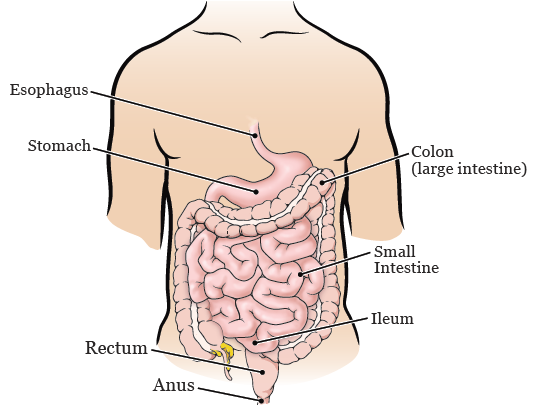
Nachdem Ihr Essen gekaut und geschluckt wurde, bewegt es sich in Ihre Speiseröhre. Dies ist eine lange, muskulöse Röhre, die als Durchgang für Nahrung dient, wenn sie von Ihrem Mund in Ihren Magen gelangt. Sobald die Nahrung in Ihren Magen gelangt, vermischt sie sich mit Magensäure. Diese Säuren beginnen, die Nahrung zu verdauen (abzubauen).
Wenn die Nahrung Ihren Magen verlässt, bewegt sie sich in Ihren Dünndarm. Dort wird es weiter verdaut und viele Nährstoffe werden aufgenommen. Alles, was nicht absorbiert wird, nennt man Abfall.
Der Abfall wandert dann in Ihren Dickdarm, wo etwas Wasser in Ihren Körper resorbiert (zurückgenommen) wird. Der verbleibende Abfall gelangt in das Ende Ihres Dickdarms, das als Rektum bezeichnet wird. Ihr Rektum dient als Haltebereich für den Abfall, bis er Ihren Körper durch Ihren Anus verlässt.
Low anterior Resection (LAR)
LAR ist eine Operation zur Behandlung von Rektumkarzinomen. Während der LAR-Operation wird der Teil Ihres Rektums mit dem Krebs entfernt. Der verbleibende Teil Ihres Rektums wird wieder mit Ihrem Dickdarm verbunden. Sobald Sie sich von Ihrer Operation erholt haben, können Sie wie gewohnt Stuhlgang (Poop) haben.
LAR-Operationen können mit verschiedenen Techniken durchgeführt werden. Ihr Chirurg wird mit Ihnen darüber sprechen, welche Optionen für Sie geeignet sind. Je nachdem, welche Art von Operation Sie haben, wird Ihr Chirurg 1 oder mehr Schnitte (chirurgische Schnitte) in Ihrem Bauch (Bauch) machen.
- Wenn 1 langer Einschnitt in Ihren Bauch gemacht wird, spricht man von einer offenen Operation. Der Teil Ihres Rektums, der den Krebs hat, wird durch den Einschnitt entfernt.
- Wenn mehrere kleine Schnitte am Bauch vorgenommen werden, spricht man von einer minimalinvasiven Operation. Kleine chirurgische Instrumente und eine Videokamera werden in die Schnitte eingesetzt, um den Krebs zu entfernen. Einige Chirurgen verwenden ein Robotergerät, um die Operation zu unterstützen.
Sobald der Teil Ihres Mastdarms mit dem Krebs entfernt ist, wird der verbleibende Teil Ihres Mastdarms mit winzigen Metallklammern oder Nähten (Stichen) wieder mit Ihrem Dickdarm verbunden. Der Ort, an dem die 2 Enden wieder verbunden werden, wird als Anastomose bezeichnet.
Die LAR-Operation dauert normalerweise etwa 4 Stunden.
Ileostomie
Möglicherweise müssen Sie nach der LAR-Operation für kurze Zeit eine Ileostomie durchführen lassen. Eine Ileostomie ist eine kleine Öffnung in Ihrem Bauch, wo Stuhlgang (Poop) Ihren Körper verlassen kann (siehe Abbildung 2). Die Ileostomie verhindert, dass Ihr Stuhlgang durch Ihren Dickdarm und Ihr Rektum verläuft. Dies lässt die Anastomose heilen.
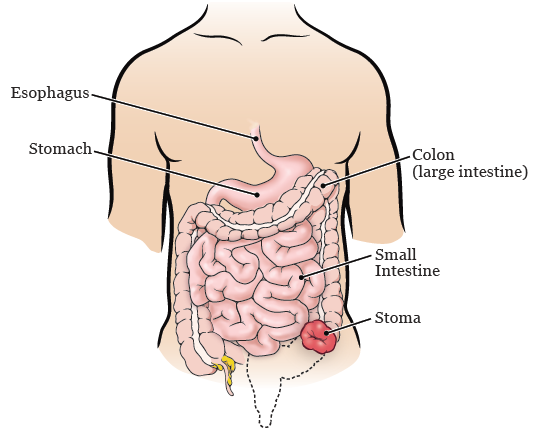
Wenn Sie eine Ileostomie haben, kann ein Teil Ihres Dünndarms während Ihrer Operation durch die Öffnung in Ihrem Bauch herausgeführt werden. Der Teil Ihres Darms, der sich außerhalb Ihres Körpers befindet, wird als Stoma bezeichnet. Ihr Stoma wird rosa oder rot sein und glänzend und feucht aussehen. Stuhlgang und Gas verlassen Ihren Körper durch Ihr Stoma und gelangen in einen Plastikbeutel, der Ihr Stoma bedeckt.
Normalerweise wird Ihr Chirurg vor Ihrer Operation wissen, ob Sie eine temporäre Ileostomie benötigen. Aber sie werden die endgültige Entscheidung während Ihrer Operation treffen.
Wenn Sie eine temporäre Ileostomie haben, hilft Ihnen eine WOC-Krankenschwester (Wound, Ostomy, and Continence) bei der Pflege vor und nach der Operation. Die Ileostomie wird einige Monate nach Ihrer Operation geschlossen. Sehr wenige Menschen brauchen eine permanente Ileostomie.
Vor Ihrer Operation
Die Informationen in diesem Abschnitt helfen Ihnen, sich auf Ihre Operation vorzubereiten. Lesen Sie diesen Abschnitt durch, wenn Ihre Operation geplant ist, und verweisen Sie darauf, wenn Ihr Operationstermin näher rückt. Es enthält wichtige Informationen darüber, was Sie vor Ihrer Operation tun müssen.
Schreiben Sie Ihre Fragen auf und fragen Sie Ihren Arzt.
Vorbereitung auf Ihre Operation
Sie und Ihr Gesundheitsteam werden zusammenarbeiten, um sich auf Ihre Operation vorzubereiten. Helfen Sie uns, Sie während Ihrer Operation zu schützen, indem Sie uns mitteilen, ob eine der folgenden Aussagen auf Sie zutrifft, auch wenn Sie sich nicht sicher sind.
- Ich nehme einen Blutverdünner. Einige Beispiele sind Aspirin, Heparin, Warfarin (Jantoven®, Coumadin®), Clopidogrel (Plavix®), Enoxaparin (Lovenox®), Dabigatran (Pradaxa®), Apixaban (Eliquis®) und Rivaroxaban (Xarelto®). Es gibt andere, also stellen Sie sicher, dass Ihr Arzt alle Medikamente kennt, die Sie einnehmen.
- Ich nehme verschreibungspflichtige Medikamente (Medikamente, die von einem Arzt verschrieben werden), einschließlich Pflaster und Cremes.
- Ich nehme rezeptfreie Medikamente (Medikamente, die ich ohne Rezept kaufe), einschließlich Pflaster und Cremes.
- Ich nehme Nahrungsergänzungsmittel wie Kräuter, Vitamine, Mineralien oder Natur- oder Hausmittel.
- Ich habe einen Herzschrittmacher, einen automatischen implantierbaren Kardioverter-Defibrillator (AICD) oder ein anderes Herzgerät.
- Ich habe Schlafapnoe.
- Ich hatte in der Vergangenheit ein Problem mit der Anästhesie (Medikamente, die Sie während der Operation schlafen lassen).
- Ich bin allergisch gegen bestimmte Medikamente oder Materialien, einschließlich Latex.
- Ich bin nicht bereit, eine Bluttransfusion zu erhalten.
- Ich trinke Alkohol.
- Ich rauche.
- Ich nehme Freizeitdrogen.
Über das Trinken von Alkohol
Die Menge an Alkohol, die Sie trinken, kann Sie während und nach Ihrer Operation beeinflussen. Es ist wichtig, mit Ihrem Arzt darüber zu sprechen, wie viel Alkohol Sie trinken. Dies wird uns helfen, Ihre Pflege zu planen.
- Wenn Sie plötzlich aufhören, Alkohol zu trinken, kann dies zu Anfällen, Delirium und Tod führen. Wenn wir wissen, dass Sie ein Risiko für diese Komplikationen haben, können wir Medikamente verschreiben, um sie zu verhindern.
- Wenn Sie regelmäßig Alkohol trinken, besteht während und nach der Operation ein Risiko für andere Komplikationen. Dazu gehören Blutungen, Infektionen, Herzprobleme und ein längerer Krankenhausaufenthalt.
Hier sind Dinge, die Sie vor Ihrer Operation tun können, um Probleme zu vermeiden:
- Seien Sie ehrlich zu Ihren Gesundheitsdienstleistern, wie viel Alkohol Sie trinken.
- Versuchen Sie, den Alkoholkonsum einzustellen, sobald Ihre Operation geplant ist. Wenn Sie Kopfschmerzen, Übelkeit (Gefühl, als würden Sie sich übergeben), erhöhte Angstzustände oder Schlafstörungen entwickeln, nachdem Sie mit dem Trinken aufgehört haben, informieren Sie sofort Ihren Arzt. Dies sind frühe Anzeichen von Alkoholentzug und können behandelt werden.
- Informieren Sie Ihren Arzt, wenn Sie nicht aufhören können zu trinken.
- Stellen Sie Ihrem Arzt Fragen zum Trinken und zur Operation. Wie immer werden alle Ihre medizinischen Informationen vertraulich behandelt.
Über das Rauchen
Wenn Sie rauchen, können Sie Atemprobleme haben, wenn Sie operiert werden. Stoppen sogar für ein paar Tage vor der Operation kann helfen. Wenn Sie rauchen, wird Ihr Arzt Sie an unser Tabakbehandlungsprogramm verweisen. Sie können das Programm auch unter der Rufnummer 212-610-0507 erreichen.
Über Schlafapnoe
Schlafapnoe ist eine häufige Atemstörung, die dazu führt, dass Sie während des Schlafens für kurze Zeit aufhören zu atmen. Die häufigste Form ist die obstruktive Schlafapnoe (OSA). Mit OSA werden Ihre Atemwege während des Schlafes vollständig blockiert. OSA kann während und nach der Operation ernsthafte Probleme verursachen.
Bitte sagen Sie uns, wenn Sie Schlafapnoe haben oder wenn Sie denken, dass Sie es haben könnten. Wenn Sie ein Atemgerät (z. B. ein CPAP-Gerät) für Schlafapnoe verwenden, bringen Sie es am Tag Ihrer Operation mit.
Über Enhanced Recovery After Surgery (ERAS)
ERAS ist ein Programm, das Ihnen hilft, nach Ihrer Operation schneller besser zu werden. Im Rahmen des ERAS-Programms ist es wichtig, bestimmte Dinge vor und nach Ihrer Operation zu tun.
Stellen Sie vor Ihrer Operation sicher, dass Sie bereit sind, indem Sie die folgenden Schritte ausführen:
- Lesen Sie diese Anleitung. Es wird Ihnen helfen zu wissen, was Sie vor, während und nach Ihrer Operation erwartet. Wenn Sie Fragen haben, schreiben Sie sie auf. Sie können Ihren Arzt bei Ihrem nächsten Termin fragen, oder Sie können ihr Büro anrufen.
- Sport treiben und sich gesund ernähren. Dies wird Ihnen helfen, Ihren Körper für Ihre Operation vorzubereiten.
Helfen Sie sich nach Ihrer Operation schneller zu erholen, indem Sie die folgenden Schritte ausführen:
- Lesen Sie Ihren Genesungspfad. Dies ist eine schriftliche Bildungsressource, die Ihr Gesundheitsdienstleister Ihnen geben wird. Es hat Ziele für Ihre Genesung und hilft Ihnen zu wissen, was Sie an jedem Tag während Ihrer Genesung tun und erwarten müssen.
- Fange an, dich so schnell wie möglich zu bewegen. Je früher Sie aus dem Bett aufstehen und gehen können, desto schneller können Sie zu Ihren normalen Aktivitäten zurückkehren.
Innerhalb von 30 Tagen nach Ihrer Operation
Prächirurgischer Test (PST)
Vor Ihrer Operation haben Sie einen Termin für einen prächirurgischen Test (PST). Das Datum, die Uhrzeit und der Ort Ihres PST-Termins werden auf der Terminerinnerung aus dem Büro Ihres Chirurgen gedruckt.
Sie können Ihre üblichen Medikamente am Tag Ihres PST-Termins essen und einnehmen.
Während Ihres Termins treffen Sie sich mit einem Nurse Practitioner (NP), der eng mit anästhesiologischem Personal zusammenarbeitet (spezialisierte Gesundheitsdienstleister, die Ihnen während Ihrer Operation eine Anästhesie geben). Ihr ARZT wird Ihre medizinische und chirurgische Geschichte mit Ihnen überprüfen. Möglicherweise haben Sie Tests wie ein Elektrokardiogramm (EKG), um Ihren Herzrhythmus zu überprüfen, eine Röntgenaufnahme des Brustkorbs, Blutuntersuchungen und andere Tests, die zur Planung Ihrer Pflege erforderlich sind. Ihr Arzt kann Ihnen auch empfehlen, andere Gesundheitsdienstleister aufzusuchen.
Ihr Arzt wird mit Ihnen darüber sprechen, welche Medikamente Sie am Morgen Ihrer Operation einnehmen sollten.
Es ist sehr hilfreich, die folgenden Dinge zu Ihrem PST-Termin mitzubringen:
- Eine Liste aller Medikamente, die Sie einnehmen, einschließlich verschreibungspflichtiger und rezeptfreier Medikamente, Pflaster und Cremes.
- Ergebnisse von Tests, die außerhalb von MSK durchgeführt wurden, wie z. B. ein Herzstresstest, ein Echokardiogramm oder eine Carotis-Doppler-Studie.
- Name(n) und Telefonnummer(n) Ihres/Ihrer Gesundheitsdienstleister(s).
Treffen Sie sich mit einer WOC-Krankenschwester (Wound, Ostomy, Continence)
Wenn Sie eine temporäre Ileostomie haben, treffen Sie sich vor Ihrer Operation mit einer WOC-Krankenschwester. Eine WOC-Krankenschwester ist eine Krankenschwester, die sich auf die Versorgung von Wunden und Stomas spezialisiert hat. Sie werden Ihnen und Ihrer Familie beibringen, wie Sie sich um Ihre Ileostomie kümmern und Ihnen helfen, unabhängiger zu werden. Eine WOC-Krankenschwester zeigt Ihnen auch den Beutel, der Ihr Stoma bedeckt, damit Sie sich damit vertraut machen können.Stellen Sie sicher, dass Sie Ihrer WOC-Krankenschwester alle Fragen stellen, die Sie oder Ihre Familie zu Ihrer Ileostomie haben.
Identifizieren Sie Ihre Pflegeperson
Ihre Pflegeperson spielt eine wichtige Rolle in Ihrer Pflege. Vor Ihrer Operation erfahren Sie und Ihre Pflegekraft von Ihren Gesundheitsdienstleistern mehr über Ihre Operation. Nach Ihrer Operation bringt Sie Ihre Pflegekraft nach Hause, wenn Sie aus dem Krankenhaus entlassen werden. Sie helfen Ihnen auch, sich zu Hause um sich selbst zu kümmern.
Für Pflegekräfte
Es stehen Ressourcen und Unterstützung zur Verfügung, um die Verantwortung zu übernehmen, die mit der Pflege einer Person verbunden ist, die sich einer Krebsbehandlung unterzieht. Für Support-Ressourcen und Informationen, Besuch www.mskcc.org/caregivers oder lesen Sie einen Leitfaden für Betreuer.
Füllen Sie ein Gesundheits-Proxy-Formular aus
Wenn Sie noch kein Gesundheits-Proxy-Formular ausgefüllt haben, empfehlen wir Ihnen, jetzt eines auszufüllen. Wenn Sie bereits eine abgeschlossen haben oder andere Anweisungen im Voraus haben, bringen Sie sie zu Ihrem nächsten Termin.Ein Health Care Proxy ist ein juristisches Dokument, das die Person identifiziert, die für Sie sprechen wird, wenn Sie nicht für sich selbst kommunizieren können. Die Person, die Sie identifizieren, wird Ihr Gesundheitsagent genannt.
Sprechen Sie mit Ihrem Arzt, wenn Sie daran interessiert sind, einen Gesundheits-Proxy abzuschließen. Sie können auch die Ressourcen Advance Care Planning und How to Be a Health Care Agent für Informationen über Health Care Proxies, andere Advance Directives und being a Health Care Agent lesen.
Übung
Versuche jeden Tag Aerobic zu machen. Aerobic-Übungen sind alle Übungen, die Ihr Herz schneller schlagen lassen, z. B. Gehen, Schwimmen oder Radfahren. Wenn es draußen kalt ist, benutzen Sie Treppen in Ihrem Haus oder gehen Sie in ein Einkaufszentrum oder Einkaufszentrum. Das Training wird Ihrem Körper helfen, in den besten Zustand für Ihre Operation zu kommen und Ihre Genesung schneller und einfacher zu machen.
Folgen Sie einer gesunden Ernährung
Folgen Sie einer ausgewogenen, gesunden Ernährung vor Ihrer Operation. Wenn Sie Hilfe bei Ihrer Ernährung benötigen, sprechen Sie mit Ihrem Arzt über ein Treffen mit einem klinischen Ernährungsberater.
7 Tage vor Ihrer Operation
Befolgen Sie die Anweisungen Ihres Arztes zur Einnahme von Aspirin
Wenn Sie Aspirin oder ein Medikament einnehmen, das Aspirin enthält, müssen Sie möglicherweise Ihre Dosis ändern oder die Einnahme 7 Tage vor Ihrer Operation abbrechen. Aspirin kann Blutungen verursachen.
Befolgen Sie die Anweisungen Ihres Gesundheitsdienstleisters. Hören Sie nicht auf, Aspirin zu nehmen, es sei denn, Sie sagen es Ihnen. Weitere Informationen finden Sie in der Ressource Häufige Medikamente, die Aspirin, andere nichtsteroidale entzündungshemmende Medikamente (NSAIDs) oder Vitamin E enthalten.
Beenden Sie die Einnahme von Vitamin E, Multivitaminen, pflanzlichen Heilmitteln und anderen Nahrungsergänzungsmitteln
Beenden Sie die Einnahme von Vitamin E, Multivitaminen, pflanzlichen Heilmitteln und anderen Nahrungsergänzungsmitteln 7 Tage vor Ihrer Operation. Diese Dinge können Blutungen verursachen. Weitere Informationen finden Sie in der Ressource Pflanzliche Heilmittel und Krebsbehandlung.
Darmvorbereitung kaufen
Sie müssen vor Ihrer Operation eine Darmvorbereitung durchführen. Ihr Arzt wird Ihnen ein Rezept für Antibiotika als Teil Ihrer Darmvorbereitung geben. Sie müssen außerdem folgendes Zubehör kaufen:
- 1 (238 Gramm) Flasche Polyethylenglykol (MiraLAX®). Sie können dies in Ihrer örtlichen Apotheke erhalten. Sie brauchen kein Rezept.
- 1 (64 Unzen) Flasche einer klaren Flüssigkeit. Beispiele für klare Flüssigkeiten finden Sie im Abschnitt „Befolgen Sie eine klare flüssige Diät“.
Kaufen Sie klare Flüssigkeiten
Sie müssen vor Ihrer Operation eine klare flüssige Diät einhalten. Es ist hilfreich, klare Flüssigkeiten im Voraus zu kaufen. Eine Liste der klaren Flüssigkeiten, die Sie trinken können, finden Sie im Abschnitt „Befolgen Sie eine klare flüssige Diät.“
2 Tage vor Ihrer Operation
Beenden Sie die Einnahme von nichtsteroidalen Antirheumatika (NSAIDs)
Beenden Sie die Einnahme von NSAIDs wie Ibuprofen (Advil®, Motrin®) und Naproxen (Aleve®) 2 Tage vor Ihrer Operation. Diese Medikamente können Blutungen verursachen. Weitere Informationen finden Sie in der Ressource Häufige Medikamente, die Aspirin, andere nichtsteroidale Antirheumatika (NSAIDs) oder Vitamin E enthalten.
Rasieren oder wachsen Sie Ihren Bauchbereich nicht 2 Tage vor Ihrer Operation. Dies verringert das Risiko einer Infektion.
1 Tag vor Ihrer Operation
Befolgen Sie eine klare flüssige Diät
Sie müssen am Tag vor Ihrer Operation eine klare flüssige Diät einhalten. Eine klare flüssige Diät enthält nur Flüssigkeiten, die Sie durchschauen können. Beispiele sind in der Tabelle „Clear Liquid Diet“ aufgeführt.
Während Sie diese Diät einhalten:
- Essen Sie keine festen Lebensmittel.Versuchen Sie, jede Stunde mindestens 1 (8 Unzen) Glas klare Flüssigkeit zu trinken, während Sie wach sind.
- Trinken Sie verschiedene Arten von klaren Flüssigkeiten. Trinken Sie nicht nur Wasser, Kaffee und Tee.
- Trinken Sie keine zuckerfreien Flüssigkeiten, es sei denn, Sie haben Diabetes und ein Mitglied Ihres Gesundheitsteams sagt es Ihnen.
Für Menschen mit Diabetes
Wenn Sie Diabetes haben, fragen Sie den Arzt, der Ihren Diabetes behandelt, was Sie tun sollten, während Sie eine klare flüssige Diät einhalten.
- Wenn Sie Insulin oder ein anderes Medikament gegen Diabetes einnehmen, fragen Sie, ob Sie die Dosis ändern müssen.
- Fragen Sie, ob Sie zuckerfreie klare Flüssigkeiten trinken sollten.
Während Sie eine klare flüssige Diät einhalten, achten Sie darauf, Ihren Blutzuckerspiegel häufig zu überprüfen. Wenn Sie Fragen haben, sprechen Sie mit Ihrem Arzt.
| Klare flüssige Diät | ||
|---|---|---|
| Trinken | Nicht trinken | |
| Suppen |
|
|
| Süßigkeiten |
|
|
| Getränke |
|
|
Beginnen Sie Ihre Darmvorbereitung
Beginnen Sie Ihre Darmvorbereitung 1 Tag vor Ihrer Operation.Mischen Sie am Morgen des Tages vor Ihrer Operation alle 238 Gramm MiraLAX mit den 64 Unzen klarer Flüssigkeit, bis sich das MiraLAX-Pulver auflöst. Sobald der MiraLAX aufgelöst ist, können Sie die Mischung in den Kühlschrank stellen, wenn Sie es vorziehen.
Um 5:00 Uhr am Tag vor Ihrer Operation beginnen Sie, die MiraLAX-Mischung zu trinken. Der MiraLAX verursacht häufige Stuhlgänge, also stellen Sie sicher, dass Sie in der Nähe eines Badezimmers sind.
- Trinken Sie alle 15 Minuten 1 (8 Unzen) Glas der Mischung, bis der Behälter leer ist.
- Wenn Sie die MiraLAX-Mischung beendet haben, trinken Sie 4 bis 6 Gläser klare Flüssigkeiten.
- Tragen Sie nach jedem Stuhlgang Zinkoxidsalbe oder Desitin® auf die Haut um Ihren Anus auf. Dies hilft, Irritationen vorzubeugen.
Um 7:00 Uhr am Tag vor der Operation, nehmen Sie Ihre Antibiotika wie angewiesen.
Um 10:00 Uhr am Tag vor der Operation, nehmen Sie Ihre Antibiotika wie angewiesen.
Sie können bis Mitternacht klare Flüssigkeiten trinken, müssen es aber nicht.
Notieren Sie sich die Zeit Ihrer Operation
Ein Mitarbeiter des Aufnahmebüros wird Sie am Tag vor Ihrer Operation nach 2:00 pm anrufen. Wenn Ihre Operation für einen Montag geplant ist, rufen sie Sie am Freitag zuvor an. Wenn Sie bis 7:00 Uhr keinen Anruf erhalten, rufen Sie 212-639-5014 an.
Der Mitarbeiter wird Ihnen sagen, wann Sie für Ihre Operation im Krankenhaus ankommen. Sie werden Sie auch daran erinnern, wohin Sie gehen müssen.
Duschen Sie mit einer 4% igen Chlorhexidingluconat (CHG) -Lösung antiseptischer Hautreiniger (wie Hibiclens®)
4% ige CHG-Lösung ist ein Hautreiniger, der Keime 24 Stunden nach der Anwendung abtötet. Wenn Sie vor der Operation damit duschen, können Sie das Infektionsrisiko nach der Operation senken. Ihre Krankenschwester wird Ihnen vor der Operation eine Flasche geben.
Duschen Sie am Abend vor Ihrer Operation mit einem antiseptischen Hautreinigungsmittel mit 4% iger CHG-Lösung.
- Verwenden Sie Ihr normales Shampoo, um Ihre Haare zu waschen. Spülen Sie Ihren Kopf gut aus.
- Verwenden Sie Ihre normale Seife, um Ihr Gesicht und Ihren Genitalbereich zu waschen. Spülen Sie Ihren Körper gut mit warmem Wasser ab.
- Öffnen Sie die 4% ige CHG-Lösungsflasche. Gießen Sie etwas in Ihre Hand oder einen sauberen Waschlappen.
- Bewegen Sie sich vom Duschstrahl weg. Reiben Sie die 4% ige CHG-Lösung sanft vom Hals bis zu den Füßen über Ihren Körper. Legen Sie es nicht auf Ihr Gesicht oder Ihren Genitalbereich.
- Gehen Sie zurück in den Duschstrahl, um die 4% ige CHG-Lösung abzuspülen. Verwenden Sie warmes Wasser.
- Trocknen Sie sich nach dem Duschen mit einem sauberen Handtuch ab.Tragen Sie nach dem Duschen keine Lotion, Creme, Deodorant, Make-up, Puder, Parfüm oder Köln auf.
Schlafen
Gehen Sie früh ins Bett und schlafen Sie gut.
Anweisungen zum Essen vor Ihrer Operation
Essen Sie in der Nacht vor Ihrer Operation nach Mitternacht nichts mehr. Dazu gehören Bonbons und Kaugummi.
Der Morgen Ihrer Operation
Anweisungen zum Trinken vor Ihrer Operation
Beenden Sie das ClearFast preop®-Getränk, das Ihnen Ihr Arzt 2 Stunden vor Ihrer geplanten Ankunftszeit gegeben hat. Trinken Sie nichts anderes, einschließlich Wasser.
Trinken Sie ab 2 Stunden vor Ihrer geplanten Ankunftszeit nichts. Dazu gehört Wasser.
Nehmen Sie Ihre Medikamente wie angewiesen ein
Wenn Ihr Arzt Ihnen gesagt hat, dass Sie am Morgen Ihrer Operation bestimmte Medikamente einnehmen sollen, nehmen Sie nur diese Medikamente mit einem Schluck Wasser ein. Je nachdem, welche Medikamente Sie einnehmen, können dies alle, einige oder keine Ihrer üblichen Morgenmedikamente sein.
Duschen Sie mit einer 4% igen CHG-Lösung antiseptischer Hautreiniger (wie Hibiclens)
Duschen Sie mit einer 4% igen CHG-Lösung antiseptischer Hautreiniger bevor Sie ins Krankenhaus gehen. Verwenden Sie es genauso wie in der Nacht zuvor.Tragen Sie nach dem Duschen keine Lotion, Creme, Deodorant, Make-up, Puder, Parfüm oder Köln auf.
Dinge, an die Sie sich erinnern sollten
- Tragen Sie etwas Bequemes und locker Sitzendes.
- Wenn Sie Kontaktlinsen tragen, tragen Sie stattdessen Ihre Brille. Das Tragen von Kontaktlinsen während der Operation kann Ihre Augen schädigen.
- Tragen Sie keine Metallgegenstände. Entfernen Sie alle Schmuckstücke, einschließlich Piercings. Die während Ihrer Operation verwendete Ausrüstung kann Verbrennungen verursachen, wenn sie Metall berührt.Tragen Sie keine Lotion, Creme, Deodorant, Make-up, Puder, Parfüm oder Köln auf.
- Lassen Sie wertvolle Gegenstände (wie Kreditkarten, Schmuck und Ihr Scheckheft) zu Hause.
- Wenn Sie menstruieren (Ihre monatliche Periode haben), verwenden Sie eine Damenbinde, keinen Tampon. Sie erhalten Einwegunterwäsche sowie bei Bedarf ein Pad.
Was Sie mitbringen sollten
- Eine locker sitzende Hose (z. B. eine Jogginghose).
- Unterwäsche im Slip-Stil, die 1 bis 2 Größen größer ist, als Sie normalerweise tragen.
- Sneakers zum Schnüren. Sie können einige Schwellungen in den Füßen haben. Schnürschuhe können über diese Schwellung passen.
- Ihr Atemgerät für Schlafapnoe (z. B. Ihr CPAP-Gerät), falls Sie eines haben.
- Ihre Vorsorgevollmacht und andere Vorabanweisungen, wenn Sie diese ausgefüllt haben.
- Ihr Handy und Ladegerät.
- Nur das Geld, das Sie für kleine Einkäufe benötigen (z. B. eine Zeitung).
- Ein Etui für Ihre persönlichen Gegenstände (z. B. Brillen, Hörgeräte, Zahnersatz, Prothesen, Perücken und religiöse Gegenstände), falls vorhanden.
- Dieses Handbuch. Ihr Gesundheitsteam wird es verwenden, um Ihnen beizubringen, wie Sie sich nach der Operation selbst versorgen können.
Wo parken
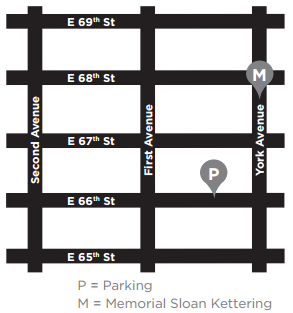
Das Parkhaus von MSK befindet sich in der East 66th Street zwischen York und First Avenues. Wenn Sie Fragen zu den Preisen haben, rufen Sie 212-639-2338 an.
Um die Garage zu erreichen, biegen Sie von der York Avenue in die East 66th Street ein. Die Garage befindet sich etwa einen Viertelblock von der York Avenue entfernt auf der rechten (Nord-) Straßenseite. Es gibt einen Tunnel, durch den man laufen kann, der die Garage mit dem Krankenhaus verbindet.Es gibt auch andere Garagen in der East 69th Street zwischen First und Second Avenue, East 67th Street zwischen York und First Avenue und East 65th Street zwischen First und Second Avenue.
Sobald Sie im Krankenhaus sind
Wenn Sie im Krankenhaus ankommen, nehmen Sie den B-Aufzug in die 6. Etage und checken Sie am Schreibtisch im PSC-Wartezimmer ein.
Sie werden aufgefordert, Ihren Namen und Ihr Geburtsdatum viele Male zu sagen und zu buchstabieren. Dies dient Ihrer Sicherheit. Personen mit demselben oder einem ähnlichen Namen können am selben Tag operiert werden.
Ziehen Sie sich für die Operation an
Wenn es Zeit ist, sich für die Operation umzuziehen, erhalten Sie ein Krankenhauskleid, einen Bademantel und rutschfeste Socken.
Treffen Sie sich mit einer Krankenschwester
Sie treffen sich vor der Operation mit einer Krankenschwester. Teilen Sie ihnen die Dosis aller Medikamente mit, die Sie nach Mitternacht eingenommen haben (einschließlich verschreibungspflichtiger und rezeptfreier Medikamente, Pflaster und Cremes), und die Zeit, zu der Sie sie eingenommen haben.Ihre Krankenschwester kann eine intravenöse (IV) Leitung in eine Ihrer Venen legen, normalerweise in Ihren Arm oder Ihre Hand. Wenn Ihre Krankenschwester die Infusion nicht platziert, wird Ihr Anästhesist dies im Operationssaal tun.
Treffen Sie sich mit einem Anästhesisten
Sie werden sich auch vor der Operation mit einem Anästhesisten treffen. Sie werden:
- Überprüfen Sie Ihre Krankengeschichte mit Ihnen.
- Fragen Sie, ob Sie in der Vergangenheit Probleme mit der Anästhesie hatten, einschließlich Übelkeit oder Schmerzen.
- Sprechen Sie mit Ihnen über Ihren Komfort und Ihre Sicherheit während Ihrer Operation.
- Sprechen Sie mit Ihnen über die Art der Anästhesie, die Sie erhalten.
- Beantworten Sie Ihre Fragen zu Ihrer Anästhesie.
Machen Sie sich bereit für Ihre Operation
Wenn es Zeit für Ihre Operation ist, müssen Sie Ihre Hörgeräte, Zahnersatz, Prothesen, Perücken und religiösen Gegenstände entfernen, wenn Sie sie haben.
Sie gehen entweder in den Operationssaal oder werden auf einer Trage aufgenommen. Ein Mitglied des OP-Teams hilft Ihnen auf das Operationsbett. Kompressionsstiefel werden auf Ihre Unterschenkel gelegt. Diese blasen sich sanft auf und ab, um den Blutfluss in Ihren Beinen zu unterstützen.
Sobald Sie sich wohl fühlen, wird Ihr Anästhesist Ihnen eine Anästhesie durch Ihre IV-Leitung geben und Sie werden einschlafen. Sie erhalten auch Flüssigkeiten durch Ihre IV-Leitung während und nach Ihrer Operation.
Während Ihrer Operation
Nachdem Sie vollständig geschlafen haben, wird ein Atemschlauch durch Ihren Mund und in Ihre Luftröhre gelegt, um Ihnen beim Atmen zu helfen. Sie haben auch einen Harnkatheter (Foley), um Urin aus Ihrer Blase abzulassen.
Sobald Ihre Operation abgeschlossen ist, werden Ihre Schnitte mit Stichen (Nähten), Klammern, Dermabond® (chirurgischer Kleber) oder Steri-Strips ™ (chirurgisches Klebeband) verschlossen. Möglicherweise haben Sie auch einen Verband über Ihren Einschnitten.
Ihr Atemschlauch wird normalerweise herausgenommen, während Sie sich noch im Operationssaal befinden.
Nach der Operation
Die Informationen in diesem Abschnitt erklären Ihnen, was Sie nach der Operation erwarten können, sowohl während Ihres Krankenhausaufenthaltes als auch nach dem Verlassen des Krankenhauses. Sie lernen, wie Sie sich sicher von Ihrer Operation erholen können.
Schreiben Sie Ihre Fragen auf und fragen Sie Ihren Arzt.
In der Post-Anästhesie-Versorgungseinheit (PACU)
Wenn Sie nach Ihrer Operation aufwachen, befinden Sie sich in der Post-Anästhesie-Versorgungseinheit (PACU).
Eine Krankenschwester verfolgt Ihre Körpertemperatur, Ihren Puls, Ihren Blutdruck und Ihren Sauerstoffgehalt. Möglicherweise erhalten Sie Sauerstoff durch einen dünnen Schlauch, der unter Ihrer Nase ruht, oder eine Maske, die Nase und Mund bedeckt. Sie haben auch Kompressionsstiefel an Ihren Unterschenkeln.
Schmerzmittel
Sie erhalten Medikamente, um Ihre Schmerzen zu kontrollieren und sich wohl zu fühlen. Es gibt verschiedene Möglichkeiten, Schmerzmittel zu verabreichen:
- Epiduralkatheter: Manche Menschen erhalten Schmerzmittel durch einen Epiduralkatheter (dünner, flexibler Schlauch in der Wirbelsäule).Nervenblockade: Manche Menschen bekommen vor oder während der Operation eine Nervenblockade. Bei einer Nervenblockade injiziert Ihr Arzt Medikamente in einige Ihrer Nerven, um die Schmerzen nach der Operation zu lindern.IV Medikamente: Manche Menschen bekommen Schmerzmittel in eine Vene durch ihre IV-Linie.
Sie werden 1 oder mehr davon nach Ihrer Operation haben. Sie sind alle wirksame Methoden, um Ihre Schmerzen zu kontrollieren. Ihr Arzt wird mit Ihnen sprechen, bevor Sie die beste (n) für Sie auswählen.
Rohre und Abflüsse
Sie haben 1 oder mehr der Rohre und Abflüsse unten. Ihre Gesundheitsdienstleister werden mit Ihnen darüber sprechen, was Sie erwartet.
- Sie haben einen Foley-Katheter in Ihrer Harnröhre, der in Ihre Blase führt. Dieser Schlauch leitet den Urin aus Ihrer Blase ab, sodass Ihr Pflegeteam verfolgen kann, wie viel Urin Sie herstellen.
- Sie haben 1 oder 2 Drainagen in Ihrem Unterbauch. Diese lassen zusätzliche Flüssigkeit aus dem Bereich ab. Diese Abflüsse werden normalerweise nach einigen Tagen entfernt. Wenn Sie mit einem Abfluss nach Hause gehen, zeigt Ihnen Ihre Krankenschwester, wie Sie sich darum kümmern müssen.
Umzug in Ihr Krankenzimmer
Sie bleiben in der PACU, bis Sie wach sind und Ihre Schmerzen unter Kontrolle sind. Die meisten Menschen ziehen nach einigen Stunden in der PACU in ihr Krankenzimmer, aber einige bleiben über Nacht zur Beobachtung in der PACU. Nach Ihrem Aufenthalt in der PACU bringt Sie ein Mitarbeiter in Ihr Krankenzimmer.
In Ihrem Krankenzimmer
Wie lange Sie nach Ihrer Operation im Krankenhaus sind, hängt von Ihrer Genesung und der genauen Operation ab, die Sie hatten. Die meisten Menschen bleiben etwa 4 Tage im Krankenhaus. Ihr Gesundheitsteam wird Ihnen sagen, was Sie erwartet.
Wenn Sie in Ihr Krankenzimmer gebracht werden, treffen Sie eine der Krankenschwestern, die sich um Sie kümmern, während Sie im Krankenhaus sind. Kurz nachdem Sie in Ihrem Zimmer angekommen sind, hilft Ihnen Ihre Krankenschwester aus dem Bett und in Ihren Stuhl.
Während Sie im Krankenhaus sind, werden Ihre Krankenschwestern Ihnen beibringen, wie Sie sich selbst versorgen können, während Sie sich von Ihrer Operation erholen. Sie können sich selbst helfen, sich schneller zu erholen, indem Sie die folgenden Schritte ausführen:
- Lesen Sie Ihren Wiederherstellungspfad. Ihr Arzt wird Ihnen einen Weg mit Zielen für Ihre Genesung geben, falls Sie noch keinen haben. Es wird Ihnen helfen zu wissen, was an jedem Tag während Ihrer Genesung zu tun und zu erwarten ist.
- Fange an, dich so schnell wie möglich zu bewegen. Je früher Sie aus dem Bett aufstehen und gehen können, desto schneller können Sie zu Ihren normalen Aktivitäten zurückkehren.
Lesen Sie den Ressourcenaufruf! Nicht fallen! um zu erfahren, was Sie tun können, um sicher zu bleiben und nicht zu fallen, während Sie im Krankenhaus sind.
Verwalten Sie Ihre Schmerzen
Sie werden einige Schmerzen nach der Operation haben. Zuerst erhalten Sie Ihre Schmerzmittel durch einen Epiduralkatheter, eine Nervenblockade oder eine IV-Leitung.
Ihre Gesundheitsdienstleister werden Sie häufig nach Ihren Schmerzen fragen und Ihnen bei Bedarf Medikamente geben. Wenn Ihre Schmerzen nicht gelindert werden, informieren Sie einen Ihrer Gesundheitsdienstleister. Es ist wichtig, Ihre Schmerzen zu kontrollieren, damit Sie husten, tief durchatmen, Ihr Bewegungsspirometer verwenden und sich bewegen können. Die Kontrolle Ihrer Schmerzen hilft Ihnen, sich besser zu erholen.Viele Menschen finden, dass ihre Schmerzen mit rezeptfreien Medikamenten allein kontrolliert werden. Wenn Sie im Krankenhaus stärkere Schmerzmittel benötigen, wird Ihnen einer Ihrer Gesundheitsdienstleister ein Rezept geben, bevor Sie gehen. Sprechen Sie mit Ihrem Arzt über mögliche Nebenwirkungen und wie Sie Ihre Medikamente reduzieren (langsam absetzen) können.
Sich bewegen und gehen
Sich bewegen und gehen senkt das Risiko für Blutgerinnsel und Lungenentzündung (Lungenentzündung). Es wird Ihnen auch helfen, wieder Gas zu geben und Stuhlgang (Kacken) zu haben.
Lesen Sie Ihren Genesungspfad, um mehr über Ihre spezifischen Bewegungs- und Gehziele zu erfahren. Ihre Krankenschwester, Physiotherapeut oder Ergotherapeut wird Ihnen helfen, sich zu bewegen, wenn nötig.
Trainieren Sie Ihre Lunge
Es ist wichtig, Ihre Lunge zu trainieren, damit sie sich vollständig ausdehnt. Dies hilft, Lungenentzündung zu verhindern.
- Ihre Krankenschwester wird Ihnen ein Incentive-Spirometer geben. Verwenden Sie es 10 mal jede Stunde, die Sie wach sind. Weitere Informationen finden Sie in der Ressource Verwendung Ihres Incentive-Spirometers.
- Machen Sie Husten und tiefe Atemübungen. Ein Mitglied Ihres Pflegeteams wird Ihnen beibringen, wie Sie dies tun.
Essen und Trinken
In den ersten Tagen nach der Operation können Sie keine feste Nahrung zu sich nehmen. Sie folgen einer klaren flüssigen Diät. Danach wirst du langsam wieder feste Nahrung essen. Lesen Sie Ihren Pathway und sprechen Sie mit Ihrem Gesundheitsteam, um weitere Informationen zu erhalten.
Ihr Arzt wird Ihnen Ernährungsrichtlinien geben, die Sie nach Ihrer Operation befolgen müssen. Ein klinischer Ernährungsberater wird Sie in Ihrem Krankenzimmer besuchen, um diese Richtlinien mit Ihnen zu besprechen, bevor Sie das Krankenhaus verlassen.
Wenn Sie Fragen zu Ihrer Ernährung haben, wenden Sie sich an einen klinischen Ernährungsberater.
Pflege Ihrer temporären Ileostomie
Wenn Sie eine temporäre Ileostomie haben, werden Ihre Krankenschwestern, Ihre WOC-Krankenschwester oder beide Ihr Stoma jeden Tag überprüfen. Sie haben einen Beutel, um den Stuhl zu sammeln, der aus Ihrem Stoma kommt.
Ihre WOC-Krankenschwester wird Sie in Ihrem Krankenzimmer besuchen, um Ihnen beizubringen, wie Sie Ihre Ileostomie pflegen. Weitere Informationen finden Sie in der Ressource Pflege Ihrer Ileostomie oder Kolostomie.
Verlassen des Krankenhauses
Wenn Sie bereit sind, das Krankenhaus zu verlassen, haben Ihre Schnitte begonnen zu heilen. Bevor Sie gehen, schauen Sie sich Ihre Schnitte mit Ihrer Pflegekraft und einem Ihrer Gesundheitsdienstleister an. Wenn Sie wissen, wie sie aussehen, können Sie später Änderungen feststellen.
Planen Sie am Tag Ihrer Entlassung, das Krankenhaus zwischen 8:00 und 10:00 Uhr zu verlassen. Bevor Sie gehen, wird einer Ihrer Gesundheitsdienstleister Ihre Entlassungsanordnung und Rezepte schreiben. Sie erhalten auch schriftliche Entlastungsanweisungen. Einer Ihrer Gesundheitsdienstleister wird sie mit Ihnen besprechen, bevor Sie gehen.
Wenn Ihre Fahrt nicht im Krankenhaus ist, wenn Sie bereit sind, entlassen zu werden, können Sie möglicherweise in der Patientenübergangslounge warten. Ein Mitglied Ihres Gesundheitsteams wird Ihnen weitere Informationen geben.
Zu Hause
Lesen Sie die Ressource Was Sie tun können, um nicht zu fallen, um zu erfahren, was Sie tun können, um sicher zu bleiben und nicht zu fallen zu Hause und während Ihrer Termine bei MSK.
Verwalten Sie Ihre Schmerzen
Menschen haben Schmerzen oder Beschwerden für unterschiedliche Zeiträume. Sie können immer noch Schmerzen haben, wenn Sie nach Hause gehen, und werden wahrscheinlich Schmerzmittel einnehmen. Manche Menschen haben Schmerzen, Verspannungen oder Muskelschmerzen um ihre Einschnitte, wenn sie sich erholen. Das bedeutet nicht, dass etwas nicht stimmt. Wenn es jedoch nicht besser wird, wenden Sie sich an Ihren Arzt.
Befolgen Sie die folgenden Richtlinien, um Ihre Schmerzen zu Hause zu lindern.
- Nehmen Sie Ihre Medikamente wie angewiesen und nach Bedarf ein.
- Rufen Sie Ihren Arzt an, wenn die Ihnen verschriebenen Medikamente Ihre Schmerzen nicht lindern.
- Fahren Sie nicht und trinken Sie keinen Alkohol, während Sie verschreibungspflichtige Schmerzmittel einnehmen. Einige verschreibungspflichtige Schmerzmittel können Sie schläfrig machen. Alkohol kann die Schläfrigkeit verschlimmern.
- Wenn Ihre Inzision heilt, haben Sie weniger Schmerzen und benötigen weniger Schmerzmittel. Ein rezeptfreies Schmerzmittel wie Paracetamol (Tylenol®) oder Ibuprofen (Advil®) lindert Schmerzen und Beschwerden.
- Befolgen Sie die Anweisungen Ihres Gesundheitsdienstleisters zum Absetzen Ihrer verschreibungspflichtigen Schmerzmittel.
- Nehmen Sie nicht mehr Medikamente ein, als auf dem Etikett angegeben oder wie von Ihrem Arzt angewiesen.Lesen Sie die Etiketten auf allen Medikamenten, die Sie einnehmen, besonders wenn Sie Paracetamol einnehmen. Acetaminophen ist eine Zutat in vielen rezeptfreien und verschreibungspflichtigen Medikamenten. Aber zu viel zu nehmen kann Ihrer Leber schaden. Nehmen Sie nicht mehr als 1 Medikament ein, das Paracetamol enthält, ohne mit einem Mitglied Ihres Gesundheitsteams zu sprechen.
- Schmerzmittel sollten Ihnen helfen, Ihre normalen Aktivitäten wieder aufzunehmen. Nehmen Sie genügend Medikamente ein, um Ihre Aktivitäten und Übungen bequem durchzuführen. Es ist normal, dass Ihre Schmerzen ein wenig zunehmen, wenn Sie aktiver werden.
- Behalten Sie im Auge, wann Sie Ihre Schmerzmittel einnehmen. Es funktioniert am besten 30 bis 45 Minuten nach der Einnahme. Es ist besser, es zu nehmen, wenn Sie zum ersten Mal Schmerzen haben, als darauf zu warten, dass sich die Schmerzen verschlimmern.
Einige verschreibungspflichtige Schmerzmittel (wie Opioide) können Verstopfung verursachen (weniger Stuhlgang als üblich).
Pflege Ihrer Schnitte
Es ist normal, dass sich die Haut unterhalb Ihrer Schnitte taub anfühlt. Dies geschieht, weil einige Ihrer Nerven während Ihrer Operation geschnitten wurden, auch wenn Sie einen nervenschonenden Eingriff hatten. Die Taubheit wird mit der Zeit verschwinden.Überprüfen Sie Ihre Schnitte jeden Tag auf Anzeichen einer Infektion, bis Ihr Arzt Ihnen sagt, dass sie geheilt sind. Rufen Sie Ihren Arzt an, wenn Sie eines der folgenden Anzeichen einer Infektion entwickeln:
- Rötung
- Schwellung
- Erhöhte Schmerzen
- Wärme an der Inzisionsstelle
- Übelriechende oder eiterartige Drainage aus Ihrem Schnitt
- Fieber von 100,5 ° F (38 ° C) oder höher
Um eine Infektion zu vermeiden, lassen Sie niemanden Ihre Schnitte berühren. Reinigen Sie Ihre Hände mit Wasser und Seife oder einem Händedesinfektionsmittel auf Alkoholbasis, bevor Sie Ihre Schnitte berühren.
Wenn Sie mit Heftklammern oder Nähten in Ihren Einschnitten nach Hause gehen, wird Ihr Arzt sie während eines Ihrer Termine nach der Operation herausnehmen. Es ist okay, sie nass zu machen. Wenn Sie mit Steri-Strips oder Dermabond an Ihren Einschnitten nach Hause gehen, lösen sie sich und schälen sich von selbst ab. Wenn sie sich nach etwa 14 Tagen nicht gelöst haben, können Sie sie abnehmen.
Duschen
Duschen Sie jeden Tag. Eine warme Dusche ist entspannend und kann Muskelschmerzen lindern. Sie reinigen Ihren Einschnitt auch beim Duschen.
Ziehen Sie Ihre Bandagen aus, bevor Sie duschen. Waschen Sie Ihre Einschnitte beim Duschen vorsichtig mit einer parfümfreien Flüssigseife. Schrubben Sie Ihre Einschnitte nicht und verwenden Sie keinen Waschlappen. Dies könnte sie irritieren und von der Heilung abhalten.
Wenn Sie mit der Dusche fertig sind, tupfen Sie Ihre Schnitte vorsichtig mit einem sauberen Handtuch ab. Lassen Sie sie vollständig an der Luft trocknen, bevor Sie sich anziehen. Wenn es keine Drainage gibt, lassen Sie Ihre Schnitte unbedeckt.
Nehmen Sie keine Wannenbäder oder gehen Sie nicht schwimmen, bis Ihr Arzt sagt, dass es in Ordnung ist.
Pflege Ihrer temporären Ileostomie
Wenn Sie eine temporäre Ileostomie haben, wird Ihnen Ihre WOC-Krankenschwester beibringen, wie Sie diese nach Ihrer Operation pflegen. Weitere Informationen finden Sie in der Ressource Pflege Ihrer Ileostomie oder Kolostomie.
Schleimausfluss ist bei Menschen mit einem Stoma üblich. Sie können Schleim passieren, der auch als Stuhlgang auftreten kann.
Austrocknung verhindern
Es ist sehr wichtig, während einer vorübergehenden Ileostomie gut hydratisiert zu bleiben. Sie können dehydriert werden, wenn die Menge an Stuhl, die Sie machen, mehr ist als das, was Sie essen oder trinken.
Trinken Sie täglich 8 bis 10 (8 Unzen) Gläser Flüssigkeit. Rufen Sie Ihren Arzt an, wenn Sie eines der folgenden Anzeichen oder Symptome einer Dehydratation haben:
- Übermäßiger Durst
- Trockener Mund
- Trockene Haut
- Müdigkeit
- Appetitlosigkeit
- Schwindelgefühl im Stehen
- Kopfschmerzen
- Beinkrämpfe
Anzeichen einer Darmobstruktion
Während Sie eine vorübergehende ileostomie, Sie haben ein Risiko für einen Darmverschluss. Ein Darmverschluss tritt auf, wenn der Darm teilweise oder vollständig blockiert ist. Die Blockade verhindert, dass sich Nahrung, Flüssigkeiten und Gas auf normale Weise durch den Darm bewegen. Die Blockade kann durch Nahrung, Narbengewebe oder eine Drehung im Darm verursacht werden.
Rufen Sie Ihren Arzt an, wenn Sie eines der folgenden Anzeichen oder Symptome einer Darmobstruktion haben:
- Zarter und aufgeblähter Magen
- Bauchkrämpfe
- Übelkeit oder Erbrechen
- Unfähigkeit, Gas oder Stuhl zu passieren
- Verminderte oder keine Ausgabe von Ihrer Ileostomie
Verwalten von Änderungen der Darmfunktion
Die Informationen in diesem Abschnitt richten sich an Personen, die:
- Haben Sie keine temporäre Ileostomie.
- Haben ihre temporäre Ileostomie umgekehrt.
Ihr Rektum ist ein Speichertank für Stuhl (Poop). Sie hatten eine Operation, um einen Teil davon zu entfernen, also ist dieser Tank jetzt kleiner. Dies bedeutet, dass es nicht so viel Stuhl halten kann. Möglicherweise haben Sie viele kleine Stuhlgänge, weil Ihr Rektum nicht viel Stuhl aufnehmen kann. Im Laufe der Zeit wird sich Ihr Rektum dehnen und in der Lage sein, mehr Stuhl zu halten. Dieser Prozess kann mehrere Monate bis Jahre dauern.
In den ersten Wochen nach Ihrer Operation können Sie viele Stuhlgänge haben. Dies liegt daran, dass der untere Teil Ihres Dickdarms seit einiger Zeit nicht mehr verwendet wird. Es wird einige Zeit dauern, bis sich Ihr Körper erholt hat.
Nach Ihrer Operation kann Ihr Stuhlgang:
- häufiger sein.
- Passieren mehrmals pro Stunde, mehrmals pro Woche.
- Jeden zweiten Tag.
- Nicht vollständig fühlen. Nach einem Stuhlgang haben Sie möglicherweise immer noch das Gefühl, gehen zu müssen.
Sie können auch:
- Ein starkes Gefühl der Dringlichkeit verspüren, einen Stuhlgang zu haben.
- Haben Sie Probleme, den Unterschied zwischen Stuhlgang und Gasdurchlass zu erkennen.
Wenn Sie auch eine Strahlentherapie hatten, kann Ihr Rektum steif sein. Es wird nicht in der Lage sein, den Stuhl so gut zu dehnen und zu halten wie vor Ihrer Operation. Dies ist normalerweise vorübergehend.
Tipps zum Umgang mit häufigem Stuhlgang
Wenn Sie mehrere Stuhlgänge pro Tag haben, müssen Sie möglicherweise einige Tage lang eine milde Diät einhalten. Während Sie eine langweilige Diät einhalten, vermeiden Sie:
- Milchprodukte, einschließlich Milch, Käse und Eiscreme
- Kaffee
- Schokolade
- Würzige Lebensmittel
- Frittierte Lebensmittel
- Bratensoßen und Sahnesaucen
- Fettreiche Wurstwaren
- Fettiges Fleisch wie Wurst und Speck
- Fruchtsäfte
- Zuckerfreie Lebensmittel
die BRAT-Diät kann auch helfen, häufigen Stuhlgang zu kontrollieren. Die BRAT-Diät besteht hauptsächlich aus:
- Bananen (B)
- Weißer Reis (R)
- Apfelmus (A)
- Toast (T)
Das Trinken von schwarzem Tee kann ebenfalls helfen.
Tipps zum Umgang mit Schmerzen
Sie können Schmerzen um Ihren Anus von häufigen Stuhlgang haben. Wenn Sie dies tun:
- 2 bis 3 mal täglich in warmem Wasser einweichen.
- Tragen Sie nach jedem Stuhlgang Zinkoxidsalbe (Desitin®) auf die Haut um Ihren Anus auf. Dies hilft, Irritationen vorzubeugen.
- Verwenden Sie kein hartes Toilettenpapier. Sie können stattdessen ein alkoholfreies Tuch (z. B. ein angefeuchtetes spülbares Tuch) verwenden.
- Wenn Ihr Arzt Medikamente verschreibt, nehmen Sie diese wie angewiesen ein.
Veränderungen der Harnfunktion
Die Nerven, die das Wasserlassen steuern, befinden sich auch in Ihrem Becken. Es besteht eine geringe Chance, dass Sie nach Ihrer Operation Veränderungen der Harnfunktion haben. Ihr Chirurg wird alles tun, um diese Nerven zu schützen. Aber eine kleine Anzahl von Menschen verliert nach der Operation für kurze Zeit die Harnkontrolle.
Wenn Ihnen dies passiert, müssen Sie nach der Operation möglicherweise längere Zeit einen Katheter verwenden. Ein dauerhafter Verlust der Harnkontrolle ist ungewöhnlich. Ihr Chirurg wird mit Ihnen über dieses Risiko sprechen. Sie können auch mit Ihren anderen Gesundheitsdienstleistern sprechen.
Körperliche Aktivität und Bewegung
Wenn Sie das Krankenhaus verlassen, können Ihre Schnitte aussehen, als wären sie von außen geheilt, aber sie werden nicht von innen geheilt. In den ersten 6 Wochen nach der Operation:Heben, drücken oder ziehen Sie nichts, das schwerer als 10 Pfund (etwa 4,5 Kilogramm) ist.
Gehen ist ein guter Weg, um Ihre Ausdauer zu steigern. Sie können draußen oder drinnen in Ihrem örtlichen Einkaufszentrum oder Einkaufszentrum spazieren gehen. Sie können auch Treppen steigen, aber versuchen Sie zu begrenzen, wie oft Sie dies in der ersten Woche tun, in der Sie zu Hause sind. Geh nicht alleine raus, bis du dir sicher bist, was du tun kannst.
Es ist normal, nach der Operation weniger Energie als gewöhnlich zu haben. Die Erholungszeit ist für jeden unterschiedlich. Steigern Sie Ihre Aktivitäten jeden Tag so viel wie möglich. Gleichen Sie Aktivitätsperioden immer mit Ruhezeiten aus. Wenn Sie jedoch nachts nicht schlafen können, kann dies ein Zeichen dafür sein, dass Sie sich tagsüber zu viel ausruhen.
Autofahren
Autofahren kann beim Bremsen zu Beschwerden führen, da Sie beim Bremsen Ihre Bauchmuskeln (abs) benutzen. Fragen Sie Ihren Arzt, wann Sie fahren dürfen. Fahren Sie nicht, während Sie Schmerzmittel einnehmen, die Sie schläfrig machen können. Sie können jederzeit als Passagier in einem Auto fahren, nachdem Sie das Krankenhaus verlassen haben.
Sexuelle Aktivität
Ihr Arzt wird Ihnen sagen, wann Sie mit sexueller Aktivität beginnen können.
Die Nerven, die die sexuelle Funktion kontrollieren, befinden sich in Ihrem Becken. Sie können befürchten, dass sie nach Ihrer Operation beschädigt werden. Chirurgen bei MSK haben eine spezielle Ausbildung, um dieses Risiko zu senken. Nur eine kleine Anzahl von Menschen haben Veränderungen in der sexuellen Funktion nach ihrer Operation. Wenn Sie Bedenken hinsichtlich der sexuellen Funktion haben, sprechen Sie mit Ihrem Arzt.
Zurück zur Arbeit
Sprechen Sie mit Ihrem Arzt über Ihren Job und wann es für Sie sicher sein kann, wieder zu arbeiten. Wenn Ihre Arbeit viel Bewegung oder schweres Heben erfordert, müssen Sie möglicherweise etwas länger draußen bleiben, als wenn Sie an einem Schreibtisch sitzen.
Ihre Testergebnisse erhalten
Nach Ihrer Operation werden der Tumor und das Gewebe um ihn herum zu einem Pathologen geschickt. Ihre Testergebnisse liegen etwa 7 bis 10 Werktage nach Ihrer Operation vor. Ihr Chirurg wird mit Ihnen über die Ergebnisse der Tests sprechen und ob er zusätzliche Behandlungen empfiehlt.
Folgetermine
Ihr erster Termin nach Ihrer Operation wird 1 bis 3 Wochen nach dem Verlassen des Krankenhauses sein. Rufen Sie das Büro Ihres Chirurgen an, nachdem Sie aus dem Krankenhaus entlassen wurden, um es zu planen.
Es ist wichtig, nach der Operation zu allen Nachsorgeterminen zu gehen. Sie können Ihren Arzt anrufen, wenn Sie zwischen diesen Terminen Fragen haben.
Umgang mit Ihren Gefühlen
Nach einer Operation wegen einer schweren Krankheit können Sie neue und beunruhigende Gefühle haben. Viele Leute sagen, sie fühlten sich weinerlich, traurig, besorgt, nervös, reizbar und wütend auf die eine oder andere Zeit. Sie können feststellen, dass Sie einige dieser Gefühle nicht kontrollieren können. In diesem Fall ist es eine gute Idee, emotionale Unterstützung zu suchen.
Der erste Schritt zur Bewältigung besteht darin, darüber zu sprechen, wie Sie sich fühlen. Familie und Freunde können helfen. Ihre Gesundheitsdienstleister können Sie beruhigen, unterstützen und führen. Es ist immer eine gute Idee, uns mitzuteilen, wie Sie, Ihre Familie und Ihre Freunde sich emotional fühlen. Viele Ressourcen stehen Ihnen und Ihrer Familie zur Verfügung. Egal, ob Sie im Krankenhaus oder zu Hause sind, wir sind hier, um Ihnen und Ihrer Familie und Ihren Freunden zu helfen, mit den emotionalen Aspekten Ihrer Krankheit umzugehen.
Mit MyMSK
MyMSK (my.mskcc.org ) ist Ihr MSK Patientenportal-Konto. Mit MyMSK können Sie Nachrichten von Ihrem Gesundheitsteam senden und empfangen, Ihre Testergebnisse anzeigen, Termine und -zeiten anzeigen und vieles mehr. Sie können Ihre Pflegekraft auch einladen, ein eigenes Konto zu erstellen, damit sie Informationen zu Ihrer Pflege sehen kann.
Wenn Sie kein MyMSK-Konto haben, können Sie my.mskcc.org , rufen Sie 646-227-2593 an, oder rufen Sie Ihre Arztpraxis für eine Einschreibungs-ID an, um sich anzumelden. Sie können sich auch unser Video zur Anmeldung bei MyMSK ansehen: Memorial Sloan Ketterings Patientenportal. Wenn Sie Hilfe benötigen, wenden Sie sich per E-Mail an den MyMSK-Helpdesk [email protected] oder rufen Sie 800-248-0593.
Wann Sie Ihren Arzt kontaktieren sollten
Wenden Sie sich an Ihren Arzt, wenn Sie:
- Fieber von 100,5 ° F (38 °C) oder höher
- Bauchschmerzen, Übelkeit und Erbrechen
- Eines der folgenden Anzeichen einer Infektion in Ihrem:
- Rötung
- Schwellung
- Erhöhter Schmerz
- Wärme an der Inzisionsstelle
- Übelriechende oder eiterartige Drainage
- Schwierigkeiten beim Wasserlassen (Pinkeln)
- Schmerzen an Ihrer Inzision, die nicht durch Schmerzmittel gelindert werden
- Blutung aus Ihrem Rektum
- Keine Ausgabe für 2 Stunden (wenn Sie eine Ileostomie haben)
- Eines der folgenden Anzeichen und Symptome einer Dehydration:
- Übermäßiger Durst
- Trockener Mund oder trockene Haut
- Müdigkeit
- Appetitlosigkeit
- Schwindelgefühl im Stehen
- Kopfschmerzen
- Beinkrämpfe
- Bei Fragen oder Bedenken
wenden Sie sich montags bis freitags von 9:00 bis 5:00 Uhr an Ihren Arzt.
Nach 5:00 pm, am Wochenende und an Feiertagen, rufen Sie 212-639-2000 an und bitten Sie, mit der Person auf Abruf für Ihren Gesundheitsdienstleister zu sprechen.
Unterstützungsdienste
Dieser Abschnitt enthält eine Liste von Unterstützungsdiensten, die Ihnen helfen können, sich auf Ihre Operation vorzubereiten und sich sicher zu erholen.
Schreiben Sie Ihre Fragen auf und fragen Sie Ihren Arzt.
MSK Support Services
Zulassungsstelle
212-639-7606
Rufen Sie an, wenn Sie Fragen zu Ihrer Krankenhauseinweisung haben, einschließlich der Anforderung eines privaten Zimmers.
Anästhesie
212-639-6840
Rufen Sie an, wenn Sie Fragen zur Anästhesie haben.
Blutspenderzimmer
212-639-7643
Rufen Sie an, um weitere Informationen zu erhalten, wenn Sie Blut oder Blutplättchen spenden möchten.
Bobst International Center
888-675-7722
MSK begrüßt Patienten aus der ganzen Welt. Wenn Sie ein internationaler Patient sind, rufen Sie um Hilfe bei der Organisation Ihrer Versorgung.
Seelsorgedienst
212-639-5982
Bei MSK stehen unsere Seelsorger zur Verfügung, um zuzuhören, Familienmitglieder zu unterstützen, zu beten, mit Gemeindeklerikern oder Glaubensgruppen in Kontakt zu treten oder einfach ein tröstlicher Begleiter und eine spirituelle Präsenz zu sein. Jeder kann spirituelle Unterstützung beantragen, unabhängig von der formellen Religionszugehörigkeit. Die interreligiöse Kapelle befindet sich in der Nähe der Hauptlobby des Memorial Hospital und ist 24 Stunden am Tag geöffnet. Wenn Sie einen Notfall haben, rufen Sie bitte den Krankenhausbetreiber an und fragen Sie nach dem Kaplan auf Abruf.
Beratungsstelle
646-888-0200
Viele Menschen finden, dass Beratung ihnen hilft. Wir bieten Beratung für Einzelpersonen, Paare, Familien und Gruppen sowie Medikamente, die Ihnen helfen, wenn Sie sich ängstlich oder depressiv fühlen. Um einen Termin zu vereinbaren, fragen Sie Ihren Arzt nach einer Überweisung oder rufen Sie die obige Nummer an.
Food Pantry Program
646-888-8055
Das Food Pantry Program versorgt Menschen in Not während ihrer Krebsbehandlung mit Lebensmitteln. Für weitere Informationen, sprechen Sie mit Ihrem Arzt oder rufen Sie die Nummer oben.
Integrative Medizin Service
646-888-0800
Integrative Medizin Service bietet viele Dienstleistungen zu ergänzen (gehen zusammen mit) traditionelle medizinische Versorgung, einschließlich Musiktherapie, Geist / Körper-Therapien, Tanz und Bewegungstherapie, Yoga und Touch-Therapie.
MSK-Bibliothek
Bibliothek.in: mskcc.org
212-639-7439
Sie können unsere Bibliothekswebsite besuchen oder mit dem Referenzpersonal der Bibliothek sprechen, um weitere Informationen zu Ihrem spezifischen Krebstyp zu erhalten. Sie können LibGuides auch auf der Website der MSK-Bibliothek unter libguides.mskcc.org .
Patienten- und Pflegeausbildung
www.mskcc.org/pe Besuchen Sie die Website für Patienten- und Pflegepersonal, um unsere virtuelle Bibliothek zu durchsuchen. Dort finden Sie schriftliche Bildungsressourcen, Videos und Online-Programme.
Peer-Support-Programm für Patienten und Pflegekräfte
212-639-5007
Sie können es beruhigend finden, mit jemandem zu sprechen, der eine ähnliche Behandlung wie Sie durchlaufen hat. Sie können mit einem ehemaligen MSK-Patienten oder einer Pflegekraft über unser Peer-Support-Programm für Patienten und Pflegekräfte sprechen. Diese Gespräche sind vertraulich. Sie können persönlich oder telefonisch stattfinden.
Patientenabrechnung
646-227-3378
Rufen Sie an, wenn Sie Fragen zur Vorautorisierung bei Ihrer Versicherungsgesellschaft haben. Dies wird auch Preapproval genannt.
Patientenvertretung
212-639-7202
Rufen Sie an, wenn Sie Fragen zum Vollmachtsformular für das Gesundheitswesen haben oder Bedenken hinsichtlich Ihrer Pflege haben.
Perioperative Nurse Liaison
212-639-5935
Rufen Sie an, wenn Sie Fragen zur Freigabe von Informationen durch MSK während der Operation haben.
Private Pflicht Pflege Büro
212-639-6892
Sie können private Krankenschwestern oder Begleiter anfordern. Rufen Sie für weitere Informationen.
Ressourcen für das Leben nach Krebs (RLAC) Programm
646-888-8106
Bei MSK endet die Pflege nicht nach einer aktiven Behandlung. Das RLAC-Programm richtet sich an Patienten und ihre Familien, die die Behandlung abgeschlossen haben. Dieses Programm bietet viele Dienstleistungen, darunter Seminare, Workshops, Selbsthilfegruppen, Beratung zum Leben nach der Behandlung und Hilfe bei Versicherungs- und Beschäftigungsfragen.
Programme für sexuelle Gesundheit
Krebs und Krebsbehandlungen können sich auf Ihre sexuelle Gesundheit auswirken. Die sexuellen Gesundheitsprogramme von MSK können Ihnen helfen, vor, während oder nach Ihrer Behandlung Maßnahmen zu ergreifen und sexuelle Gesundheitsprobleme anzugehen.
- Unser Programm für weibliche Sexualmedizin und Frauengesundheit hilft Frauen, die mit krebsbedingten sexuellen Gesundheitsproblemen zu kämpfen haben, einschließlich vorzeitiger Menopause und Fruchtbarkeitsproblemen. Für weitere Informationen oder um einen Termin zu vereinbaren, rufen Sie 646-888-5076 an.
- Unser Programm für männliche Sexual- und Reproduktionsmedizin hilft Männern, die mit krebsbedingten sexuellen Gesundheitsproblemen, einschließlich erektiler Dysfunktion, zu tun haben. Für weitere Informationen oder um einen Termin zu vereinbaren, rufen Sie 646-888-6024 an.
Sozialarbeit
212-639-7020
Sozialarbeiter helfen Patienten, Familie und Freunden, mit Problemen umzugehen, die bei Krebspatienten häufig auftreten. Sie bieten individuelle Beratung und Selbsthilfegruppen während des gesamten Behandlungsverlaufs und können Ihnen helfen, mit Kindern und anderen Familienmitgliedern zu kommunizieren. Unsere Sozialarbeiter können Ihnen auch dabei helfen, Sie an Gemeindeagenturen und -programme zu verweisen, sowie finanzielle Ressourcen, wenn Sie berechtigt sind.
Tabakbehandlungsprogramm
212-610-0507
Wenn Sie mit dem Rauchen aufhören möchten, hat MSK Spezialisten, die Ihnen helfen können. Rufen Sie für weitere Informationen.
Virtuelle Programme
www.mskcc.org/vp Die virtuellen Programme von MSK bieten Online-Schulungen und Unterstützung für Patienten und Betreuer, auch wenn Sie nicht persönlich zu MSK kommen können. In interaktiven Live-Sitzungen erfahren Sie mehr über Ihre Diagnose, was Sie während der Behandlung erwarten und wie Sie sich auf die verschiedenen Stadien Ihrer Krebsbehandlung vorbereiten können. Die Sitzungen sind vertraulich, kostenlos und werden von fachkundigem klinischem Personal geleitet. Wenn Sie an einem virtuellen Programm teilnehmen möchten, besuchen Sie unsere Website unter www.mskcc.org/vp für weitere Informationen.
Für weitere Online-Informationen besuchen Sie den Abschnitt Krebsarten von www.mskcc.org .
Externe Unterstützungsdienste
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
In New York City bietet die MTA einen gemeinsamen Fahrservice von Tür zu Tür für Menschen mit Behinderungen, die nicht mit dem öffentlichen Bus oder der U-Bahn fahren können.
Luft Charity-Netzwerk
www.aircharitynetwork.org
877-621-7177
Bietet Reisen zu Behandlungszentren.
Amerikanische Krebsgesellschaft (ACS)
www.Krebs.org
800-ACS-2345 (800-227-2345)
Bietet eine Vielzahl von Informationen und Dienstleistungen, einschließlich Hope Lodge, ein kostenloser Ort für Patienten und Betreuer während der Krebsbehandlung zu bleiben.
Krebs und Karriere
www.cancerandcareers.org
Eine Ressource für Bildung, Werkzeuge und Veranstaltungen für Mitarbeiter mit Krebs.
Krebsvorsorge
www.cancercare.org
800-813-4673
275 Seventh Avenue (Zwischen West 25th & 26th Streets)
New York, NY 10001
Bietet Beratung, Selbsthilfegruppen, Bildungsworkshops, Publikationen und finanzielle Unterstützung.
Gemeinschaft zur Unterstützung von Krebs
www.cancersupportcommunity.org
Bietet Unterstützung und Bildung für Menschen, die von Krebs betroffen.
Caregiver Aktion Netzwerk
www.caregiveraction.org
800-896-3650
Bietet Bildung und Unterstützung für Menschen, die sich um Angehörige mit einer chronischen Krankheit oder Behinderung kümmern.
Unternehmens-Engel-Netzwerk
www.corpangelnetwork.org
866-328-1313
Bietet freie Fahrt zu Flughäfen im ganzen Land mit leeren Plätzen auf Corporate Jets.
Gildas Club
www.gildasclubnyc.org
212-647-9700
Ein Ort, an dem krebskranke Männer, Frauen und Kinder durch Netzwerke, Workshops, Vorträge und soziale Aktivitäten soziale und emotionale Unterstützung finden.
Gute Tage
www.mygooddays.org
877-968-7233
Bietet finanzielle Unterstützung für Zuzahlungen während der Behandlung. Die Patienten müssen eine Krankenversicherung haben, die Einkommenskriterien erfüllen und Medikamente verschrieben bekommen, die Teil der Good Days-Formel sind.
Healthwell Stiftung
www.in: healthwellfoundation.org
800-675-8416
Bietet finanzielle Unterstützung zur Deckung von Zuzahlungen, Gesundheitsprämien und Selbstbehalten für bestimmte Medikamente und Therapien.
Joes Haus
www.joeshouse.org
877-563-7468
Bietet eine Liste von Übernachtungsmöglichkeiten in der Nähe von Behandlungszentren für krebskranke Menschen und ihre Familien.
LGBT Cancer Project
http://lgbtcancer.com/
Bietet Unterstützung und Interessenvertretung für die LGBT-Community, einschließlich Online-Selbsthilfegruppen und einer Datenbank mit LGBT-freundlichen klinischen Studien.
LIVESTRONG Fruchtbarkeit
www.livestrong.org/ we-can-help/fertility-services
855-744-7777
Bietet Krebspatienten und Überlebenden, deren medizinische Behandlungen mit Unfruchtbarkeit verbunden sind, reproduktive Informationen und Unterstützung.
Gut aussehen besser fühlen Programm
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Dieses Programm bietet Workshops, um Dinge zu lernen, die Sie tun können, damit Sie sich besser fühlen über Ihr Aussehen. Für weitere Informationen oder um sich für einen Workshop anzumelden, rufen Sie die obige Nummer an oder besuchen Sie die Website des Programms.
Nationales Krebsinstitut
www.Krebs.gov
800-4-KREBS (800-422-6237)
Nationales Krebs-Rechtsdienstnetzwerk
www.nclsn.org
Kostenlose Krebs Legal Advocacy-Programm.
Nationales LGBT-Krebsnetzwerk
www.cancer-network.org
Bietet Bildung, Training und Advocacy für LGBT-Krebsüberlebende und gefährdete Personen.
Bedürftige Medikamente
www.needymeds.org
Listet Patientenhilfeprogramme für Marken- und generische Medikamente auf.
NYRx
www.nyrxplan.com
Bietet verschreibungspflichtige Leistungen für berechtigte Arbeitnehmer und Rentner des öffentlichen Sektors Arbeitgeber in New York State.
Partnerschaft für verschreibungspflichtige Hilfe
www.pparx.org
888-477-2669
Hilft qualifizierten Patienten ohne verschreibungspflichtige Medikamente, kostenlose oder kostengünstige Medikamente zu erhalten.
Stiftung Patientenzugang
www.panfoundation.org
866-316-7263
Bietet Unterstützung bei Zuzahlungen für Patienten mit Versicherung.
Stiftung Patientenanwalt
www.patientadvocate.org
800-532-5274
Bietet Zugang zu Pflege, finanzielle Unterstützung, Versicherungshilfe, Job Retention Unterstützung und Zugang zum National underinsured Resource Directory.
RxHope
www.rxhope.com
877-267-0517
Bietet Unterstützung, um Menschen zu helfen, Medikamente zu bekommen, die sie sich nur schwer leisten können.
Die Stomavereinigung
www.ostomy.org
Organisation der Wundstomakontinenz
www.wocn.org
Besuchen Sie diese Website, um eine CWOCN in Ihrer Nähe zu finden. Die Website enthält auch Informationen zu Ressourcen, Lieferanten von Stomaprodukten und Selbsthilfegruppen.
Bildungsressourcen
Dieser Abschnitt enthält die Bildungsressourcen, auf die in diesem Handbuch verwiesen wurde. Diese Ressourcen helfen Ihnen, sich auf Ihre Operation vorzubereiten und sich nach der Operation sicher zu erholen.
Schreiben Sie Ihre Fragen auf und fragen Sie Ihren Arzt.
- Vorsorgeplanung
- Rufen Sie an! Nicht fallen!
- Pflege Ihrer Ileostomie oder Kolostomie
- Gängige Medikamente, die Aspirin, andere nichtsteroidale Antirheumatika (NSAIDs) oder Vitamin E enthalten
- Pflanzliche Heilmittel und Krebsbehandlung
- Verwendung Ihres Anreiz-Spirometers
- Verwendung Ihrer MyMSK Ziele zur Entlassung Checkliste
- Informationen für Familie und Freunde für den Tag der Operation
- Was Sie tun können, um nicht zu fallen