Speech and Feeding Improvements in Children After Posterior Tongue-Tie Release: A Case Series
Richard Baxtera, C, Lauren Hughesb
Ashelby Pediatric Dentistry, Pelham, AL 35124, vs
Bexpressions Center for Communication Disorders, Pelham, Al35124, vs
ccorresponderende auteur: Richard Baxter, Shelby Pediatric Dentistry, 2490 Pelham Pkwy, Pelham, AL 35124, USA
Manuscript ingediend 25 April 2018, geaccepteerd 6 juni 2018
Korte titel: Speech and Feeding After Tongue-Tie Release
doi: https://doi.org/10.14740/ijcp295w
- Abstract
- Introduction
- Case Reports
- Discussion
| Abstract | ▴Top |
Ankyloglossia, commonly referred to as “tongue-tie,” has recently seen a surge in cases and awareness met een overeenkomstige toename in diagnose en behandeling. Het bewijs dat tongband release en borstvoeding verbetering is eerder gepubliceerd. Echter, door een gebrek aan gepubliceerd bewijs voor kinderen, veel medische professionals nog steeds geloven dat een beperkte tong niet bijdraagt aan het voeden of spraak problemen bij oudere kinderen. De toestand van tong-tie bestaat op een continuüm met variabele zichtbaarheid en symptomen. Sommige beperkingen, voornamelijk anterior of” klassieke ” tongband, zijn zeer zichtbaar en gemakkelijker te detecteren. Echter,” posterior ” of submucosal tong-banden zijn vaak meer uitdagend om te diagnosticeren. Onlangs heeft een toename van bewustzijn en onderwijs geleid tot een betere detectie van deze posterieure tongbanden. De in deze casestudy ‘ s gepresenteerde gegevens zullen aantonen dat zelfs posterieure banden de beweging beperken en de mondelinge structuren beïnvloeden die nodig zijn voor spraak en voeding. In deze gevallenreeks, ondergingen vijf patiënten met posterieure tongbeperkingen CO2-laserfrenectomie zonder enige algemene anesthesie of sedatie. Na een snelle in-office procedure vertoonden alle vijf patiënten een verhoogde linguale mobiliteit, wat blijkt uit verbeterde spraak-en voedingsvaardigheden. Enkele verbeteringen werden onmiddellijk na de procedure waargenomen door klinisch personeel en de familie van het kind. Terwijl deze patiënten voortdurende interventie van een spraak-taal patholoog nodig, hun verbeterde linguale mobiliteit toegestaan voor meer significante en snellere verbetering van de spraak en het voeden vaardigheden. Deze gevallen betwisten de status quo dat spraak en voeding niet worden beïnvloed door posterior tong-tie. Verder onderzoek is gerechtvaardigd om de impact te bepalen die alle klassen van linguale beperkingen kunnen hebben op de ontwikkeling van spraak en voeding.
Trefwoorden: Ankyloglossia; Tong-tie; Lip-tie; Frenum; Frenectomy; Spraak problemen; Het voeden van problemen
| Inleiding | ▴Top |
Zuigelingenvoeding problemen zijn in verband gebracht met tong-banden in verschillende studies in de afgelopen decennia . Deze voedingsproblemen omvatten een slechte of ondiepe vergrendeling, terugvloeiing en overmatig spugen, slechte gewichtstoename, kokhalzen of verstikking, melklekkage en frustratie bij de borst of met flessen . Tepelpijn,”lippenstift” -vormige Tepels, slechte borstdrainage, spruw, mastitis en voortijdig spenen komen vaak voor bij moeders met tonggebonden baby ‘ s . Helaas, de diagnose en behandeling van tong-tie wordt gedebatteerd en verkeerd begrepen, waardoor veel kinderen met een niet gediagnosticeerde tong of lip-tie. Terwijl sommige linguale en labiale beperkingen worden geïdentificeerd wanneer het kind een zuigeling of peuter, veel gezondheidswerkers beschouwen alleen ernstige beperkingen een punt van zorg (dat wil zeggen anterieure tong-tie). Met andere medische kwesties zoals autisme of slaapapneu, realiseert de medische gemeenschap dat deze Voorwaarden meer op een continuüm of spectrum eerder dan een enkele ziektestaat passen. Tong-tie is niet anders. Ankyloglossia moet worden gewaardeerd als een spectrum van beperking van de voorste naar achterste delen van de tong, evenals variërende niveaus van elasticiteit en dikte. We stellen een paradigmaverschuiving voor in het denken van medische en tandheelkundige professionals om een breder scala aan orale beperkingen te omvatten die problemen veroorzaken met verpleging, spraak en voeding.
onlangs begon het concept van posterior-tongband erkenning te krijgen in de medische literatuur . Veel baby ‘ s tonen problemen met de verpleging die niet verbeteren door middel van traditionele interventie. Deze baby ‘ s niet aanwezig met een klassieke tether op het puntje van de tong, maar hebben vaak een “posterior” of submucosal beperking als gevolg van een dikke, strakke, of korte frenum. Het loslaten van de posterieure tong-tie heeft aangetoond dat borstvoeding verbetering voor zogende baby ‘ s , maar er zijn momenteel geen case reports of studies die verbetering met spraak of solide voeding tonen. Naarmate deze kinderen opgroeien, kunnen ze spraak-en voedingsstoornissen ontwikkelen die van invloed zijn op communicatievaardigheden en de kwaliteit van leven. Echter, omdat er geen klassieke hartvorm of” to-the-tip ” tong-tie, deze raadselachtige presentatie is moeilijk te diagnosticeren. Vaak wordt zelfs een anterieure of klassieke tongband niet beschouwd als een potentiële oorzaak van wanordelijke spraak of voeding. De tong is het belangrijkste orgaan dat zich bezighoudt met deze belangrijke vaardigheden, naast een groot aantal andere functies. Als een anatomische beperking, anterior of posterior, een functionele beperking veroorzaakt, dan moet het begrijpen van de impact van deze beperkingen op voeding en spraak worden erkend door alle medische, tandheelkundige en aanverwante gezondheidswerkers die de evaluatie en het verstrekken van behandeling voor kinderen.
in de meeste gevallen werden de kinderen door spraak-taalpathologen of kinderartsen naar ons kantoor verwezen voor evaluatie en behandeling van hun beperkte frena. Informatie over spraak, voeding en mondgezondheid werd verzameld door middel van een vragenlijst om te beoordelen of functionele beperkingen aanwezig waren. Door het uitvoeren van een volledig intraoraal examen met behulp van de Kotlow Classificatie voor tong-tie en lip-tie , in combinatie met het concept van “functionele ankyloglossia” uit een recent artikel van Yoon et al , waren we in staat om te bepalen of het kind een beperking in tong mobiliteit die waarschijnlijk een probleem met voeding of spraak veroorzaakte had. Na het verkrijgen van geà nformeerde toestemming van de ouder, werd de release uitgevoerd in het tandartskantoor zonder sedatie of algehele narcose met behulp van een 10.600 nm LightScalpel CO2-laser (LS-1005, LightScalpel Inc. Bothell, WA) voor alle gevallen. Alleen plaatselijke verdoving was nodig. Postoperatieve stretches en oefeningen werden aanbevolen gedurende 3 weken, en een follow-up bezoek was gepland 1 week na de procedure.
| Rapporten | ▴Top |
Geval 1
5-jaar-oude jongen was bedoeld om ons kantoor door zijn spraak-taal-patholoog om te beoordelen wie in aanmerking komt voor een tongriempje. Hij kwam met wanordelijke spraak en Eten. Mom meldde dat hij de spraakgeluiden /l/, /th/, /s/, /r/, en /m/verkeerd heeft gearticuleerd. Deze spraakgeluidsfouten werden verergerd toen zijn spraaksnelheid toenam. Zowel bekende als Onbekende luisteraars hadden moeite met het begrijpen van zijn toespraak. De patiënt sprak ook zacht en mompelde vaak. Zijn moeder beschreef hem als verlegen en gebrek aan vertrouwen in de communicatie met anderen. Hij had 2 maanden lang logopedie gehad, waarbij zijn therapeut zich had gericht op de juiste productie van het /l/ geluid. De patiënt toonde ook selectief eten en de mond gesnoerd op voedingsmiddelen van verschillende texturen. Dikke texturen zoals aardappelpuree waren bijzonder moeilijk voor hem om te verdragen. Zijn moeder meldde dat hij moeite had met het verdragen van gepureerd voedsel als baby. Hij had een sterke kokhalsreflex en sliep ook rusteloos.
na onderzoek kon de patiënt zijn tong langs zijn lippen en ongeveer een derde van de weg naar beneden zijn kin uitsteken (Fig. 1 bis). Hij had relatief normale extensie, maar was niet in staat om zijn tong voldoende te verheffen om zijn gehemelte te bereiken wanneer zijn mond volledig open was. Hij werd gediagnosticeerd met een Kotlow klasse II tong-tie die submucosaal of posterieur is (Fig. 1 ter). Hij had een dikke band van weefsel voor een frenum dat niet gemakkelijk werd waargenomen, tenzij de tong was verhoogd, en dus werd gemist door andere zorgverleners.
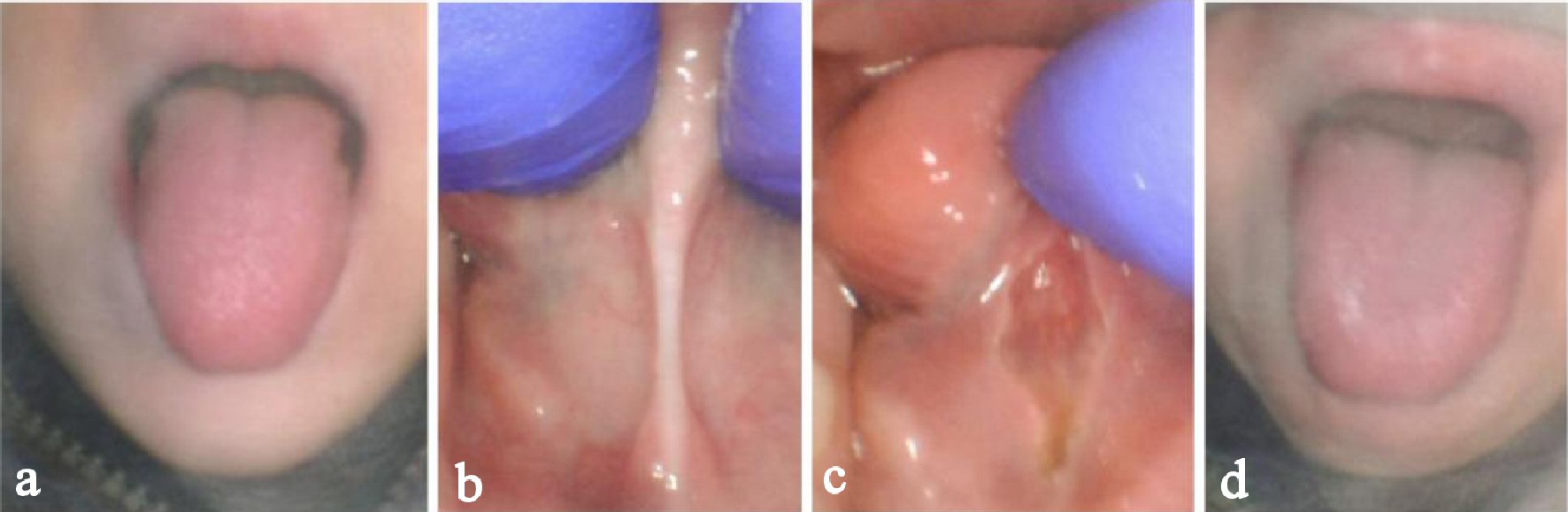 Klik voor grote afbeelding |
figuur 1. Geval 1 van een 5-jarige man met verborgen tongband. Vóór de procedure maximale uitsteeksel (a) en digitale hoogte (b), onmiddellijk na de procedure maximale hoogte (c) en maximale uitsteeksel (d). |
de behandeling was rustig en met lachgasanalgesie van 50% gedurende 10 minuten en 0,3 mL 2% lidocaïne met 1:100.000 epi rechtstreeks in de frenum geïnjecteerd, konden we de behandeling voltooien zonder algehele narcose of verdoving. We lieten alle vezels in de frenum (mucosa en bindweefsel) tot de genioglossus spier om normale bereik van de beweging te bieden en een betere verhoging van de tong (Fig. 1c). We gebruikten de CO2-laser gepulst bij 29 Hz, niet-SuperPulse 2 W bij 72.5% dus een gemiddeld vermogen van 1,45 W. onmiddellijke winsten in tong verhoging en uitsteeksel werden opgemerkt door de arts, patiënt, en ouder (Fig. 1d). Follow-up oefeningen en stretching werden aanbevolen voor 3 weken.
onmiddellijk na de procedure merkte zijn moeder een verbetering in spraakverstaanbaarheid op. Bij zijn vervolgbezoek 1 week later, meldde zijn moeder een voortdurende verbetering in spraakverstaanbaarheid. In het bijzonder kon hij /s/ en /m/ met grotere nauwkeurigheid produceren. Ze meldde verminderde kokhalzen tijdens het eten. Hij had ook nieuwe voedingsmiddelen geprobeerd die mam zei dat hij nooit eerder zou hebben geprobeerd. Hij at bijvoorbeeld varkensvlees voor het diner en quiche voor het ontbijt. Voorafgaand aan de frenectomie, zou hij de mond gesnoerd hebben of weigerde deze voedselkeuzes.
geval 2
deze 5-jarige man was in pleegzorg op het moment van de verwijzing, dus zijn geboorte en verpleegkundige geschiedenis waren onbekend. De patiënt heeft de spraakgeluiden /s/, /r/ en /ch / verkeerd gearticuleerd. Hij presenteerde met een tongstoot en kaak glijden naar links als hij sprak of glimlachte. De patiënt toonde kokhalzen en braken bij het eten van verschillende texturen, maar vooral met zacht voedsel. Dit gedrag was afgenomen sinds het verhuizen naar zijn huidige pleeggezin, maar hij bleef wars van het proberen van nieuw voedsel. Hij klaagde vaak over nekpijn.
de patiënt werd gediagnosticeerd met een posterieure tongband (Kotlow klasse II). Vanwege de posterieure aard van de tong-tie, werd de tong verhoogd met behulp van digitale druk aan weerszijden van de beperking om de diagnose te bevestigen (Fig. 2 bis). Het kind kreeg 50% lachgas/50% Zuurstof voor Anxiolyse 10 min en 0.3 mL 2% lidocaïne met 1: 100.000 epi werd direct ingespoten in de frenum. De CO2 laser werd gebruikt voor ongeveer 10 s te beginnen in het midden van de frenum. De laser werd langzaam verplaatst van links naar rechts om de frenum horizontaal te verdampen. De wond was ongeveer 2 mm diep met een diamantvormig uiterlijk, wat wijst op een volledige afgifte van gebonden weefsel met inbegrip van alle mucosa en bindweefsel (Fig. 2b). Follow-up oefeningen en stretching werden aanbevolen voor 3 weken.
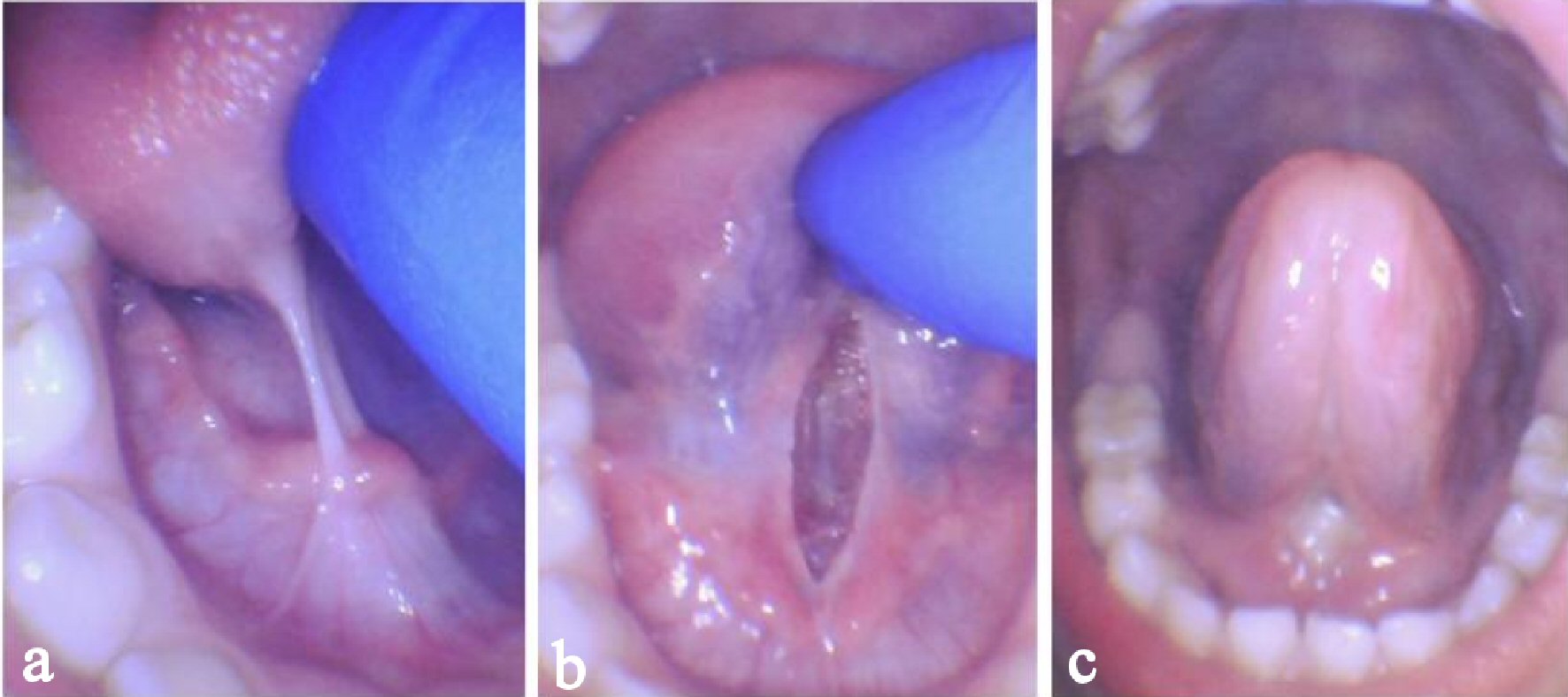 Klik voor grote afbeelding |
Figuur 2. Zaak 2 van een 5-jarige man met posterior tong-tie. Voor de procedure maximale digitale hoogte (a), onmiddellijk na de procedure maximale digitale hoogte (b), genezing na 1 week met aanhoudende hoogte en verhoogde mobiliteit (c). |
tijdens de follow-up van 1 week meldde de patiënt geen pijn en toonde een verhoogde linguale verhoging (Fig. 2c). Zijn pleegmoeder, een fysiotherapeut, was erg blij met de vooruitgang van het kind. Ze merkte verbeterde spraakverstaanbaarheid op, met name met de spraakgeluiden / s/, / r/, en/ch/. Hij toonde een verhoogde motivatie in het beoefenen van nieuwe spraakgeluiden. Het bewegingsbereik in de nek was aanzienlijk verbeterd door zijn pleegmoeder, waardoor hij nu comfortabel op zijn buik kon slapen. Ze gaf ook aan dat het kind Grotere hapjes van voedsel nam na de frenectomie. Hij at voedsel met inbegrip van yoghurt, aardappelen, pudding, en cake zonder kokhalzen of spugen uit. Dit waren voedseltexturen die hij eerder niet zou hebben getolereerd.
geval 3
dit 11-jarige meisje vertoonde disfluentie en slechte spraakverstaanbaarheid (haar moeder meldde “baby talk”, stotteren en mompelen). Ze toonde bijzondere moeilijkheden met de spraakgeluiden / th / en / l/. Het voeden van de patiënt geschiedenis opgenomen slechte verpleging en klink, koliek, en moeite met het verkrijgen van gewicht. Toen de patiënt vast voedsel begon te eten, toonde ze selectief eten en een trage snelheid van inname. Haar dieet bestond uit brood en snoep met een minimale vleesinname. De patiënt klaagde dagelijks over nekpijn (vooral in de ochtend) en toonde bruxisme tijdens het slapen. Ze liet zien dat ze overdag en ‘ s nachts in de mond ademt en leed aan chronische sinusinfecties.
de patiënt had een smal gehemelte met een hoge boog. Ze werd gediagnosticeerd met een posterior tong-tie (Kotlow klasse II). Vanwege de posterieure aard van de tong-tie, werd de tong verhoogd met behulp van digitale druk aan weerszijden van de beperking om de diagnose te bevestigen (Fig. 3a). Minimale linguale uitsteeksel langs de lippen werd waargenomen, en linguale verhoging was beperkt (Fig. 3b). Ze verhoogde met succes haar tong tot ongeveer 50% van haar maximale mondopening.
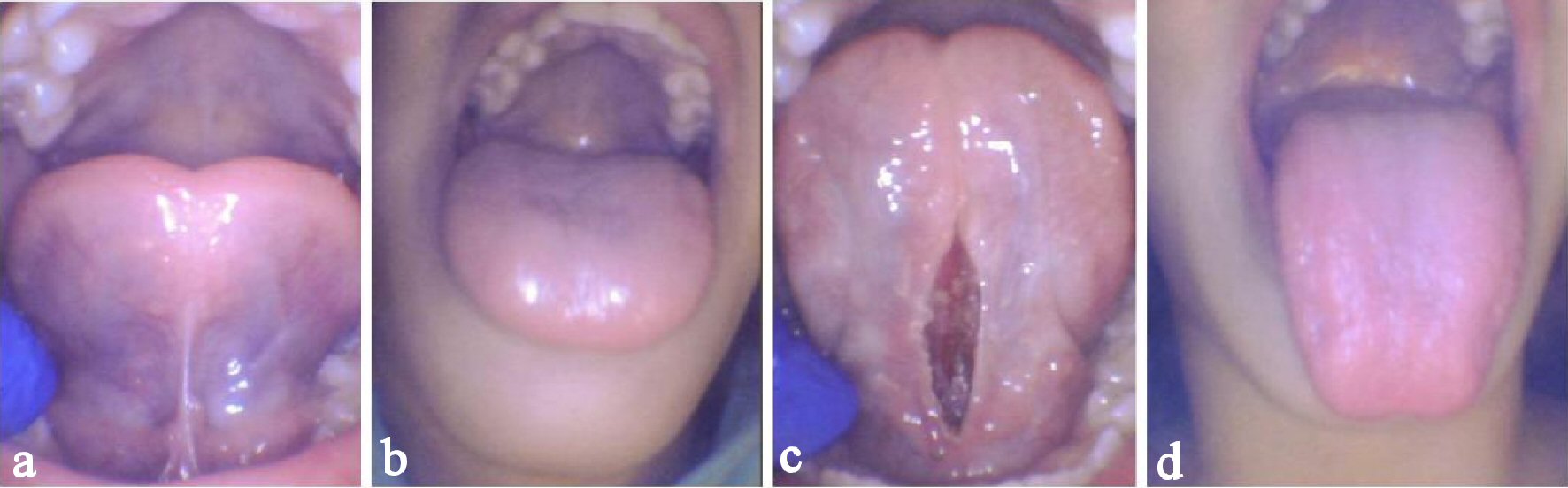 Klik voor grote afbeelding |
Figuur 3. Geval 3 van een 11-jarige vrouw met posterieure tongband en verminderde hoogte en uitsteeksel. Vóór de procedure maximale hoogte (A) en uitsteeksel (b), onmiddellijk na de procedure maximale hoogte (c) en uitsteeksel (d). |
de patiënt kreeg lachgas voor Anxiolyse en 0,3 mL 2% lidocaïne 1:100.000 epi werd geïnjecteerd in de frenum. Het weefsel werd verdampt met de CO2-laser bij een gemiddeld vermogen van 1,45 W gedurende ongeveer 20
zaak 4
dit is een jongen van 2 jaar en 10 maanden oud die door zijn spraak-taalpatholoog werd doorverwezen voor de beoordeling van de kandidatuur voor een tong-tie release. De patiënt begon niet te babbelen tot de leeftijd van 2 jaar en zegt momenteel ongeveer 30 woorden. Hij heeft logopedie ontvangen voor 1 jaar en heeft minimale vooruitgang geboekt. Zijn toespraak was moeilijk te begrijpen voor zowel bekende als Onbekende luisteraars. De patiënt toont voedsel verpakking in beide wangen soms, maar toonde geen andere voeding zorgen. Hij heeft een geschiedenis van chronische oorontstekingen.
bij onderzoek werd de diagnose gesteld van een posterieure Kotlow Klasse I tongband die alleen zichtbaar was met retractie (Fig. 4a). Hoewel het gebied op het eerste gezicht normaal leek, was het weefsel strak en toonde minimale elasticiteit wanneer gemanipuleerd. Voorafgaand aan de frenectomy, werd de tong verdoofd met actueel gevoelloos makende gelei van 2.5% Lidocaine, 2.5% prilocaine. De CO2-laser werd gebruikt bij 1,45 avg. W gedurende 5 s.de patiënt toonde ongemak tijdens de procedure, maar onmiddellijk gekalmeerd zodra voltooid. Tong verhoging werd onmiddellijk verbeterd, en het sublinguale gebied voelde zacht en sponsachtig met normale elasticiteit (Fig. 4b). Follow-up oefeningen en stretching werden aanbevolen voor 3 weken.
 Klik voor grote afbeelding |
Figuur 4. Een 2-jarige man met verborgen achterste tongband. Vóór de maximale hoogte van de afgifte (a), onmiddellijk na de hoogte van de afgifte die geen bloeding en diamantvormige wond met verhoogde hoogte (b) aantoont. |
bij de follow-up van 1 week van de patiënt rapporteerde zijn moeder significante verbetering. Hij is nu het grootste deel van de dag aan het brabbelen, en hij begon meer verscheidenheid aan klinkers te verwoorden en vroeg ontwikkelde medeklinkerklanken. Kort na de procedure begon de patiënt nieuwe woorden te gebruiken (Ice) en woorden te combineren in korte zinnen (i.e. “up me”). Hij leek de wensen en behoeften effectiever te communiceren en begon non-spraakgeluiden (dierengeluiden) na te bootsen. Zijn moeder meldde dat hij minder gefrustreerd en over het algemeen gelukkiger is. Hoewel het voeden voorafgaand aan de procedure niet echt een zorg was, meldt de moeder van de patiënt een merkbaar verschil in snelheid en hoeveelheid inname (“hij eet veel meer en veel sneller”), en hij stopte met het verpakken van voedsel.
Case 5
dit meisje van 17 maanden had een spraak-en taalvertraging. Ze begon te babbelen op 15 maanden en zei slechts een paar woorden, met inbegrip van “mama” en “dada” op het moment van de beoordeling. Haar kinderarts en gastro-enteroloog aanbevolen een bovenste GI scope en een aangepaste barium slikken als gevolg van een geschiedenis van spijsvertering en slikken problemen, waaronder frequente verstikking in vloeistoffen. Als kind, toonde de patiënt slechte latch bij het geven van borstvoeding en flesvoeding, slechte gewichtstoename, reflux, en koliek. De moeder ervoer pijnlijke verpleging. Moeder deelde ook mee dat het moeilijk was om de kaak van de patiënt anterieure tanden te poetsen. De patiënt werd ‘ s nachts vaak wakker en toonde rusteloosheid tijdens het slapen.
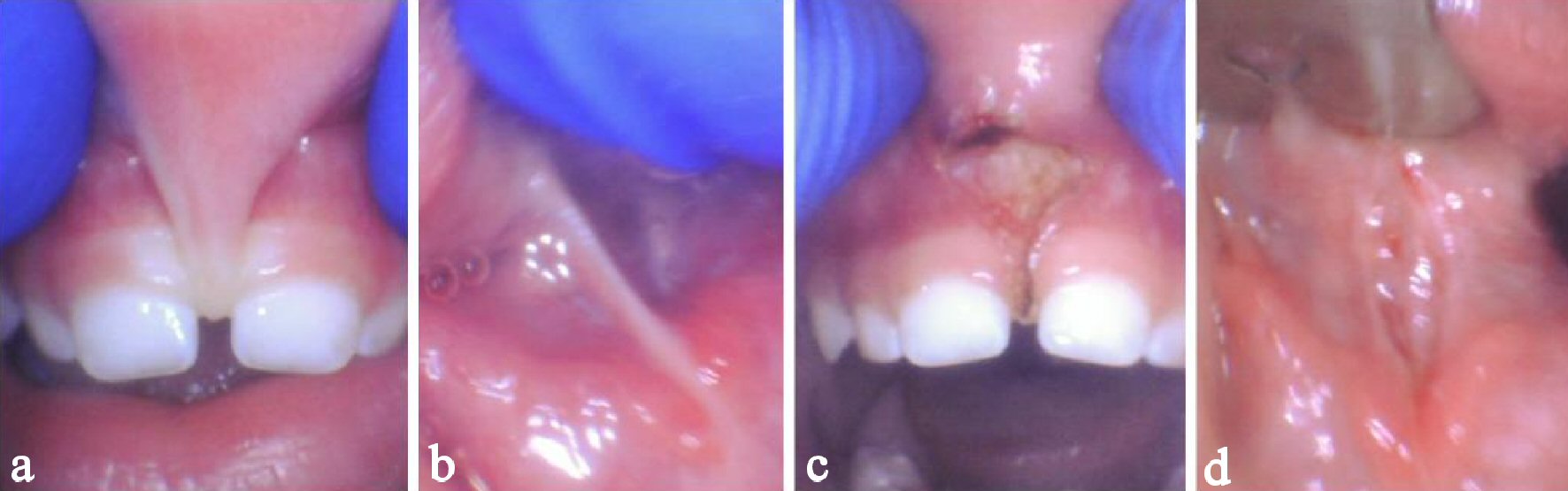
bij intraoraal onderzoek werd de diagnose gesteld van een significante maxillaire lip-tie (Kotlow klasse IV) en een posterieure tong-tie (Kotlow klasse II). Blancheren van de maxillaire frenum werd duidelijk bij terugtrekking en aanwezigheid van een diasteem werd waargenomen (Fig. 5a). De achterste tongband was zichtbaar en gemakkelijk te palperen door met een vinger over de mondbodem te lopen (Fig. 5b). De lingual frenum voelde als een strakke snaar met minimale elasticiteit. Een actueel gevoelloos makende gelei bestaande uit 2,5% lidocaïne / 2.5% prilocaine werd toegepast binnen de bovenlip en onder de tong. Een paar druppels van 2% lidocaïne met 1:100: 000 epi werd geïnjecteerd in de maxillaire frenum. Er was geen sedatie, lachgas of algehele anesthesie nodig. De CO2 laser procedure duurde ongeveer 15 s voor de maxillaire frenum release bij een gemiddelde van 2,1 W, en 5 s voor de lingual frenum release bij een gemiddelde van 1,45 W. onmiddellijk grotere mobiliteit werd opgemerkt met de maxillaire lip, en grotere verhoging werd genoteerd met de tong (Fig. 5c, d). Er waren geen hechtingen nodig en vervolgoefeningen en stretching werden aanbevolen gedurende 3 weken.
 Klik voor grote afbeelding |
Figuur 5. Een 17 maanden oud meisje met beperkende maxillaire lip-tie en posterior tong-tie. Voor de release lip-tie (a) en posterior tong-tie (b). Onmiddellijk na de release verhoogde maxillaire lip verhoging (c) en tong verhoging (d). |
haar moeder meldde dat ze de eerste dag, direct na de procedure, vier nieuwe woorden zei: bubba, pawpaw, juice en hot. Ze meldde ook dat de patiënt niet stikte in vloeistoffen of spuugde sinds de procedure. Haar moeder meldde dat de kwaliteit van haar stem verbeterde (“haar stem is luider, duidelijker, en niet zo raspachtig”).
| Discussie | ▴Top |
Drie procedures worden vaak gebruikt om het vrijkomen van tethered het mondweefsel: frenotomy, frenectomy en frenuloplasty. Een frenotomie is een” knip “of” clip ” van de frenum en laat vaak een dikke achterste deel van de frenum onaangeroerd. Het biedt enige verbetering in lengte of mobiliteit, en wanneer meerdere bezuinigingen worden gemaakt, een volledige release is mogelijk, maar vaak een knippen met een schaar laat een onvolledige release. Een frenectomy impliceert verwijdering van de frenum door het weefsel te snijden met behulp van een laser, scalpel, of schaar. Frenuloplasty is gericht op het verlengen van de tong door het uitvoeren van specifieke incisie en wondsluiting methoden met hechtingen en kan worden voltooid met behulp van een laser, scalpel, of schaar. Alle hierboven gemelde gevallen waren frenectomies gebruikend een CO2-laser, die om minder post-procedurepijn dan vrijgaveprocedures met scalpels wordt gemeld te veroorzaken . Het gebruik van een laser zorgt ook voor uitstekende hemostase en chirurgische controle, evenals opmerkelijke wondgenezing zonder hechtingen nodig . Tandheelkundige lasers, in het bijzonder de CO2-laser, hebben een revolutie teweeggebracht in de frenectomie procedure. Het kan nu worden uitgevoerd als een minderjarige, in kantoorprocedure zonder de noodzaak van algemene anesthesie of sedatie. Frenectomies of frenuloplasties uitgevoerd met behulp van traditionele methoden zoals een scalpel of schaar vereisen vaak sedatie of algemene anesthesie . Onderzoekers zijn er niet van overtuigd dat het gebruik van anesthesie bij kinderen veilig is, vooral voor zuigelingen en kinderen jonger dan 2 jaar .
Vrijgaveprocedures waarbij gebruik wordt gemaakt van lasers vereisen alleen plaatselijke verdoving in de vorm van een plaatselijke gel of injectie in het chirurgische gebied. Frenectomies uitgevoerd door laser worden vaak voltooid in een kwestie van seconden, terwijl operaties die sedatie of algemene anesthesie vereisen vereisen een langere tijd inzet, hogere kosten, en groter risico. Intraoperatieve chirurgische risico ‘ s met laser zijn uiterst zeldzaam. Aangezien een laser inherent bactericide is, is deze methode van afgifte bijzonder laag risico op infectie . Postoperatieve infectie is nooit gedocumenteerd. Minimale tot matige bloeding is mogelijk, maar is gemakkelijk onder controle met gaas en druk. In feite hebben de meeste laserwonden helemaal geen bloeding. Een ervaren arts zal het bloedingsrisico minimaliseren door de diamantwond smal te houden om te voorkomen dat de oppervlakkige aderen onder de tong worden blootgesteld.
de veiligheidsprotocollen voor lasers werden strikt gevolgd tijdens alle procedures, inclusief oogbescherming voor iedereen in de kamer (inclusief de patiënt) in alle gevallen waarnaar in dit artikel wordt verwezen. Elke procedure werd uitgevoerd met een 10.600 nm CO2 laser (LS-1005, LightScalpel Inc., Bothell, WA). De laserinstellingen variëren afhankelijk van het weefseltype, maar de patiënten kregen over het algemeen 2 W gepulseerd bij 72,5% duty cycle en 29 Hz dus 1.45 W gemiddeld vermogen voor 10-20 s.voor en na foto ‘ s van elke beperking zijn van cruciaal belang voor documentatie, gezinseducatie en bescherming in het geval van een audit. We nemen voor en na video ‘ s of spraakvoorbeelden om informeel verschillen in spraakverstaanbaarheid te beoordelen. Zoals hierboven vermeld, is er vaak een onmiddellijk verschil zoals waargenomen door de ouder, patiënt, arts, en andere verzorgers. Typische resultaten zijn een duidelijkere en luidere stem, evenals onmiddellijke verbetering van de getroffen spraakgeluiden.
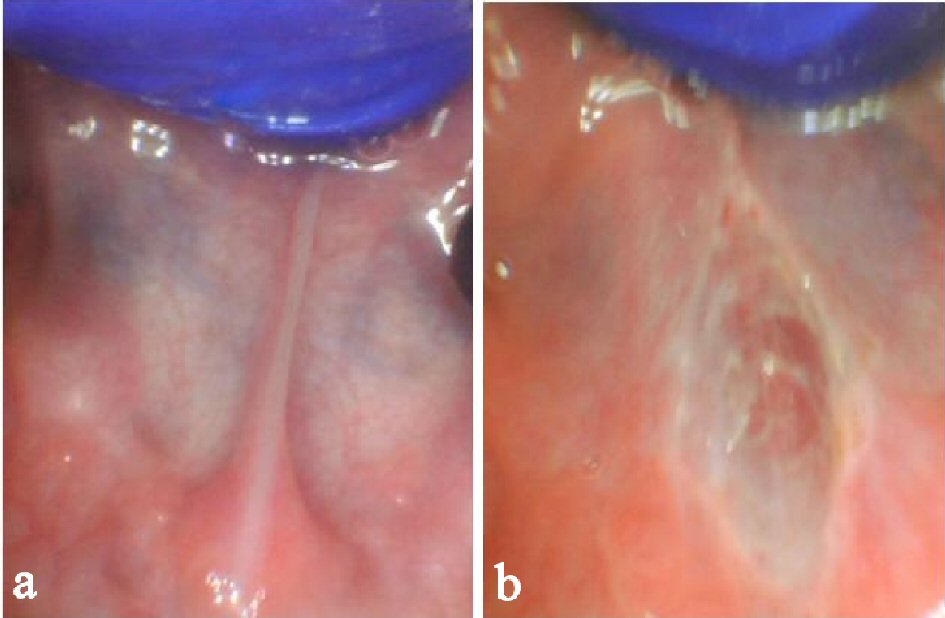
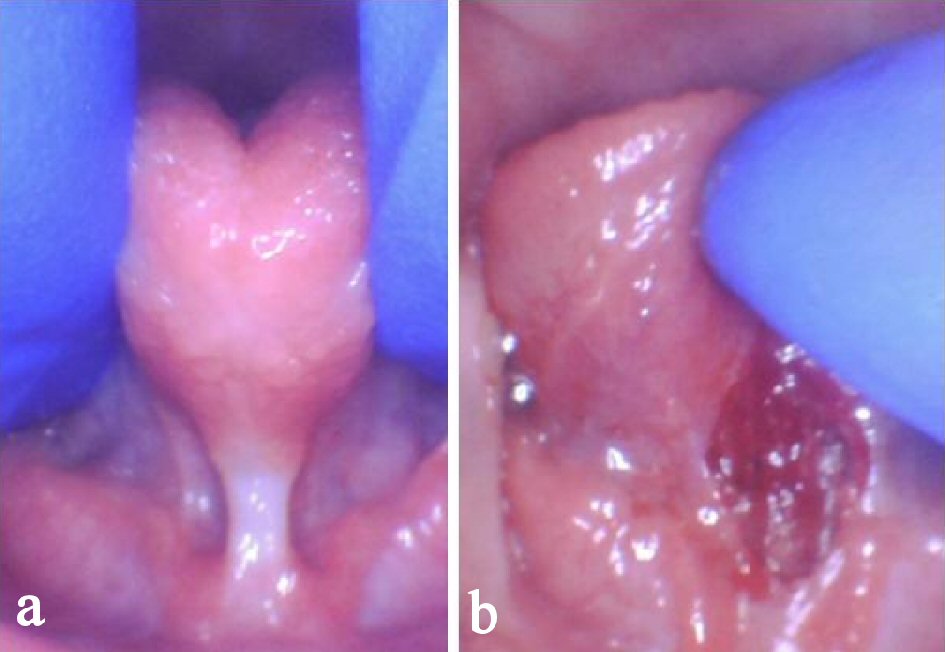
we zijn patiënten tegengekomen die beperkte vooruitgang vertoonden in functionele orale vaardigheden (d.w.z. kauwen, spraakverstaanbaarheid) postfrenotomie uitgevoerd met een scalpel of schaar als gevolg van een gedeeltelijke afgifte. In onze klinische ervaring, frenectomies uitgevoerd door laser consistenter resulteren in een volledige afgifte van het aangebonden orale weefsel als gevolg van verhoogde zichtbaarheid en chirurgische precisie. Sommige patiënten (geen in deze reeks) oorspronkelijk aanwezig met een posterieure tong-band die na een onvolledige frenotomy of ineffectief het uitrekken protocol wordt gecreeerd. Bijvoorbeeld, de zuigeling vertegenwoordigd in Figuur 6a bleef moeilijkheden in het geven van borstvoeding post-frenotomy met behulp van een schaar aan te tonen. Na het loslaten van het achterste aspect van de frenum goed met de CO2-laser, de symptomen verdwenen (Fig. 6b). Onvolledige release procedures kunnen verantwoordelijk zijn voor de inconsistente resultaten gezien van frenotomy/frenectomies in het verleden . Vele patiënten die minimale verbetering in toespraak of het voeden post-frenotomy zagen kunnen een onvolledige versie hebben ontvangen of aan ineffectief gekronkeld Beheer lijden, veroorzakend frenum om opnieuw aan te sluiten.
 Klik voor grote afbeelding |
Figuur 6. Onjuist vrijgegeven tong na schaar frenotomy tonen verminderde tong elevatie en dikke band van vezelig weefsel (a). Onmiddellijk na de release met diamantvormige wond, hemostase en verhoogde verhoging van de tong (b). |
wondbehandeling is een vitale stap in het frenectomie proces, vooral wanneer hechtingen niet worden gebruikt omdat het gebied geneest door secundaire Intentie in plaats van primaire sluiting. Als het juiste gekronkelde Beheer niet wordt uitgevoerd, kan een proces dat als reattachment wordt bekend voorkomen toestaand het gebied om terug samen te helen en mobiliteit te verminderen, waardoor functie wordt beperkt. Een wondbeheerprotocol dat strekt en versterkende oefeningen omvat, zorgt ervoor dat het weefsel vrij blijft van beperkingen als de wond geneest. We hebben de ouders aanbevolen om drie keer per dag gedurende 3 weken actief wondbeheer uit te voeren met zachte maar stevige druk om de tong en de lip op te tillen om de wond gescheiden te houden. Dit stretch zette spanning op de wond om ervoor te zorgen dat het niet weer samengroeide. Visualisatie van de diamant tijdens stretches met een zaklamp werd aangemoedigd om ervoor te zorgen dat de diamantwonde zo veel mogelijk in een langgerekte positie genas. Verder werden myofunctionele tongoefeningen aangemoedigd om de tong in verschillende posities (hoogte, uitsteeksel, laterale verlenging en klikgeluiden) te versterken. Een 1 week follow-up bezoek is een integraal onderdeel van het succes en indien nodig, een dieper stuk kan worden uitgevoerd door de provider als het gebied tekenen van beperking of herbevestiging vertoont. Het opnieuw bevestigen vormt het grootste risico voor het succes van de vrijgaveprocedure.
spraak-en voedingstekorten die het gevolg zijn van de aanwezigheid van aangebonden orale weefsels worden waarschijnlijk niet gecorrigeerd door alleen traditionele logopedie. Inefficiënte structuur zal de vooruitgang beperken en moet worden gecorrigeerd voor de patiënt om het volledige voordeel van spraak en voeding interventie te ontvangen. Frenectomy is een laag risico, in office procedure die kan zorgen voor functionele verbetering van spraak verstaanbaarheid, geluid acquisitie, en het voeden van succes. Zoals blijkt uit de hierboven besproken casestudies, zijn de resultaten variabel en nooit gegarandeerd. Echter, de meeste patiënten die een frenectomie ontvangen tonen enige vooruitgang in de ontwikkeling van de juiste voedingsvaardigheden, verbeterde spraakverstaanbaarheid, of verhoogde spraakgeluid acquisitie. Historisch gezien, articulatie fouten verminderen na tong-tie release .
het bestaan van submucosale/posterieure tongbanden wordt nog steeds besproken onder gezondheidswerkers. Zij worden vaak geà dentificeerd door gemelde of waargenomen symptomen, aangezien zij soms moeilijk zijn om door visuele of fysieke beoordeling te ontdekken. Helaas, veel mensen met een posterior tong-tie gaan jaren voordat de beperking wordt geïdentificeerd. Het is interessant dat individuen die lijden aan vastgebonden orale weefsels consequent aanwezig met schijnbaar ongerelateerde symptomen zoals nekpijn en spanning, slechte slaapkwaliteit, hoofdpijn, en bruxisme. In onze ervaring en anderen, deze symptomen, samen met functionele tekorten in spraak en voeding vaardigheden, vaak verbeteren na een succesvolle release procedure, ongeacht of een anterior of posterior tong-tie aanwezig is.
aangebonden orale weefselbeoordeling en behandeling vereisen een teambenadering waarbij een spraak-taalpatholoog, myofunctioneel therapeut, kinderarts en verlossingsverlener betrokken zijn. Vrijlating van een beperkte frenum biedt een patiënt de mogelijkheid voor voldoende linguale bewegingsbereik, maar evaluatie door een spraak-taal patholoog of orale functiespecialist is vereist om te bepalen of de functie geschikt is voor spraak, voeding en mondgezondheid. Veel patiënten die aanwezig zijn met vastgebonden oraal Weefsel ontwikkelen compenserende strategieën en slechte orale gewoonten die behandeling vereisen om de verbetering van de orale functie te garanderen . Beoordeling en therapie door een spraak-taal patholoog of orale functiespecialist is noodzakelijk om ervoor te zorgen dat de patiënt het volledige voordeel van de releaseprocedure krijgt.
op dit moment ontbreekt literatuur ter ondersteuning van structurele correctie gevolgd door spraak-en/of voedingsinterventie. We zijn van plan om in de nabije toekomst een prospectieve proef te starten om de vooruitgang die we zien met deze methode te kwantificeren. De huidige gegevens ondersteunen een positieve relatie tussen een succesvolle frenectomie en verbetering van spraak-en voedingsvaardigheden, maar voortgezet kwaliteitsonderzoek is gerechtvaardigd om de schijnbare voordelen van releaseprocedures te ondersteunen.
toestemming
schriftelijke geïnformeerde toestemming werd verkregen van de ouders voor al deze procedures.
belangenconflict
de auteurs verklaren geen belangenconflict.
| ▴Top |
- Berry J, Griffiths M, Westcott C. A double-blind, randomized, controlled trial of tongue-tie division and its immediate effect on breastfeeding. Breastfeed Med. 2012;7(3):189-193.
doi pubmed - Buryk M, Bloom D, Shope T. Efficacy of neonatal release of ankyloglossia: a randomized trial. Pediatrics. 2011;128(2):280-288.doi pubmed
- Emond a, Ingram J, Johnson D, Blair P, Whitelaw A, Copeland M, Sutcliffe A. Arch Dis Child Foetal Neonatal Ed. 2014; 99 (3): F189-195.doi pubmed
- Ghaheri BA, Cole M, Fausel SC, Chuop M, Mace JC. Borstvoeding verbetering na tong-tie en lip-tie release: een prospectieve cohort studie. Laryngoscoop. 2017;127(5):1217-1223.
doi pubmed - Kotlow LA. Orale diagnose van abnormale frenum gehechtheden bij pasgeborenen en zuigelingen: evaluatie en behandeling van de maxillaire en linguale frenum met behulp van het Erbium: yag laser. J Pediatrische Dent Care. 2004;10:11-14.
- Siegel SA. Aerophagia induceerde reflux bij zuigelingen die borstvoeding gaven met ankyloglossie en verkorte maxillaire labiale frenula (tong en Lip Tie). Internationale Journal of Clinical Pediatrics. 2016;5:6-8.
doi - Kotlow L. diagnose en behandeling van ankyloglossie en gebonden maxillaire fraenum bij zuigelingen met behulp van Er:YAG en 1064 diodelasers. Eur Arch Paediatr Dent. 2011;12(2):106-112.
doi pubmed - Crenshaw JT. Gezonde geboortepraktijk # 6: houd moeder en baby bij elkaar-het is het beste voor moeder, baby en borstvoeding. J Perinat Education. 2014;23(4):211-217.
doi pubmed - Coryllos E, Genna CW, Salloum AC, et al. Aangeboren tong-tie en de impact ervan op borstvoeding. Borstvoeding: het beste voor moeder en Baby. American Academy of Pediatrics; 2004; 1-6.
- Chu MW, Bloom DC. Posterior ankyloglossia: een case report. Int J Pediatr Otorhinolaryngol. 2009;73(6):881-883.
doi pubmed - Kotlow LA. Ankyloglossia (tong-tie): een diagnose en behandeling dilemma. Quintessence Int. 1999;30(4):259-262.
pubmed - Kotlow LA. Diagnosticeren en begrijpen van de maxillaire lip-tie (superieure labiale, de maxillaire labiale frenum) als het gaat om borstvoeding. J Hum Lact. 2013;29(4):458-464.doi pubmed
- Yoon a, Zaghi S, Weitzman R, Ha S, Law CS, Guilleminault C, Liu SYC. Naar een functionele definitie van ankyloglossia: valideren van de huidige grading schalen voor lingual frenulum lengte en tong mobiliteit bij 1052 proefpersonen. Slaap Adem. 2017;21(3):767-775.doi pubmed
- Haytac MC, Ozcelik O. Evaluation of patient perceptions after frenectomy operations: a comparison of carbon dioxide laser and scalpel techniques. J Parodontol. 2006;77(11):1815-1819.doi pubmed
- Kupietzky A, Botzer E. Ankyloglossia in the infant and young child: clinical suggestions for diagnosis and management. Kinderarts Dent. 2005;27(1):40-46.
pubmed - Reddy SV. Effect van algemene verdoving op de ontwikkelende hersenen. J Anesthesiol Clin Pharmacol. 2012;28(1):6-10.doi pubmed
- Mellon RD, Simone AF, Rappaport BA. Gebruik van verdovingsmiddelen bij pasgeborenen en jonge kinderen. Anesth Analg. 2007;104(3):509-520.
doi pubmed - Kato T, Kusakari H, Hoshino E. Bactericidal efficacy of carbon dioxide laser against bacteria-contaminated titanium implant and subsequent cellular adhesion to bestraald area. Lasers Surg Med. 1998;23(5):299-309.
doi - Fernando C. Tongue tie – from confusion to clarity: a guide to the diagnosis and treatment of ankyloglossia. Tandem Publicaties. 1998.
- Messner AH, Lalakea ML. Het effect van ankyloglossie op spraak bij kinderen. Otolaryngol Head Neck Sur. 2002; 127(6): 539-545.
doi pubmed - Lalakea ML, Messner AH. Ankyloglossia: het adolescente en volwassen perspectief. Otolaryngol Head Neck Sur. 2003; 128(5): 746-752.
doi - Ito Y, Shimizu T, Nakamura T, Takatama C. Effectiviteit van tong-tie division voor spraakstoornis bij kinderen. Pediatr Int. 2015;57(2):222-226.
doi pubmed
Dit artikel wordt gedistribueerd onder de voorwaarden van de Creative Commons Attribution Non-Commercial 4.0 International licentie, die onbeperkte niet-commerciële gebruik, verspreiding en reproductie op elk medium toestaat, mits het originele werk correct wordt geciteerd.International Journal of Clinical Pediatrics wordt uitgegeven door Elmer Press Inc.