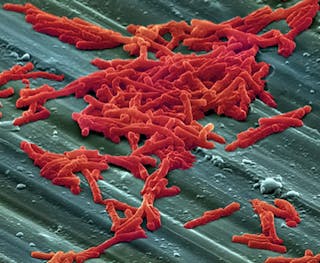
mersul la spital vă poate salva viața, dar nu este lipsit de riscuri. Pacienții pot fi expuși la infecții periculoase în timpul tratamentului. În Statele Unite, infecțiile asociate asistenței medicale sunt a cincea cauză principală de deces în rândul pacienților spitalizați, reprezentând aproape 100.000 de decese în SUA în fiecare an. Clostridium difficile este cea mai comună bacterie care contribuie la infecțiile asociate asistenței medicale. Poate coloniza intestinul și poate duce la o boală intestinală numită infecție cu Clostridium difficile (CDI). Ratele de infecție cu CDI cresc, iar creșterea este legată de utilizarea excesivă a antibioticelor utilizate în mod obișnuit.
CDI provoacă diaree ușoară sau simptome mai grave, cum ar fi dureri abdominale și febră. În cele mai severe forme, CDI poate duce la inflamații severe ale intestinelor sau chiar la moarte. Aproximativ 9% dintre pacienții spitalizați cu CDI mor, comparativ cu 2% pentru toți ceilalți pacienți internați. Pacienții cu CDI sunt adesea spitalizați cel puțin o săptămână, rezultând un cost mediu pe spitalizare de 24.400 USD.
echipa noastră a analizat 2,2 milioane de evacuări de spital pentru adulți pentru CDI din 2001 până în 2010, preluate din sondajele naționale de externare a Spitalului din SUA.
am constatat că incidența CDI aproape s-a dublat în spitalele din SUA între 2001 și 2008, dar a scăzut între 2008 și 2010. Incidența CDI a crescut de la 4,5 pacienți externați în urma unui episod de CDI la 1000 de evacuări totale la adulți în 2001 la 8,6 în 2008, înainte de a scădea ușor la 8,2 în 2010. Decesele au crescut ușor, de la 6,6% în 2001 la 7,2% în 2010. Pe parcursul studiului, durata mediană a spitalizării a fost de opt zile.
antibioticele de vină
alte infecții asociate asistenței medicale, cum ar fi infecțiile asociate cateterului și infecțiile la locul chirurgical, sunt asociate cu utilizarea dispozitivelor medicale și a procedurilor chirurgicale. Spălarea mâinilor și dezinfectarea dispozitivelor sunt principalele mijloace de prevenire a acestor infecții. în schimb, utilizarea antibioticelor este principalul factor de risc pentru dezvoltarea CDI. Acest lucru se datorează faptului că antibioticele perturbă bacteriile gastrointestinale normale, permițând C. difficile să crească rapid.
fiecare clasă de antibiotice a fost asociată cu dezvoltarea CDI, dar cu diferite grade de risc. Unele dintre antibioticele cu cel mai mare risc de CDI sunt fluorochinolonele și cefalosporinele, care sunt adesea utilizate pentru a trata infecțiile bacteriene comune, cum ar fi pneumonia și infecțiile tractului urinar.
prescrierea excesivă și inadecvată a antibioticelor a contribuit probabil la creșterea CDI în ultimii ani. Centrele Americane pentru Controlul și Prevenirea Bolilor au estimat că până la 50% din toate antibioticele prescrise sunt inutile. într-un alt studiu am constatat că utilizarea antibioticelor cu spectru larg s-a dublat în SUA între 2000 și 2010, ceea ce este în concordanță cu creșterea CDI pe care am găsit-o în studiul nostru.
important, acest studiu a constatat, de asemenea, că toată utilizarea antibioticelor a crescut la pacienții vârstnici. Acești pacienți au un risc mai mare de CDI, deoarece au un sistem imunitar mai slab, condiții de sănătate co-apărute și petrec mai mult timp în sistemul de sănătate. Appropriate use of antibiotics is especially important for elderly patients.
Treatment and prevention
Since C. difficile is a bacteria, antibiotics are also used to treat CDI. Antibioticele utilizate ca tratament principal pentru CDI de zeci de ani au fost asociate cu rate ridicate de recurență. Acest lucru se datorează faptului că antibioticele, în timp ce ucid C. difficile, ucid și alte bacterii bune din intestin, permițând C. difficile să crească și să provoace din nou infecții.
tratamentele emergente pentru CDI, cum ar fi transplantul fecal, ar putea depăși limitările terapiilor tradiționale cu antibiotice. Un transplant fecal implică prelevarea unui eșantion de fecale de la un donator sănătos și introducerea acestuia în intestinul pacientului, de obicei printr-o clismă sau un tub care trece prin nas până la intestin. mai recent, oamenii de știință și clinicienii au reușit să plaseze fecalele donatorului într-o capsulă pentru a ușura administrarea. Acest proces ajută la restabilirea bacteriilor normale bune din intestin, limitând în același timp supraaglomerarea C. difficile. Studiile au descoperit că transplanturile fecale sunt sigure și eficiente pentru tratarea CDI recurentă, dar sunt necesare studii mai mari înainte de a deveni mai utilizate pe scară largă în practica clinică.
programele de administrare antimicrobiană joacă un rol critic în reducerea CDI. Aceste programe sunt concepute pentru a îmbunătăți utilizarea adecvată a antimicrobienelor prin selectarea regimului optim de medicamente, a dozei, a duratei terapiei și a căii de administrare. Scopul lor este de a obține rezultate clinice optime pentru pacienți, limitând în același timp utilizarea excesivă a antimicrobienelor și reducând costurile de îngrijire a sănătății.
numeroase rapoarte au arătat o reducere a incidenței CDI în urma implementării programelor de administrare antimicrobiană sau a politicilor specifice de restricție antimicrobiană. CDC estimează că reducerea utilizării antibioticelor cu spectru larg cu 30% ar putea reduce CDI cu 26%. În 2014, CDC a recomandat ca toate spitalele de îngrijire acută să implementeze programe de administrare antimicrobiană.