introducere
izolarea electrică a venelor pulmonare (PV) este piatra de temelie a strategiilor de ablație a cateterului atât pentru fibrilația atrială paroxistică, cât și pentru cea persistentă (AF). Modalitățile de energie disponibile în prezent, cum ar fi radiofrecvența, crioterapia și izolarea fotovoltaică pe bază de laser (PVI) sunt limitate de ratele de reconectare fotovoltaică pe termen lung, care, în cel mai bun caz, variază de la 22% la 38%,1,2, cu alte studii care raportează rate de până la 62,5%.3 încălzirea țesuturilor (radiofrecvență) sau înghețarea (crioterapia), cele două abordări cele mai frecvent utilizate, ablați țesutul într-o manieră nediscriminatorie, fără a distinge planurile țesuturilor. În consecință, aceste surse de energie sunt asociate cu daune colaterale, cum ar fi nervul frenic și leziunile esofagiene, inclusiv temuta fistulă atrial-esofagiană. În plus, ablația cateterului poate fi asociată cu alte complicații, cum ar fi stenoza PV, PoP-urile cu abur și riscul de accidente vasculare cerebrale embolice.4,5 aceste limitări de siguranță sunt, din păcate, agravate de lipsa transmuralității consecvente a leziunii, un mecanism cunoscut pentru recurența AF.6 astfel, a existat o nevoie stringentă de o strategie ablativă care să fie nu numai foarte eficace, ci și extrem de sigură.ablația câmpului pulsat (PFA) este o modalitate de energie nontermală care a fost utilizată atât pentru electrotransfer genetic, cât și pentru ablația tumorii de organe solide de mai mulți ani.7,8 mai recent, anchetatorii au demonstrat un profil unic de siguranță și o eficacitate ablativă legată de capacitatea sa de a viza selectiv cardiomiocitele în timp ce economisesc țesutul colateral. Acest lucru a propulsat PFA în centrul atenției ca o nouă sursă de energie pentru ablația cardiacă.
fundamentele PFA
PFA se bazează în linii mari pe conceptul de ablație de curent continuu care a fost utilizat pe scurt în anii 1980 înainte de disponibilitatea energiei de radiofrecvență.4 în mod specific, PFA implică aplicarea rapidă (sub-secundă) a impulsurilor electrice intermitente de înaltă intensitate pentru a crea un câmp electric peste stratul lipidic al membranei celulare pentru a crea pori la scară nanometrică (electroporație) în membrana celulară (Figura 1). Termenul electroporație reversibilă se referă la formarea nepermanentă a porilor atunci când se aplică un câmp electric de intensitate mică care nu depășește pragul țesutului țintă. Pe de altă parte, electroporarea ireversibilă se referă la crearea de pori permanenți atunci când câmpul electric depășește pragul țesutului țintă. Acești pori permanenți duc la scurgerea conținutului celular, culminând cu moartea celulelor (Figura 2). Poate cea mai valoroasă caracteristică a PFA cardiacă este selectivitatea miocardică, ca urmare a cardiomiocitelor care au cele mai mici valori ale pragului câmpului electric (400 V/cm) din toate tipurile de țesut.4,5
Figura 1
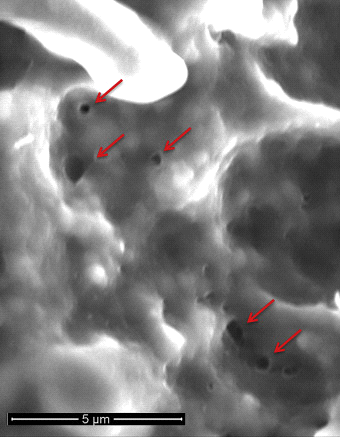
Figura 1

imagine microscopie electronică de scanare a membranei celulare a ficatului de porcine care prezintă pori nanozizați (săgeți) după electroporare. Retipărit cu permisiunea lui Jourabchi și colab.23
Figura 2
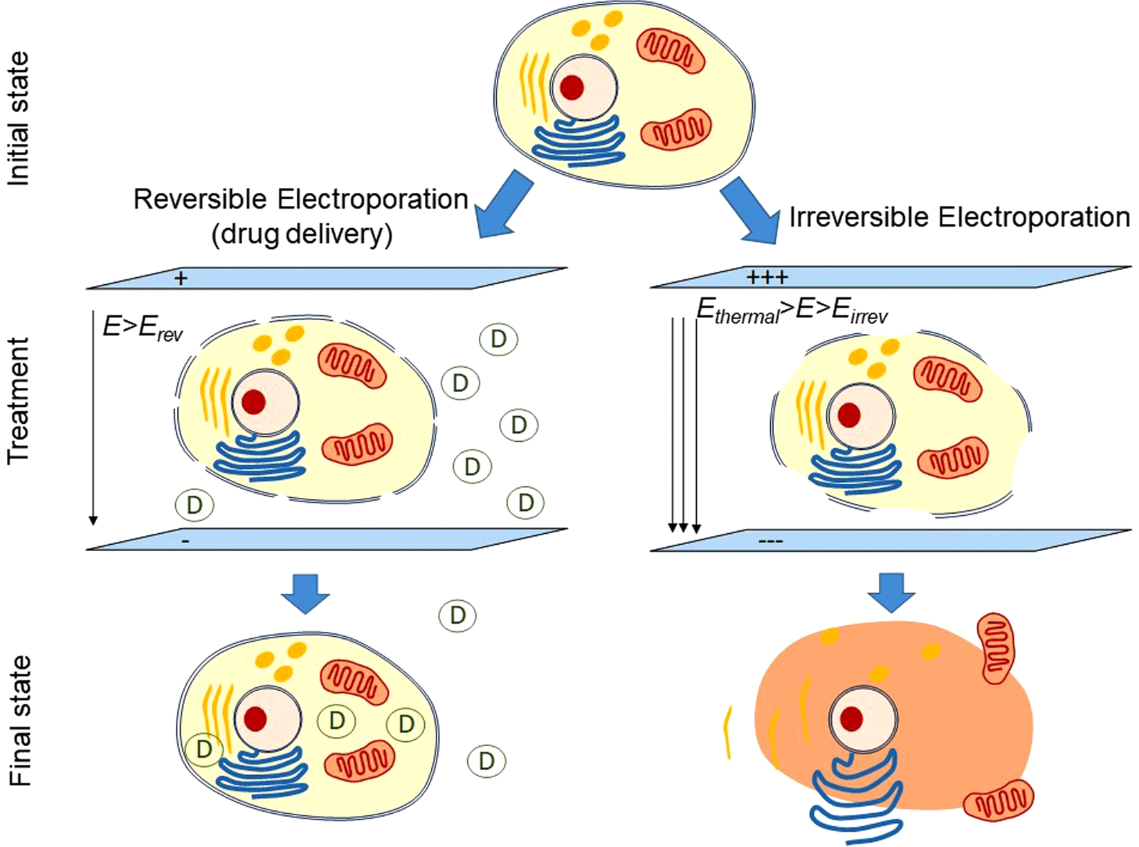
Figura 2

Tehnologia PFA
PFA este un termen cuprinzător care se referă la un spectru de caracteristici de proiectare a pulsului și a cateterului. Aceste caracteristici sunt strâns legate de profilul de eficacitate și siguranță al PFA. O caracteristică a PFA care are implicații semnificative ale fluxului de lucru clinic este proiectarea formei de undă. Formele de undă monofazice determină de obicei o activare musculară semnificativă, mandatând utilizarea anesteziei generale și a paraliziei neuromusculare. În schimb, formele de undă PFA bifazice au demonstrat o implicare limitată a mușchilor scheletici, permițându-i să fie utilizat clinic fără a fi nevoie de paralitici.9
Date preclinice
Date preclinice de fezabilitate experimentală privind PFA ca terapie ablativă pentru țesutul miocardic s-au acumulat în ultimul deceniu.4,10-14 leziunile PFA din țesutul cardiac sunt caracteristice omogene și păstrează matricea extracelulară în cadrul schelei tisulare.4 Acest lucru contrastează cu leziunile nediscriminatorii și perturbatoare create cu surse de energie termică. În ceea ce privește PFA și țesutul atrial, anchetatorii au demonstrat manșonul miocardic complet ablat cu 200 de aplicații monofazice Joule în PV ostia porcină fără cicatrizare sau proliferare semnificativă a intimei și laminei elastice.11 important, în ciuda creării leziunilor în cadrul PV în sine,diametrele PV nu au fost afectate,10, 11 atestând mecanismul ablativ unic non-stenotic al PFAs. În țesutul ventricular, s-a demonstrat că PFA creează leziuni mari, economisind vasculatura și nervii din interiorul și adiacent leziunii.15 în plus, s-a demonstrat că PFA economisește straturile mucoasei esofagiene și sub-mucoase, în ciuda aplicării deliberate a PFA pe esofag.16,17 PFA s-a dovedit, de asemenea, că nu rănește nervul frenic, în ciuda multiplelor aplicații de-a lungul cursului său.18 aceste descoperiri importante sugerează că PFA are un profil unic de siguranță care îl face extrem de atractiv pentru ablația țesutului atrial. Evaluările preclinice menționate mai sus au fost efectuate cu o formă de undă PFA monofazică. Date preclinice mai recente Cu forme de undă PFA bifazice mai noi s-au dovedit încurajator că creează leziuni atriale contigue, omogene, transmurale și pentru a atinge obiective relevante, cum ar fi izolarea fotovoltaică durabilă.19 important, fiecare formă de undă PFA ar trebui considerată o entitate unică și necesită o evaluare preclinică detaliată a siguranței și eficacității.
date clinice
Reddy și colab. au fost primii care au descris experiența clinică acută inițială atât cu PFA endocardică, cât și epicardică. Ei au efectuat un studiu prospectiv deschis, nonrandomizat al PFA la pacienții cu AF.5 în acest studiu, un cateter PFA multisplină (FARAWAVE ) personalizat a fost utilizat pentru a furniza leziuni endocardice la antra PV la 15 pacienți. Acest cateter PFA endocardic are 5 spline, fiecare conținând 4 electrozi și poate presupune fie o configurație de flori, fie un coș. Acest design permite acoperirea circumferențială PV ostial și antral (Figura 3). În plus, un cateter liniar PFA a fost utilizat pentru a obține PVI combinat și izolarea atriului stâng posterior (set de leziuni cutie) la 7 pacienți suplimentari în timpul intervenției chirurgicale cardiace concomitente. Formele de undă monofazice de tensiune pulsată au fost livrate în mod bipolar în acest studiu; prin urmare, toate procedurile au fost efectuate sub anestezie generală. PVI endocardic a avut un succes acut la toți cei 15 pacienți (100%) cu 3,26 0,5 leziuni/PV și timpi de livrare a energiei <60 de secunde pe pacient. Leziunile cutiei au reușit să izoleze peretele posterior la 6 din 7 pacienți (86%). Profilul acut de siguranță a fost excelent, fără complicații procedurale.
Figura 3
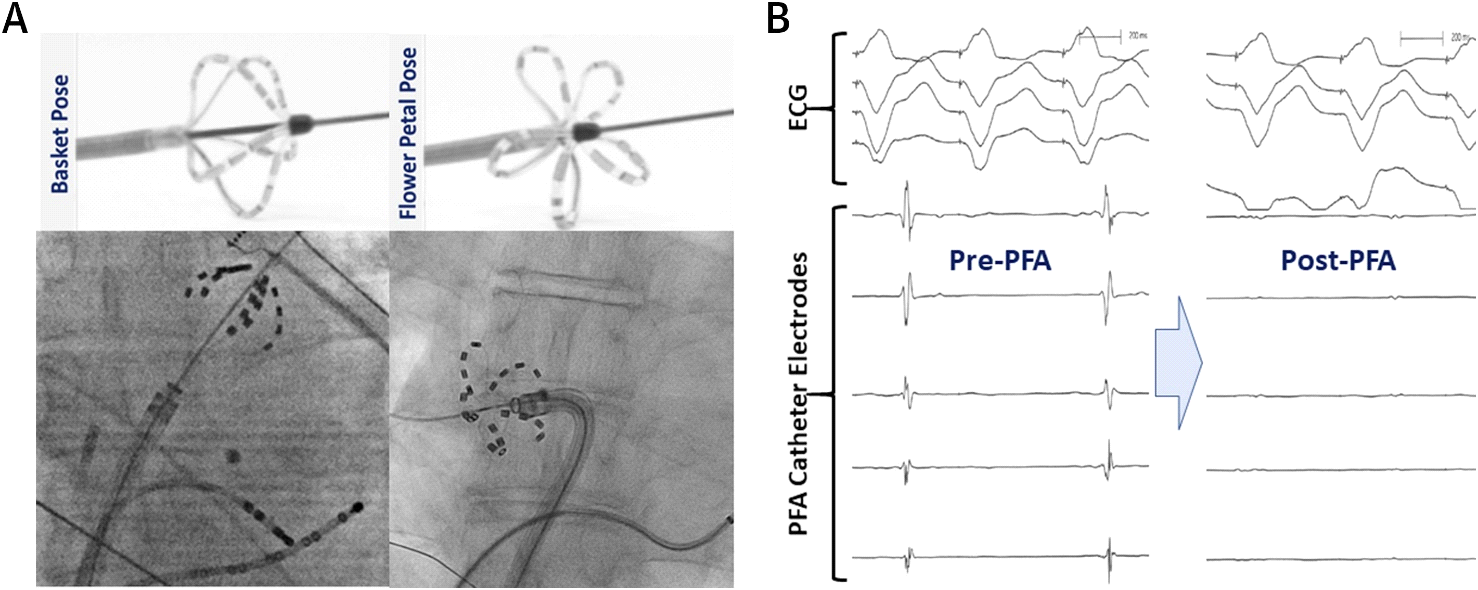
Figura 3

ulterior, același grup a publicat recent datele combinate din două studii clinice non-randomizate ale PFA pe bază de cateter la pacienții cu AF paroxistică.20 împreună, aceste studii au înrolat 81 de pacienți cu Af paroxistică simptomatică rezistentă la medicamente antiaritmice, cu fracții de ejecție a ventriculului stâng >40% și cu dimensiune anteroposterioară a atriului stâng <5,5 cm. Impulsurile PFA au fost sincronizate cu Imediat după debutul QRS. Formele de undă PFA bipolare brevetate au fost livrate fie într-o manieră monofazică (900-1000 V pe aplicație; cazuri inițiale), fie bifazice (1800-2000 v pe aplicație; majoritatea cazurilor) folosind cateterul PFA endocardic (FARAWAVE). PVI acut a fost atins la 100% dintre pacienți. Datorită naturii milisecunde a impulsurilor, timpul necesar pentru a furniza energie nu a fost mai mare de 3 min/pacient cu timpi de procedură piele-pe-piele de 92,2 XCT 27,4 min. Durabilitatea PVI de trei luni a crescut progresiv de la 18% cu forma de undă monofazică inițială la 100% cu formele de undă bipolare mai optimizate din ultima cohortă din acest studiu. Libertatea estimată de aritmie la 12 luni în acest studiu a fost de 87 de 5,6%.
Din perspectiva siguranței, a fost raportată o singură tamponadă pericardică legată de procedură, dar nu au fost raportate alte evenimente adverse în perioada mediană de urmărire de 120 de zile. Endoscopia a fost efectuată la 29 de pacienți la o medie de 3,4 zile după ablație și nu a evidențiat nici o dovadă a leziunilor esofagiene. În plus, 8 pacienți au suferit imagistică prin rezonanță magnetică cardiovasculară îmbunătățită prin contrast post-procedură, unde nu s-a observat nicio îmbunătățire esofagiană, în ciuda îmbunătățirii peretelui atrial stâng imediat adiacent. Acest lucru susține în continuare lipsa leziunilor esofagiene cu PFA. Această sursă de energie generează rezolvarea rapidă a bulelor de micro-gaz imediat după o livrare de impulsuri.21 în această experiență clinică nu a fost observată posibilitatea teoretică ca aceste bule de gaz să obstrucționeze fluxul sanguin capilar provocând ischemie de organ și microembolie cerebrală.
Loh și colab. de asemenea, a investigat fezabilitatea și siguranța electroporării pentru PVI într-o serie mai mică de 10 pacienți cu AF paroxistică sau persistentă folosind un cateter de ablație circulară 14-polară personalizată. PVI acut a fost obținut în siguranță la 100% (40 PV) pacienți cu minimum 2 aplicații fără arc 6 ms, 200 Joule pe PV utilizând o formă de undă monofazică monopolară.22 rezultatele privind siguranța și durabilitatea PVI din această serie nu au fost încă raportate.
pe scurt, PFA este capabil să izoleze rapid PV cu un profil de siguranță excelent pe termen scurt și durabilitate pe termen lung. Deși acest lucru este foarte promițător, sunt necesare studii mai mari, cu o urmărire mai lungă.
concluzie
PFA este o strategie ablativă non-termică extrem de promițătoare și nouă, care are capacitatea de a depăși anumite limitări ale tehnologiilor contemporane de ablație AF. Timpii scurți de procedură, lipsa prejudiciului colateral și durabilitatea îmbunătățită pe termen lung a PVI disting această sursă de energie de altele. Cateterul de ablație și designul pulsului au implicații atât de siguranță, cât și de eficacitate. Acest lucru trebuie să fie păstrate în minte ca noi tehnologii PFA face drumul lor în domeniul clinic.
- Hussein A, Das M, Riva S, și colab. Utilizarea ablației ghidate de indicele de ablație are ca rezultat rate ridicate de izolare durabilă a venelor pulmonare și libertate de aritmie la pacienții cu fibrilație atrială persistentă. Circ Arrhythm Electrofiziol 2018; 11: e006576.
- de Pooter J, Strisciuglio T, El Haddad M, și colab. Reconectarea venei pulmonare nu mai apare la majoritatea pacienților după o singură procedură de izolare a venei pulmonare. JACC Clin Electrofiziol 2019; 5: 295-305.
- Das M, Wynn GJ, Saeed Y, și colab. Re-izolarea venei pulmonare ca strategie de rutină, indiferent de simptome: studiul controlat randomizat sub presiune. JACC Clin Electrofiziol 2017; 3: 602-11.
- Wittkampf FHM, van Es R, Neven K. electroporarea și relevanța acesteia pentru ablația cateterului Cardiac. JACC Clin Electrofiziol 2018; 4:977-86.
- Reddy VY, Koruth J, Jais P, și colab. Ablația fibrilației atriale cu câmpuri electrice pulsate: o modalitate ultra-rapidă, selectivă a țesutului pentru ablația cardiacă. JACC Clin Electrofiziol 2018; 4:987-95.
- Darrat Y, Morales G, Di BL, Natale a, Elayi CS. Cum Se Realizează Izolarea Antrală A Venelor Pulmonare Durabile? J Atr Fibrilație 2014; 6: 1039.
- Paiella S, Butturini G, Frigerio I, și colab. Siguranța și fezabilitatea electroporării ireversibile (IRE) la pacienții cu cancer pancreatic avansat local: rezultatele unui studiu prospectiv. Dig Surg 2015; 32:90-7.
- Heller R, Heller LC. Gene electrotransfer studii clinice. Adv Genet 2015; 89: 235-62.
- Jais P, Takigawa M, Sacher F, și colab. Compararea ablației câmpului pulsat bifazic și monofazic într-un model Animal. J Cardiovasc Electrofiziol 2019; 1-28 (abtr).
- Witt CM, Sugrue A, Padmanabhan D și colab. Ablația Venei Intrapulmonare Fără Stenoză: O Nouă Abordare De Electroporare Cu Curent Continuu Bazată Pe Balon. J Am inima Assoc 2018; 7:e009575.
- van Driel VJ, Neven KG, van Wessel H, și colab. Stenoza venei pulmonare după ablația cateterului: electroporație versus radiofrecvență. Circ Arrhythm Electrofiziol 2014; 7: 734-8.
- Takigawa M, Vlachos K, Viswanathan R, și colab. Rezultatele Acute ale izolării venei cave superioare și a venei pulmonare utilizând ablația câmpului electric pulsat într-un model de porcine. Ritmul cardiac 2018; 15: S178-179 (abtr).
- Stewart MT, Haines DE, Verma a, și colab. Ablația pulsată intracardiacă: dovada fezabilității într-un model porcin cronic. Ritmul Cardiac 2019; 16: 754-64.
- Neven K, van Driel V, van Wessel H, van Es R, Doevendans PA, Wittkampf F. dimensiunea leziunii miocardice după ablația cateterului de electroporație epicardică după puncția subxifoidă. Circ Arrhythm Electrofiziol 2014; 7: 728-33.
- Kuroki K, Koruth JS, Pare M, și colab. Raportul inițial al constatărilor patologice ale ablației câmpului pulsatoriu Endocardic la suine. Inima Rhyhtm 2019; 16: S583.
- Neven K, van Es R, van Driel V, și colab. Efectele Acute și pe termen lung ale ablației electroporării cu putere maximă direct asupra esofagului porcin. Circ Arrhythm Electrofiziol 2017; 10: e004672.
- McElderry H, Walcott G, Viswanathan R, Long G, Sauter E, Mickelsen S. siguranța ablației câmpului electric pulsat în aplicare directă la esofagul porcin. J Cardiovasc Electrofiziol 2018; 29:657-78 (abtr).
- van Driel VJ, Neven K, van Wessel H, Vink A, Doevendans PA, Wittkampf FH. Vulnerabilitate scăzută a nervului frenic drept la ablația electroporării. Ritmul Cardiac 2015; 12: 1838-44.
- Kuroki K, Koruth J, Iwasawa J, și colab. Izolarea venei pulmonare cu ablația câmpului pulsat bifazic: o comparație preclinică cu ablația prin radiofrecvență irigată. J Cardiovasc Electrofiziol 2019; 1-28 (abtr).
- Reddy VY, Neuzil P, Koruth JS și colab. Ablația câmpului pulsat pentru izolarea venei pulmonare în fibrilația atrială. J Am Coll Cardiol 2019; 74: 315-26.
- van Es R, Groen MHA, Stehouwer M, Doevendans PA, Wittkampf FHM, Neven K. analiza in vitro a originii și caracteristicilor microemboliilor gazoase în timpul ablației electroporării cateterului. J Cardiovasc Electrofiziol 2019; 30: 2071-9.
- Loh P, van Es R, Groen MHA și colab. Izolarea venelor pulmonare prin electroporare ireversibilă: prima experiență umană. Ritmul Cardiac 2019; 16:S579.
- Jourabchi N, Beroukhim K, Tafti BA, Kee ST, Lee EE. Electroporarea ireversibilă (NanoKnife) în tratamentul cancerului. Intervenția Gastrointestinală 2014; 3: 8-18.
- l. Modificări histopatologice și ultrastructurale după electroporarea ficatului de porc folosind electrozi cu plăci paralele și Generator de înaltă performanță. Sci Rep 2019; 9:2647.
subiecte clinice: Aritmii și EP clinice, chirurgie cardiacă, dislipidemie, angiografie și intervenție cardiovasculară invazivă, imagistică neinvazivă, boală pericardică, știință de bază a EP, aritmii SCD/ventriculare, fibrilație atrială/aritmii supraventriculare, chirurgie cardiacă și aritmii, Metabolism lipidic, Intervenții și imagistică, imagistică prin rezonanță magnetică
cuvinte cheie: Atrial Fibrillation, Cardiac Tamponade, Feasibility Studies, Follow-Up Studies, Stroke Volume, Catheter Ablation, Anti-Arrhythmia Agents, Endoscopy, Electroporation, Magnetic Resonance Imaging, Cohort Studies, Phrenic Nerve, Myocytes, Cardiac, Pulmonary Veins, Cicatrix, Microscopy, Electron, Scanning, Feasibility Studies, Prospective Studies, Tissue Scaffolds, Catheter Ablation, Constriction, Pathologic, Heart Atria, Heart Rate, Esophageal Fistula, Cryotherapy, Cardiac Surgical Procedures, Endocardium, Electroporation, Cell Membrane, Electrodes, Extracellular Matrix, Cell Death, Muscle, Scheletice, hepatice, anestezie, generale, proliferarea celulelor, accident vascular cerebral, lipide membranare, neoplasme
< înapoi la listări