editores originais-Kim McMillin from Bellarmine University’s Pathophysiology of Complex Patient Problems project.
Levar Editores – Kim McMillin, Elaine Lonnemann, Evan Thomas, Wendy, Kim Walker e Jackson
- Definição/Descrição
- Prevalence
- Características/Apresentação Clínica
- AGUDA Sinais & Sintomas
- Co-morbidades Associadas
- Medicamentos
- Diagnóstico de Ensaios/Testes de Laboratório/Laboratório de Valores
- Etiologia/Causas
- envolvimento Sistémico
- a Gestão Médica (atual melhores provas)
- Gestão da terapêutica física
- Caso Relatórios/ Estudos de Caso
- Resources
Definição/Descrição
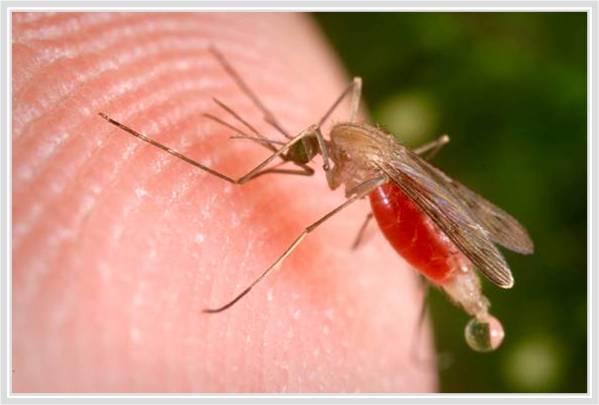
a filariose Linfática é uma doença associada a infecção parasitária de um dos três diferentes nematóides: Wuchereria bancrofti, Brugia malayi, ou Brugia timori. Os vermes microscópicos entram no corpo humano através da transmissão de mosquitos-em crianças e adultos-e podem viver até 5-7 Anos no sistema linfático. Embora a maioria das pessoas que estão infectadas são assintomáticas, uma pequena porcentagem de pessoas irão desenvolver linfedema extremo e infecções secundárias múltiplas como resultado de anos de exposição aos parasitas.
 |
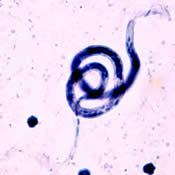 |
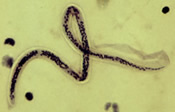
| Wuchereria bancrofti CDC | Brugia malayi CDC |
Prevalence
It is estimated that more than 120 million people in 80 countries worldwide are currently infected with one of the three nematodes. Mais de 90% desses 120 milhões de pessoas estão infectadas com a Wuchereria bancrofti filaria, e a maioria dos restantes ~10% estão infectados com a Brugia malayi filaria. Relatórios também sugerem que mais de 40 milhões de pessoas são significativamente dibilatadas e desfiguradas pela doença.
Total Global de Eliminação de tratamentos:
| Região | # de Países Tratados | # Total de Tratamentos (milhões) | Total de Tratamentos para Crianças (milhões) |
| África | 17 | 51 | 12.8 |
| Américas | 4 | 2.7 | 0.8 |
| Eastern Med | 2 | 0.5 | 0.1 |
| Mekong Plus | 5 | 15.9 | 4.9 |
| Pacific | 14 | 0.3 | 0.09 |
| Southeast Asia | 9 | 0.4 | 44.6 |
| Total | 51 | 496.2 | 63.5 |
(Graph courtesy of: http://www.filariasis.org/press_centre/FAQs.htm
Características/Apresentação Clínica
A maioria das pessoas que se tornam infectados com filariose não mostrar evidente, de sinais ou sintomas clínicos, embora eles vão enfrentar irregularidades em suas drenagem linfática. Estima-se que apenas um terço dos infectados por qualquer um dos nemátodos filariais apresentam características clínicas óbvias da condição. Especialistas têm atribuído a gravidade dos sintomas como sendo positivamente correlacionados com o tempo prolongado de exposição e acumulação de vermes.
AGUDA Sinais & Sintomas
- Adenolymphangitis
- Filarial febre
- de eosinofilia pulmonar Tropical
Aguda adenolymphangitis: Características incluem doloroso linfadenopatia e retrógrado no lymphangitis que na maioria das vezes afetam inguinal nós, genitália e membros inferiores levando ao extremo o edema, a elefantíase, e, às vezes, ruptura da pele e infecções secundárias. Erupções podem durar 4-7 dias e ocorrem até 4 vezes por ano, dependendo da gravidade do linfedema. febre Filarial: Muitas vezes uma febre aguda que ocorre independentemente de quaisquer outros sinais de linfadenopatia. A febre Filarial é por vezes mal diagnosticada como uma manifestação de malária e outras doenças tropicais devido à falta de sintomas associados.
eosinofilia pulmonar Tropical: mais frequentemente observada em machos jovens e é causada por microfilariae presa nos pulmões. O sistema imunológico exibe uma “hiperreactividade” respiratória ao problema, causando zumbidos noturnos excessivos.
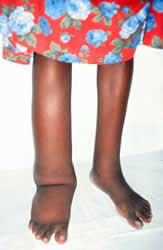
sinais crónicos & sintomas: linfedema linfedema patologia Renal infecções secundárias linfedema linfedema frequentemente envolve vasos nos gânglios linfáticos inguinal e axilar, afectando todas as quatro extremidades. Linfedema em estágio inicial é geralmente caracterizado por edema de picadas, mas os estágios mais crônicos exibem edema não-picado com endurecimento dos tecidos circundantes, eventualmente levando a hiperpigmentação e hiperqueratose. Manifestações crônicas também podem envolver os seios e genitais masculinos. Os hidrocelos (inchaço do escroto) podem ter mais de 30cm de diâmetro, mas são geralmente indolor a menos que a infecção bacteriana esteja presente. patologia Renal: quando o sistema renal linfático é obstruído, o fluido linfático pode ser passado para a pélvis renal. A chilúria, ou fluido linfático na urina, provoca um aspecto leitoso na urina excretada. Hematúria e proteinúria podem também estar presentes e podem eventualmente causar deficiências nutricionais e anemia.infecções secundárias: Bacterial and fungal infections become problematic in lymphatic filariasis due to edema-causing skin folds and skin tears.

Co-morbidades Associadas
adicionar texto aqui
Medicamentos
Diethylcarbamazine (DEZ)
- Droga de escolha para a filariose linfática causada por qualquer um dos três nematóides
- Potente microfilaricidal agente, mas o modo de ação é incerto
- Também mata cerca de 50% de vermes adultos
- Não distribuído para uso em os EUA, mas pode, mas pode ser obtida através do CDC no âmbito de um centro de investigação de Nova Droga protocolo
- foi adicionado ao sal em algumas regiões endêmicas
- efeitos Colaterais incluem dor de cabeça, febre, anorexia, náuseas e artralgias.
- Não é seguro para uso durante a gravidez
Ivermectin
- Única dose pode reduzir a microfilaremia por 90% em W. bancrofti filariose
- Nenhum efeito significativo sobre o verme adulto de viabilidade, portanto, os resultados não são sustentados sem doses repetidas
- Pode ser benéfico em afetar o worm fertilidade
Albendazole
- um efeito direto sobre as microfilárias; lento declínio durante um período de 6-8 semanas de
- dia 14 cursos de tratamento mostram uma redução significativa na macrofilariae
Doxiciclina
- Simultaneamente impede vermes adultos de se reproduzir e produz macrofilaricidal efeitos até 80-90%
- melhora Clínica em edema
- Menor número de reações adversas
o tratamento Recomendado?
não existe um melhor tratamento para a filariase. A eficácia é maior quando se utiliza uma combinação de fármacos; mais frequentemente, DEC para além da Ivermectina ou do Albendazol. Infelizmente, algumas regiões endêmicas também são suscetíveis à infecção por outros nemátodos: onchocerciasis (também conhecido como cegueira do rio) e loiose (também conhecido como verme do olho Africano). A utilização de DEC ou Ivermectina nos doentes co-infectados pode causar efeitos adversos graves, incluindo, mas não limitado, a encefalopatia.
Diagnóstico de Ensaios/Testes de Laboratório/Laboratório de Valores
Inespecíficos anormalidades no exame:
- Eosinofilia (>3000/microlitro)
- hematúria Microscópica
- Microscópica e proteinúria
esfregaços de Sangue:
- as Amostras são extraídas de preferência entre 10 da noite e as 2 da manhã devido ao pico de morder tempo de mosquitos vetores
- 20 microlitros de sangue pode detectar as microfilárias, mas um 1 mL de amostra de sangue pode ser necessária para fazer um diagnóstico
- >10,000 microfilárias por 1 mL de sangue pode ser encontrada em regiões endêmicas
- as Amostras são manchadas e centrifugado
- Microfilárias espécies podem ser diferenciados por características morfológicas
os testes de Anticorpos:
- teste Serológico para filarial anticorpos podem detectar níveis elevados de IgG e IgE
- Pobre especificidade
- não é Possível distinguir entre filarial tipos
- não é Possível diferenciar entre o passado e o presente infecções
- Novos testes estão sendo desenvolvidos, que olhar específico anti-filarial anticorpos IgG4 para mostrar infecções ativas
testes de Antigénio:
- Detectar a presença de vermes adultos
- Circulando Filarial Antigen (CFA) os testes são considerados o padrão-ouro para o diagnóstico de Wuchereria bancrofti infecções
- Sem antigénio de testes atualmente disponíveis para Brugian malayi filariose
Radiologia:
- ultra-som pode ser usado para detectar vermes adultos e embarcações de destruição
- ultra-sonografia pode localizar o bicho epididymal e vasos linfáticos da mama
- “Filarial dança”, ou o movimento constante de viver vermes, podem ser apanhados com imagens de ultra-som e, às vezes, é usado para monitorar a eficácia de determinados tratamentos
- Lymphoscintigraphy é utilizado para avaliação do grau de linfática destruição
Etiologia/Causas
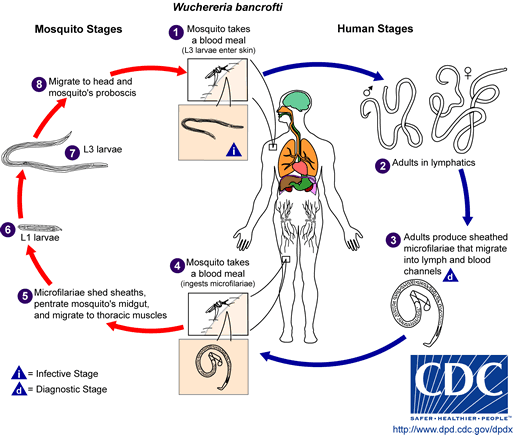
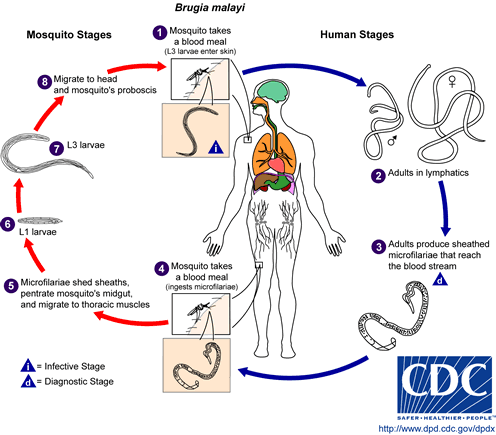
envolvimento Sistémico
1. Linfático: filariae adulta pode viver no sistema linfático por até 7 anos enquanto continua a se reproduzir, levando a obstrução da drenagem e destruição de vasos.
2. Renal: o fluido linfático Intestinal pode ser depositado na pélvis renal e eventualmente fazer o seu caminho para a urina a ser excretada pelo organismo (chilúria). Isto pode levar a hipoproteinemia, hematúria, e anemia como grandes quantidades de gordura e proteína são perdidos através da urina e fluido linfático.
3. Dermatológico: edema depressivo, hiperpigmentação e hiperqueratose estão presentes como resultado do linfedema associado. Em casos graves, indivíduos afetados desenvolvem elefantíase.
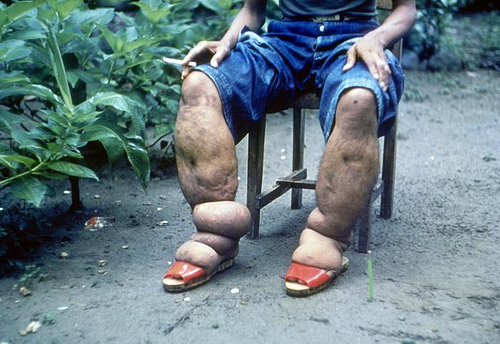
4. Reprodutivo: Nas mulheres, o envolvimento do tecido mamário e dos ovários (juntamente com edema dos membros superior ou inferior) não é incomum. Nos machos, a genitália pode ser severamente afetada. Hidrocelos unilaterais ou bilaterais no escroto (especialmente no cordão espermático) podem levar a desfiguração e perda da função sexual.
5. Imunes: outras infecções bacterianas ou fúngicas muitas vezes se desenvolvem como um resultado secundário da filariase linfática, principalmente devido a dobras excessivas da pele e lágrimas da pele.
a Gestão Médica (atual melhores provas)
- Prescrição de Terapia de Droga
- Prevenção
- Pós-tratamento de infecção
- Cuidados Clínicos
- Linfedema de gestão
- Lavar e secar a área afetada, duas vezes ao dia
- Elevar membros inferiores durante a noite
- Exercício e mover o membro afetado regularmente
- Antibióticos/medicamentos de uso Tópico para as pequenas feridas
- calçado Confortável
- Cirurgia
- Hydroceles
- Educação do Paciente
- Aconselhamento do Doente
Prevenção para viajantes:
as condições Crônicas de LF geralmente não é uma preocupação para as pessoas que desejam visitar regiões endêmicas do mundo, porque eles não permanecem tempo suficiente para acumular um prejudiciais quantidade de microfilárias, embora os seguintes leve, alérgica e sintomas semelhantes têm sido relatados: no lymphangitis/lymphadenitis, urticária (urticária), erupção cutânea, e eosinofilia periférica. As recomendações para os viajantes são as seguintes:: usar mangas compridas e calças compridas, dormir sob uma rede de mosquitos ou em ar condicionado, usar repelente de insetos, e ficar dentro de casa ou longe de áreas de reprodução de mosquitos entre o anoitecer e o amanhecer (eles são o tempo preferido para morder).
Gestão da terapêutica física
manifestações clínicas de filariase tais como linfedema e elefantíase são causadas por exposição prolongada a filariae e os mosquitos que os transmitem em regiões endémicas. Estes indivíduos afetados geralmente não estão ativamente infectados; em vez disso, eles estão sofrendo dos efeitos de anos de exposição a um dos três nemátodos. A gestão médica não é apropriada para estes indivíduos.
A Terapia Física da doença consiste principalmente no tratamento de um terapeuta linfedema, juntamente com a educação de cuidados adequados da pele e Higiene. Estão também indicados a prescrição de exercício e o tratamento da ferida. Não há intervenção de fisioterapia indicada para hidrocele; aqueles infectados geralmente não respondem bem à DEC, e cirurgia é necessária em alguns casos. diagnósticos diferenciais causas mais suspeitas de linfadenopatia:
- Mononucleose
Vírus de Epstein-Barr - Toxoplasmose
Citomegalovírus - HIV
- Gato-risco da doença
- Faringite
- a Tuberculose
sífilis Secundária - Hepatite B
Linfogranuloma venéreo Cancróide - SLE
- Artrite reumatóide
- Linfoma
- Leucemia
- a doença do Soro
- Sarcoidose
- doença de Kawasaki
relacionados a Viagens causas de Linfadenopatia:
- Coccidioidomicose
- Peste Bubônica
- Histoplasmose
- Esfoliação tifo
- da tripanossomíase Africana, a
- tripanossomíase Americana
- Kala-azar
- a febre Tifóide
Caso Relatórios/ Estudos de Caso
Barreto SG, Rodrigues J, & Pinto RGW. Granuloma Filarial da túnica testicular imitando um neoplasma testicular: um relatório de caso. Diário dos relatórios médicos. 2008; 2(321).
Disponível em: http://jmedicalcasereports.com/content/2/1/321
Cengiz N, Savaş L, Uslu Y, Anarat A. Filariasis in a child from southern Turkey: a case report. Turk J Pediatr. 2006 Abr-Jun; 48 (2): 152-4.
Disponível em:http://www.ncbi.nlm.nih.gov/pubmed/16848117
Kapoor AK, Puri SK, Arora a, Ureti L, Puri AS. Relatório do caso: Filariase apresentando como um quisto intra-abdominal. Indian J Radiol Imaging 2011; 21: 18-20.
Disponível em: http://www.ijri.org/text.asp?2011/21/1/18/76048
Casley-Smith JR e Casley-Smith JR. Moderno tratamento de linfedema II:O Benzopyrones. Australasian J of Derm. 1992; 33(2): 69-74.
Disponível em: http://onlinelibrary.wiley.com/doi/10.1111/j.1440-0960.1992.tb00082.x/abstract
Resources
Living with LF (GlaxoSmithKline): http://www.gsk.com/community/filariasis/living.htm
Global Alliance to Eliminate LF: http://www.filariasis.org
Centers for Disease Control and Prevention: http://www.cdc.gov/parasites/lymphaticfilariasis/epi.html
Tropical Disease Research: http://www.TropIKA.net
World Health Organization: http://www.who.int/mediacentre/factsheets/fs102/en/
- 1.0 1.1 1.2 1.3 1.4 1.5 Center for Disease Control and Prevention. Disease search: filariasis. http://www.cdc.gov/parasites/lymphaticfilariasis/. (Accessed February 27, 2011).
- Lymphatic filariasis: a doença e o seu controlo. Quinto relatório do Comité de peritos da OMS sobre Filariase. World Health Organ Tech Rep Ser 1992; 821: 1. Ngwira BM, Jabu CH, Kanyongoloka H, et al. Linfático filariasis no distrito de Karonga do Norte de Malawi: a prevalence survey. Ann Trop Med Parasitol 2002; 96: 137. Pani SP, Srividya A. manifestações clínicas da filariase bancroftiana com especial referência à classificação linfedema. Indian J Med Res 1995; 102: 114. 5.1 Sethi s, Misra K, Singh UR, et al. Filariose linfática do ovário e mesosalpinx. J Obstet Gynaecol Res 2001; 27: 285. Franco-Paredes C, Hidron a, Steinberg J. uma mulher da Guiana Britânica com dores recorrentes nas costas e febre. Chyluria associada a infecção devida a wuchereria bancrofti. Clin Infect Dis 2006; 42: 1297, 1340. 7.0 7.1 Dreyer G, Ottesen EA, Galdino E, et al. Anomalias renais em doentes microfilareicos com filariase Bancroftiana. Sou J Trop Med Hyg. 1992; 46:745. Tisch DJ, Michael e, Kazura JW. Mass chemistion options to control lymbic filariasis: a systematic review. Lancet Infect Dis. 2005; 5:514. Cao WC, Van der Ploeg CP, Plaiser AP, et al. Ivermectina para a quimioterapia da filariase bancroftiana: uma meta-análise do efeito de um único tratamento. Trop Med Int Health. 1997; 2:393. Taylor MJ, Makunde WH, McGarry HF, et al. Actividade macrofilaricida após o tratamento com doxiciclina de Wuchereria bancrofti: um ensaio em dupla ocultação, aleatorizado, controlado com placebo. Lancet 2005; 365: 2116. 11.0 11.1 Organização Mundial de saúde. Pesquisa de doenças: filariose linfática. http://www.who.int/mediacentre/factsheets/fs102/en/. (Accessed March 10, 2011). Ottesen EA, Weller PF. Eosinofilia após tratamento de doentes com schistosomiose mansoni e filariase de Bancroft. J Infect Dis 1979; 139: 343. Lal RB, Ottesen EA. Maior especificidade de diagnóstico na filariase humana pela avaliação de anticorpos IgG4. J Infect Dis 1988; 158: 1034. Weil GJ, Ramzy RM. Ferramentas de diagnóstico para programas de eliminação de filariase. Trends Parasitol 2007; 23: 78. and S, Debrah a, Batsa L, et al. Detecção fiável e frequente de Wuchereria bancrofti adulto em mulheres ganesas por ultra-sonografia. Trop Med Int Health 2004; 9: 1111. Freedman DO, De Almeida Filho PJ, Besh S, et al. Análise linfoscintigráfica de anomalias linfáticas na filariase humana sintomática e assintomática. J Infect Dis 1994; 170: 927. aliança Global para eliminar a filariose linfática. http://www.filariasis.org/all_about_lf/management.galeria. (Accessed March 14, 2011). American Academy of Family Physicians. http://www.aafp.org/afp/981015ap/ferrer.html. (Accessed March 16, 2011).