At the beginning of the XIX century, von Reckingausen observed that blood vessels were covered by a sheet of cells. Esta camada espessa de uma célula é constituída por células endoteliais que alinham a superfície interna dos vasos sanguíneos e linfáticos. Em humanos, estima-se que a superfície total da camada endotelial é de cerca de 35 m2 e que existem cerca de 1 a 1,6 103 células endoteliais. O comprimento total das artérias, veias e capilares é de cerca de 90000 km (mais do que viajar duas vezes ao redor do mundo). As células endoteliais são planas e conectadas entre si por junções celulares. Sua principal função é como intermediários entre o sangue e os outros tecidos, e contribuir para as propriedades do sangue, tanto em tecidos normais e patológicos. Eles também são importantes para a troca de células imunitárias entre o sangue e tecidos.
1. Morfologia
células endoteliais são células muito achatadas, tanto que seu núcleo é a estrutura mais alta da célula, mesmo se o núcleo é achatado também. A forma celular é adaptada ao ducto.a célula endotelial é o revestimento (Figura 1, 2 e 3). Nos capilares mais estreitos, as células endoteliais podem estender seu citoplasma todo o perímetro do vaso sanguíneo, de modo que o ducto é uma linha de células endoteliais. Em canais maiores, como artérias e veias, muitas células endoteliais são necessárias para cobrir o perímetro total do ducto.
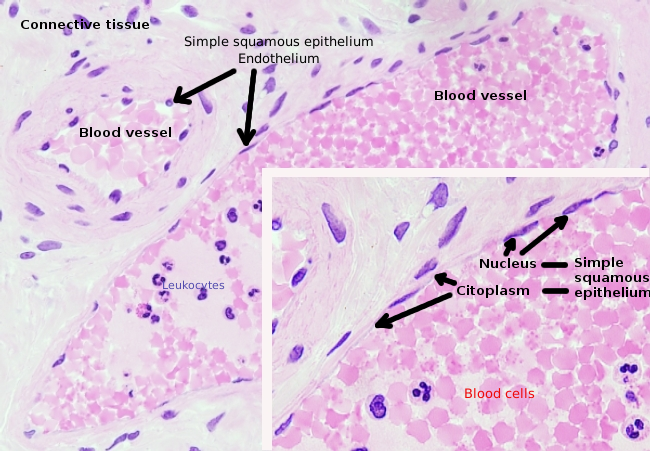
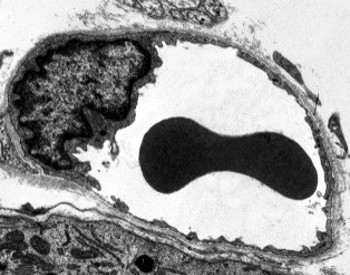
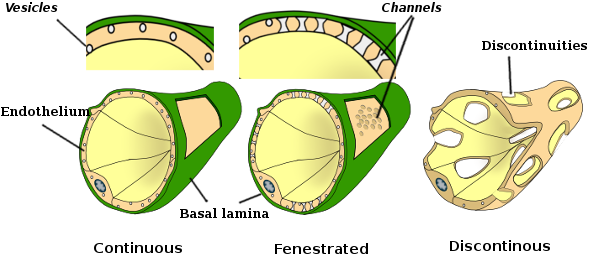
citoplasma Perinuclear contém mais mitocôndrias e outras organelas, tais como o aparelho de Golgi, enquanto que a periferia do citoplasma são mais finos e tem poucas organelas, apesar de retículo endoplasmático pode ser encontrado perto da membrana plasmática. As células endoteliais têm muitas vesículas, a maioria delas são vesículas endocíticas. em algumas regiões, tais como fígado, córtex renal e glândulas endócrinas, células endoteliais de capilares mostram poros ou pequenas passagens, conhecidas como fenestratrons. Eles são vias de cerca de 60 a 70 nm de diâmetro, com uma passagem estreita de cerca de 5 nm, que comunicam diretamente o sangue e linfonodos com os outros tecidos. Os capilares com estes tipos de células endoteliais são conhecidos como capilares fenestrados. Os poros são distribuídos em grupos e sua densidade depende do tipo de endotélio. as células endoteliais são separadas do tecido circundante por uma camada de matriz extracelular chamada lâmina basal. A célula endotelial contribui para esta camada com as proteínas laminina, fibronectina e colagénio tipo II, IV e V.
fonte e proliferação
Vasculogénese é a formação de novas células endoteliais em tecidos sem vasos sanguíneos pré-existentes. Acontece no embrião. Em adultos, e também em embriões, novos vasos sanguíneos, e portanto novas células endoteliais, são gerados a partir de vasos sanguíneos já presentes. Este processo é conhecido como angiogênese. Novas células endoteliais são produzidas por ramificação ou divisão de vasos sanguíneos e linfáticos. Angiogênese é comum em tecidos em crescimento ou aqueles sob remodelação pesada, como o útero em fêmeas de mamíferos, ou em patologias como tumores, inflamação e feridas.as primeiras células endoteliais de mamíferos são geradas após gastrulação durante o desenvolvimento embrionário. Diferenciam-se de células chamadas angioblastos, formam grupos e organizam-se em vasos sanguíneos curtos. Este processo acontece primeiro no saco vitelin do embrião. Estes vasos sanguíneos iniciais crescem e ligam-se uns aos outros para formar uma rede. Mais tarde, recrutam fibroblastos e células musculares. Esta rede inicial passa por um processo de remodelação contínua durante as próximas fases de desenvolvimento. Em embriões, todas as células endoteliais são inicialmente semelhantes, mas mais tarde se diferenciam na veia, artéria, capilar e endotélio do vaso linfático. Várias moléculas como FGF2, BMP4, IHH e VEGF induzem vias de diferenciação separadas. O indutor do entalhe parece ser muito importante porque conduz ao endotélio da artéria, enquanto a sua inibição conduz ao endotélio da veia. O endotélio linfático é formado a partir da veia cardinal endotélio e precisa da expressão de COUPF-II e SOX18. Além disso, o endotélio é diferenciado em conformidade com o órgão em que está localizado. Por exemplo, o endotélio forma uma camada firmemente selada no cérebro para formar a barreira sangue-cérebro, enquanto que é fenestrado de livremente organizado no fígado para favorecer a troca de moléculas com o sangue.como as células endoteliais estão se organizando em artérias e veias, algumas células endoteliais dão origem a células hematopoiéticas por um processo de diferenciação conhecido como transição endotelial-hematopoiética (EHT). Este processo também acontece em alguns tecidos adultos, como durante a formação da placenta e outros tecidos durante a gravidez.a angiogénese é a formação de novos vasos sanguíneos e endotélio por ramificação ou divisão de vasos sanguíneos pré-existentes. Em adultos, a taxa de proliferação das células endoteliais é muito baixa. Por exemplo, em mamíferos, uma célula endotelial pode se dividir uma vez por mês ou pode esperar vários anos. Significa que a angiogênese é rara em tecidos sob fisiologia normal, exceto órgãos reprodutivos femininos. No entanto, pode ser ativado em processos patológicos, como danos nos tecidos e tumores. Algumas substâncias induzem angiogénese, tais como o factor de crescimento endotelial (FEG), o FEG ácido, o factor de crescimento fibroblástico (FGF), o factor de crescimento transformador (TGF) e as prostaglandinas. A angiogênese começa quando as substâncias angiogênicas são liberadas dos tecidos circundantes. A célula endotelial de um vaso sanguíneo próximo, geralmente de uma vênula, começa a migrar para a fonte de sinal angiogênico, arrastando as outras células endoteliais, que começa a proliferar e formar um novo vaso. Estas células endoteliais perdem transitoriamente as suas ligações estreitas, resultando na descoberta da membrana basal, que é rapidamente digerida por enzimas libertadas das células endoteliais. Algumas células endoteliais atravessam a membrana basal digerida enquanto a proliferação continua. Todo este processo torna possível o alongamento e a ramificação do novo vaso sanguíneo até que o sinal da vasculogénese desapareça. As pontas dos vasos sanguíneos fundem-se com outros vasos sanguíneos para formar circuitos fechados e permitir o fluxo de sangue sem becos sem saída. regiões com progenitoras de células endoteliais foram encontradas na aorta dorsal e no endocárdio. As células mesencimais podem ser diferenciadas das células endoteliais do endocárdio e formar a válvula tricúspide e alguns fibroblastos do coração, mas não cardiomiócitos. As células endoteliais são tão sensíveis aos sinais externos que manter a integridade do endotélio é um processo ativo, que é mediado por outros sinais como FGF. O processo ativo não é apenas para a integridade, mas também para manter o fenótipo celular. Quando as células endoteliais não recebem sinais apropriados elas morrem por apoptose ou se tornam células mesenquimais que podem sintetizar abundante matriz extracelular. A transição da célula endotelial para a mesencimal está por trás de algumas doenças como arteriosclerose e miocardite fibrosa.
função
a ideia de que o endotélio é apenas uma camada de revestimento de revestimento passivo do linfático e dos vasos sanguíneos tem de ser alterada. As funções do endotélio são variadas e essenciais para o organismo. Na verdade, é uma estrutura física de condutas cardiovasculares e linfáticas, mas também regula a troca de moléculas entre o lúmen do vaso e os tecidos circundantes, e influencia as propriedades fisiológicas do sangue. Além de uma barreira física, as células endoteliais desenvolvem funções secretoras, metabólicas e imunitárias. Eles mudam seu comportamento fisiológico influenciado por moléculas como fatores de crescimento, coagulantes e anticoagulantes, lipoproteínas de baixa densidade, o óxido nítrico, serotonina, enkephalin, e muitos outros. As células endoteliais têm receptores para todas estas substâncias. as células endoteliais formam uma camada que normalmente atua como uma barreira entre o sangue e os tecidos circundantes. A coesão entre as células endoteliais é preenchida por junções celulares, tais como junções apertadas e junções aderentes. As junções de Gap também foram observadas, embora sua principal função seja a comunicação entre as células adjacentes. As células endoteliais podem modular estas aderências e alterar a permeabilidade da barreira, que pode afectar não só as moléculas, mas também as células que atravessam o endotélio. No entanto, em alguns órgãos como o fígado, as células endoteliais são muito mais livremente embaladas e deixam muito espaço livre para que o endotélio dificilmente pode ser considerado como uma barreira. imagens de microscopia electrónica de transmissão mostram muitas vesículas no citoplasma das células endoteliais. Pensa-se que estejam envolvidos no transporte intracelular entre as membranas apical (de frente para o sangue) e basolateral (de frente para a lâmina basal). Este tipo de transporte é conhecido como transcitose. É interessante que as vesículas de transcitose são mais abundantes nas células endoteliais dos capilares do que nas dos vasos sanguíneos maiores. Indica que as células endoteliais dos capilares têm uma troca mais intensa de moléculas entre o sangue e os tecidos, enquanto que em vasos de grande diâmetro estão envolvidos principalmente na condução do sangue. Algumas células endoteliais, conhecido como fenestrated, tem poros muito pequenos dutos que conectam-se diretamente o sangue com os tecidos circundantes, permitindo que algumas moléculas de tamanho pequeno para atravessar o endotélio, sem entrar no citoplasma de quaisquer células endoteliais (Figura 4). Finalmente, há órgãos com endotélio muito permeável. No fígado, os sinusóides são vasos sanguíneos onde as células endoteliais deixam espaço livre entre si, e uma função como barreira dificilmente existe.
muitos tipos de células viajam no sangue para os seus órgãos-alvo no corpo. Lá, eles atravessam o endotélio dos vasos sanguíneos, comumente no nível das veias pós-capilares. Significa que as células endoteliais têm que modificar as junções celulares para deixar as células passar pela camada de endotélio. Os leucócitos saem do vaso sanguíneo reconhecendo e ancorando a moléculas específicas da membrana apical das células endoteliais. As selectinas, integrinas e imunoglobulinas são responsáveis pelo reconhecimento e adesão dos leucócitos à camada endotelial. As selectinas começam a ancorar leucócitos, que rolam sobre a superfície endotelial. Esta adesão inicial é fraca e reversível. muitos leucócitos saem do sangue durante processos inflamatórios para se deslocarem para os tecidos afectados. As quimioquinas são moléculas leucocitárias atraentes que são libertadas por tecidos danificados e ligadas à glicocalix das células endoteliais. Leucócitos rolando sobre a superfície endotelial com quimioquinas são ativados, a adesão célula-célula fica mais forte, e leucócitos permanece no lugar. A ativação do leucócito leva à ativação de suas integrinas, que reconhecem as imunoglobulinas da célula endotelial. Estas imunoglobulinas são expressas nas membranas celulares endoteliais após a ativação da célula por quimioquinas. A aderência célula-célula aumenta a concentração de cálcio nas células endoteliais e conduz a junções celulares desorganização e retração citoplasmática. Desta forma, os leucócitos podem mover-se para a fronteira das células endoteliais e atravessar o endotélio. As moléculas de adesão também estão envolvidas neste movimento de leucócitos.
propriedades do sangue
as funções endoteliais são mais complexas do que apenas controlar as moléculas e células que atravessam o endotélio. As células endoteliais também estão envolvidas na pressão arterial, coagulação, e algumas outras propriedades do sangue. acredita-se que o sistema circulatório primitivo emergiu há 600 milhões de anos em invertebrados, mas faltava-lhe endotélio. As células endoteliais apareceram há 100 milhões de anos, fornecendo sangue com um fluxo laminar mais (não turbulento) e, portanto, uma troca de gás mais eficiente. as células endoteliais modulam a pressão arterial libertando substâncias que actuam no músculo liso dos vasos sanguíneos. Libertam óxido nítrico (NO) e prostaciclina, que relaxam o músculo liso vascular. Eles também liberam endotelina e o fator ativador de plaquetas, ambos diminuindo o diâmetro dos vasos sanguíneos. O óxido nítrico é constitucionalmente libertado e proporciona um tom muscular adequado, inibindo a agregação plaquetária e a adesão leucocitária. A endotelina é um vasoconstritor forte. Como as células endoteliais decidem que molécula tem que ser liberada ainda não é claro, mas mecanicorreceptores em suas membranas apicais que são capazes de sentir as propriedades do fluxo do sangue pode ser plausível. em condições normais, as células endoteliais libertam moléculas no sangue que ajudam a manter uma fluidez adequada. Funcionam a dois níveis: fluidez (anticoagulantes) e prevenção da agregação plaquetária (antitrombóticos). As proteínas C E S são moléculas importantes que afectam a fluidez do sangue. A proteína C, formando um complexo com a proteína S, inactiva os factores de coagulação VIIIa e Va. A proteína S é sintetizada por células endoteliais. Além disso, a glicocalix endotelial contém um glicosaminoglicano semelhante à heparina que é capaz de inactivar a trombina.
relacionado com a sua função anticoagulante, as células endoteliais libertam óxido nítrico e prostaciclina, aumentando o AMP cíclico nas plaquetas e tornando mais difícil a agregação plaquetária. Estas duas moléculas são continuamente libertadas no sangue. As células endoteliais têm ectonucleases em suas membranas apicais, que removem ATP e ADP, ambos fortes promotores da agregação plaquetária. Além disso, as células endoteliais libertam uma molécula activadora que transforma o plaminogénio em plasmina, o que favorece a remoção de trombos. todas estas vias moleculares podem mudar quando as células endoteliais recebem alguns sinais ou os tecidos são danificados, o que leva à coagulação sanguínea e à agregação plaquetária. Nestas circunstâncias, as células endoteliais tornam-se participantes ativos da coagulação e trombose.
a defesa imunitária
as células endoteliais desempenham um papel importante na defesa imunitária e estão envolvidas em dois mecanismos: apresentação de antigénios aos linfócitos T e Recrutamento de células imunitárias. Juntamente com macrófagos, as células endoteliais podem apresentar antigénios a linfócitos T porque exprimem constitutivamente MHC-i (complexo principal de histocompatibilidade) e podem ser induzidas a expressar MHC-II, ambos necessários para a apresentação do antigénio. As células endoteliais são capazes de ativar a memória imunitária, mas não Novos linfócitos T. Há ativação bidirecional entre células endoteliais e linfócitos T, de modo que as células endoteliais libertam moléculas para atrair células inflamatórias e expressam moléculas de adesão para ancorar leucócitos sanguíneos.
Bibliografia
Cines BD, Pollak ES, Buck CA, Loscalzo J, Zimmerman GA, McEver RP, Pober JS, Pavio TM, Konkle BA, Schwartz BS, Barnathan ES, McCrae KR, Abraço BA, Schmidt A-M, Stern DM 1998. Células endoteliais em fisiologia e fisiopatologia das doenças vasculares. The journal of the american society of hematology. 91:3527-3561
Fajardo LF. 1988. A complexidade das células endoteliais. American journal of clinical pathology. 92:241-250.Michiels C. 2003. Funções das células endoteliais. Journal of cellular physiology. 196: 430-443