INTRODUKSJON
Overfølsomhet overfor mat omfatter enhver målbar og reproduserbar bivirkning på grunn av inntak av mat i en dose som tolereres av normale individer. Det skilles mellom allergisk overfølsomhet, som er de reaksjonene der en immunologisk mekanisme oppdages, og innenfor Disse IgE-medierte og ikke-ige-medierte allergiene, avhengig av deres mekanisme. Ikke-allergiske overfølsomhetsreaksjoner vil være de der den immunologiske mekanismen er utelukket 1.
Kumelkproteiner opptar tredje plass i frekvens som årsak til matallergi i barndommen, etter egg og fisk 2. Selv om det ikke er den hyppigste årsaken til matallergi, tiltrekker kumelk melk pediatrikerens oppmerksomhet, da det er den første maten som er fremmed for sin art som spedbarnet kommer i kontakt med, etter amming eller fra den første dagen i livet når dette ikke er mulig. Utvikling av sensibilisering og kumelkproteinallergi (CMPA) avhenger av samspillet mellom genetisk predisponering og eksponeringsfaktorer for kumelkproteiner (antigendose, antigendose, mors kostholdseksponering under graviditet, overføring av kumelkproteiner (CMP) gjennom morsmelk, administrasjonsfrekvens osv.) 3. Dataene fra den internasjonale litteraturen om forekomsten er svært varierte, på grunn av konseptuelle forskjeller, diagnostisk metodikk og alder studert, og de varierer mellom 0,3 og 7,5% 4. I en av De nyeste prospektive studiene publisert internasjonalt og utført i Danmark Av Host et al, ble en forekomst av allergi mediert av IgE TIL CMP på 1,2% observert i det første år av livet 5. I en prospektiv studie utført I Valencia-Regionen ble det observert en insidens på 0,36 % i første leveår 6, og i en senere studie med tilsvarende metodikk i Området Som Dekkes Av Hospital Sant Joan De Dé De Manresa, ble det observert en insidens på 0,67% 7. Tall under de som ble observert nylig hos babyer født På Sykehus Infantil La Paz over en periode På ett år, for hvem en forekomst på minst 1,9% 8 beregnes.For å forbedre vår kunnskap om denne viktige matallergien bestemte Matallergikomiteen i det spanske Samfunnet For Klinisk Immunologi og Pediatrisk Allergologi å starte opp en klinisk og diagnostisk og overvåkingsstudie av spedbarn berørt av CMPA. Det er en multisenterstudie hvor De Pediatriske Allergiseksjonene på 14 Sykehus deltok.
i denne studien refererer vi til spedbarn med CMPA. Tilfeller av intoleranse overfor andre kumelkprodukter (f. eks. laktose) eller allergiske reaksjoner overfor tilsatte produkter (f. eks. penicillin) vurderes ikke.
denne prospektive studien satte følgende mål:
1. Vurdere ulike epidemiologiske faktorer knyttet til UTSEENDET AV CMPA: historie av atopi, alder av utbruddet, og type foring.
2. Vær oppmerksom på hvordan den presenteres og hva dens kliniske manifestasjoner er.
3. Undersøk verdien av hudtestene og bestemmelsen av melkespesifikk serum IgE og dets fraksjoner ved diagnose, samt indikasjonen og nytten av utfordringstesten ved diagnosen umiddelbar overfølsomhet overfor CMP hos spedbarnet.
4. Se om det er andre mat sensibiliseringer (biff, soya, egg og fisk) og deres kliniske relevans.
5. Prospektiv studie av DEN naturlige historien TIL CMPA, for å se på hvilken alder toleranse er etablert og dens mulig tilknytning til andre allergiske tilstander (astma, rhinitt etc.) i løpet av en overvåkingsperiode på 4 år med disse barna.
dette er den første utgivelsen av dette arbeidet og refererer til de to første punktene i de nevnte målene.
METODER
Emner
totalt 409 barn (213 gutter og 196 jenter) som hadde kommet Til Allergi Enheter Av Universitetet General Hospital Of Valencia, Sant Joan De Dé I Barcelona, Miguel Servet I Zaragoza, San Joan De Dé De Manresa, Universitario Infantil La Paz, Madrid, Severo Ochoa De Legané, Niñ Jesus, Madrid, General Universitario De Elche, Tyskerne Trias i pujol, badalona, general igualada, sant joan de dé de martorell, klinisk jomfru av murcia-sletten, universitetsklinikken i pamplona for første gang og som ble valgt på grunn av symptomer som tyder på umiddelbar overfølsomhet overfor CMP (urtikaria, angioødem, erytematøst utslett, oppkast, diare, rhinokonjunktivitt, bronkospasmer eller anafylaktisk sjokk) innen 2 timer etter inntak av kumelk.
Prosedyrer
den fullstendige medisinske anamnesen ble registrert og en fullstendig fysisk undersøkelse utført.
Hudtestteknikk: Hudpriktester ble utført hos alle pasienter med hel kumelkekstrakt (5 mg / ml) , med isolerte CMPs: α-laktalbumin (5 mg / mL), β-laktoglobulin (5 mg/mL) og kasein (10 mg/mL) og sammen med andre matvarer: okseserum (5% vekt/volum), soya (10 mg/ml), hake (1 mg/ml), rødspette (1 mg/ml), eggehvite (2 mg/ml) for å studere andre mulige assosierte matsensibiliseringer. Histamin dihydroklorid (10 mg / ml) ble brukt som en positiv kontroll, og glycerosalin ble brukt som en negativ kontroll. Reaksjonene ble lest etter 15 minutter. En netto wheal diameter 3 mm større enn den som produseres av den negative kontrollen ble ansett som positiv. Utdrag fra Laboratorios Leti CBF (Barcelona, Spania) ble brukt.
In vitro test: Serumprøver fra alle pasientene ble analysert for serumspesifikke ige-antistoffer mot melk, α-laktalbumin, β-laktoglobulin og kasein ved BRUK AV CAP-systemet FEIA (Pharmacia Diagnostics, Uppsala, Sverige). Testen ble ansett som positiv når et resultat på 0,35 kU/l ble oppnådd.
Utfordringstest: Åpne kontrollerte utfordringstester med kumelk ble utført med en formel av kumelk tilpasset pasientens alder. To regimer fritt valgt av etterforskerne ble brukt: Regime en første dag: 2 ml, 5 ml, 10 ml; andre dag: 25 ml, 50 ml; tredje dag: 100 ml og den siste dosen for å fullføre mengden tilsvarende en normal tilførsel ble gitt med 60 minutters intervaller. Regime B på en enkelt dag, påfølgende doser på 2 ml, 5 ml, 10 ml, 25 ml, 50 ml, 100 ml. ble gitt med 30-minutters intervaller.
hvis en klinisk reaksjon dukket opp, ble utfordringen avbrutt, og behandling ble gitt om nødvendig. Utfordringen ble ansett som positiv når det var hud (urtikaria, angioødem eller erytematøst utslett), gastrointestinal (oppkast eller diare), respiratoriske (rhinokonjunktivitt eller bronkospasmer) eller generaliserte (anafylaktiske sjokk) manifestasjoner i løpet av 2 timer etter inntak av maten.
smittetesten ble ansett som kontraindisert ved anafylaktisk sjokk og/eller glottalt ødem og ikke indisert hos pasienter som oppfylte alle følgende kriterier:
1. Urtikaria og / Eller Angioødem.
2. Utseende av symptomer i de første 60 minuttene etter inntak.
3. Positive hudtester (≥3mm) og spesifikk ige ≥ 3 kU/l til noen av proteinene.
4. Mindre enn 3 måneder siden siste kliniske reaksjon.
hvis spedbarnet fortsatt ble ammet, ble utfordringstesten utsatt til starten av kunstig laktasjon.
hos pasienter som er allergiske mot kumelk som er sensibilisert for storfekjøtt (Positiv prikktest, CAP-system eller begge deler) ble toleranse for denne maten undersøkt i en alder da introduksjonen til dietten ble indisert ved hjelp av en åpen kontrollert smittetest med kokt storfekjøtt opp til en total dose tilsvarende et normalt måltid.
alle utfordringene ble utført På Allergienheten På Sykehuset, hvor passende medisiner og gjenopplivingsutstyr var direkte tilgjengelig. Informert samtykke ble tidligere innhentet fra foreldrene. Hver pasient ble i 3 timer under observasjon etter siste melkedoseinntak før de dro hjem.
pasienten ble vurdert å vise IgE-mediert CMP-allergi når følgende kriterier var oppfylt:
1. En klar historie med umiddelbar overfølsomhet overfor CMP.
2. Positiv prikktest, CAP-system, ELLER begge deler, til hel kumelk, α-laktalbumin, β-laktoglobulin eller kasein.
3. Positiv kumelk utfordring test.Totalt 409 barn (52% menn og 48% kvinner) i alderen mellom 8 dager og 22 måneder med et gjennomsnitt på 5,5 måneder ble inkludert i denne studien.
Allergisk ige-mediert sensibilisering (Positiv prikktest, CAP-system eller begge deler) for kumelkproteiner ble observert hos 327 pasienter (80 %) og fravær av sensibilisering hos 82 pasienter (20%). Prikkprøven var positiv for kumelk og/eller ett eller flere proteiner hos 289 pasienter (71 %). Serum-IgE-spesifikk for melk og / eller ett av proteinene var ≥ 0,35 kU / l hos 280 pasienter (68 %).
totalt 286 smittetester ble utført med kumelk formel, som viste seg positiv i 126 (44 %) og negativ i 160 (56 %). Smittetesten ble ikke vurdert som indisert hos 123 pasienter (30% av prøvegruppen). Smittetesten ble utført i henhold til regime A hos 134 pasienter (47 %) og regime B hos 152 pasienter (53 %).Positive reaksjonssymptomer på smittetesten var kutan (urtikaria, angioødem, erytem) i 94 tilfeller (75%), fordøyelses (oppkast, diare) hos 43 (34%) og respiratorisk hos 10 (8 %), mens 33 pasienter (26 %) ble påvirket i mer enn ett sjokkorgan. Ti pasienter viste respiratoriske symptomer på rhinokonjunktivitt og / eller hoste, og i bare fire av tilfellene kunne reaksjonen anses som alvorlig på grunn av at den var forbundet med respiratorisk stridor. To av disse alvorlige reaksjonene forekom med regime A (3 % av alle positive utfordringstester Med regime A) og de andre to med regime B (3% av alle positive utfordringstester med regime B). Ingen tilfeller av bronkospasme eller anafylaktisk sjokk oppsto.Med disse resultatene Ble Igemediert CMPA diagnostisert hos 234 (57 %), CMP-tolerant sensibilisering hos 93 (23%), ikke-IgE-mediert overfølsomhet overfor CMP hos 15 (4%), og i de resterende 67 (16%) ble bivirkningen i smittetesten eller allergisk sensibilisering ikke bekreftet (fig. 1).
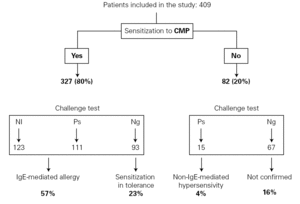
Figur 1.– Resultat av den allergologiske studien. NI: Utfordringstest ikke angitt; Ps: positiv; ng: negativ.
Pasienter diagnostisert med CMP-allergi
av de 409 pasientene som var inkludert i studien, ble 234 (57 %) diagnostisert MED cmp-allergi. Den første reaksjonen på kumelk oppstod i alle tilfeller i det første år av livet, 95 % før 6 måneders alder, med en gjennomsnittsalder på 3,5 måneder og et område på mellom 10 dager og 10 måneders levetid (fig. 2).
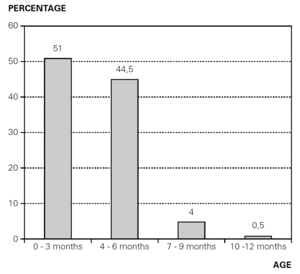
Figur 2.– Pasienter diagnostisert MED cmp allergi. Prosentfordeling i forhold til alderen da den første reaksjonen på CMP fant sted.
gjennomsnittsalderen for den første konsultasjonen for allergologistudier var 5,4 måneder med et intervall på mellom 16 dager og 20 måneder. 93 % deltok før 9 måneders alder (tabell I). En gjennomsnittlig forsinkelse på 2,2 måneder ble observert mellom reaksjonens utseende og første konsultasjon (tabell II).

totalt av de som var allergiske mot cmp, hadde 232 pasienter (99 %) blitt ammet før reaksjonen på kumelk oppsto, i løpet av en gjennomsnittlig periode på 3,5 måneder med et intervall på mellom 7 dager og 10 måneder. Bare to pasienter (1 %) ble matet kunstig kumelk formel fra fødselen.
hos 44% av pasientene oppga mødrene at de hadde tilbudt supplerende morsmelkerstatning i løpet av ammeperioden (35% under oppholdet i barsel i den umiddelbare nyfødtperioden og 14% under amming). 56 % av mødrene sa at de ikke hadde supplert amming i nyfødtperioden eller senere.
Når det gjelder type fødsel, ble 71 % født ved vaginal levering og 29 % ved keisersnitt.42 % av pasientene med CMP-allergi rapporterte atopiske sykdommer (rhinitt, astma, atopisk dermatitt og/eller matallergi) hos medlemmer av deres nærmeste familie.
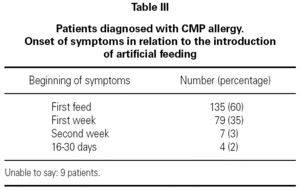
i de fleste tilfeller (60 %) oppstod de første symptomene på allergisk reaksjon på CMP med den første flasken med kumelk formel etter ammingsperioden og i 95% av tilfellene i løpet av den første uken etter introduksjonen av tilpasset melkeforing (tabell III).
Klinisk reaksjon dukket opp i de fleste tilfeller innen en latensperiode på 30 minutter etter mating (fig. 3).
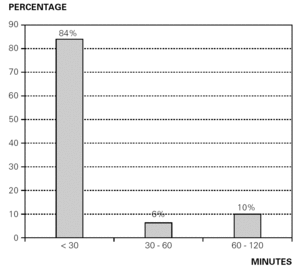
figur 3.– Pasienter diagnostisert MED cmp allergi. Prosentfordeling sammenlignet med ventetid for forekomst av symptomer etter administrering AV CMP.De vanligste kliniske manifestasjonene som oppstår med kumelk formel var kutan (erytem, urtikaria, angioødem), som dukket opp hos 94% av pasientene, etterfulgt av fordøyelseskanal (oppkast, diare) hos 33% og respiratorisk (hoste, bronkospasmer, stridor) hos 8 %. Respiratoriske symptomer var forbundet med kliniske manifestasjoner i andre organer i alle tilfeller, og bare 4 % av pasientene viste isolerte fordøyelseskliniske tegn. 25 % viste avvisning til tilpasset formel flaske feeds.I nesten en tredjedel av tilfellene (32%) ble kliniske tegn på anafylaksi sett på mer enn ett organ, og bare 12 pasienter (5%) viste alvorlige reaksjoner med bronkospasmer og eller respiratorisk stridor. Ingen pasient hadde registrert anafylaktisk sjokk.
21% av pasientene manifesterte assosiert atopisk dermatitt, som hadde begynt før utseendet av klinisk reaksjon på kumelk.
Når det gjelder sensibilisering for forskjellige kumelkproteiner, ble 93% sensibilisert for mer enn ett protein (26% til to og 67% til mer enn to). 89% av pasientene var sensibilisert for beta-laktoglobulin, 79 % for kasein og 79 % for alfa-laktalbumin.Sensibilisering til annen mat: Sensibilisering mot egg ble sett hos 30 % av pasientene med allergi mot CMP før denne maten ble introdusert til dietten. 42 % av pasientene som var overfølsomme for egg, presenterte atopisk dermatitt sammenlignet med 15% av de som ikke var overfølsomme for egg.
Sensibilisering til biff ble observert hos 29 % av pasientene som ble studert. Alle fag tolererte kokt biff.
4 % av pasientene med cmp-allergi viste sensibilisering mot soya. De tolererte alle soya formler. 3 % ble sensibilisert for fisk (hake og rødspette) som ennå ikke ble introdusert til dietten.
DISKUSJON
FOR å diagnostisere nøyaktig IgE-mediert allergi, er det nødvendig for en kompatibel klinisk historie å eksistere, for kumelk spesifikke ige-type anti-organer som skal demonstreres ved hjelp av hudtester og / eller bestemmelse av spesifikt ige-mediert serum og dets bekreftelse ved smittetesten. Utfordringstesten er kontraindisert ved diagnose av pasienter med alvorlige anafylaktiske reaksjoner og er ikke nødvendig i alle tilfeller. I vår studie ble 3ku / l valgt som cut-off punkt i melkespesifikke ige verdier for å anbefale diagnostisk utfordring test eller ikke, basert på en tidligere studie av spedbarn allergisk MOT CMP, der dette nivået viste en PPV på 91 % for en prevalens på 44% 9.
denne studien fremhever behovet for å utføre smittetesten, når det er indisert, for å diagnostisere EN cmp-allergi, siden 39 % av spedbarnene som ble inkludert i studien med en velbegrunnet mistanke om bivirkning på kumelk, ble eksistensen av en klinisk reaksjon etter inntaket diskontert, og de behøvde derfor ikke å bli ekskludert fra kostholdet.Kutane tegn (urtikaria, angioødem og erytem) er de hyppigste og typiske kliniske uttrykkene for IgE-mediert cmp-allergi og var tilstede hos 94 % av pasientene som var allergiske mot CMP i vår studie, tilsvarende 99% oppnådd Av Garcia-Ara et al 10.
Et annet viktig klinisk tegn er avvisningen av spedbarnet av den tilpassede kumelkformelmatingsflasken, som ble vist hos 25 % av de som er allergiske mot CMP, noe som er et viktig klinisk tegn å huske på.resultatene av En nylig publisert studie Av Eggesbo et al indikerte at i forhåndsbehandlede spedbarn, hvis mødre var allergiske, kunne keisersnitt øke risikoen for å utvikle matallergi, som ifølge forfatterne kan være relatert til forsinkelsen i tarmkolonisering av det nyfødte barnet 11. En høyere prosentandel av leveranser av keisersnitt i vår studie enn i befolkningen 12, ble ikke observert å få oss til å tenke på innflytelsen av denne faktoren i utseendet AV CMP-sensibilisering.ifølge resultatene av vår studie, som bekrefter de som er oppnådd av andre forfattere 13,14, begynner cmp allergi å vise klinisk i løpet av det første år av livet og vises etter en mer eller mindre lengre periode med amming, i mange tilfeller etter første feed MED CMP tilpasset formel og generelt i den første uken etter at den ble introdusert i dietten. Sensibilisering kan ha oppstått under graviditet eller etter fødselen, i løpet av ammingsperioden.
under graviditet kan små mengder matproteiner krysse placenta og nå føtal sirkulasjon for å gi Opphav til ige-sensibilisering hos et genetisk forhåndsdefinert foster. Imidlertid har de utførte testene ikke vist beskyttelse mot utvikling AV cmp allergi med en diett unntatt kumelk under graviditet. I gjennomgangen Av Cochrane-Samarbeidet som ble gjennomført i 1999, ble det ikke vist tegn på reduksjon I CMP-hudprøveprevalens hos barn av mødre som fulgte en ekskluderingsdiett under graviditet 15.
den største fordelen med amming i forebygging av mat sensibilisering er basert fundamentalt på den relative mangelen på matallergener i morsmelk. Dette er imidlertid et dobbeltkantet våpen, da eksperimentelle studier på dyr indikerer at små mengder antigen, ved mikrogram til pikogramnivå, fortrinnsvis kan indusere IgE-responser 16, mens større mengder, ved milligramnivået, undertrykker IgE-responsen og graden av undertrykkelse avhenger av dosen 17.Eksperimentelle studier har vist at oral toleranse for matproteiner kan induseres 18. Alderen på dyret og mat allergen dose er avgjørende for toleranse for å bli indusert. Den nyfødte perioden vises den optimale tiden 19. Jo større dose av antigen og administreringshyppigheten er, desto mer sannsynlig er det at toleranse oppnås og IgE-responsen undertrykkes 20.Det har vist seg at små mengder kumelkproteiner og andre matvarer som egg og peanøtter, kan nå spedbarnet via amming 21-23. Mengden beta-laktoglobulin i en dråpe kumelk er beregnet til å tilsvare mengden beta-laktoglobulin i 200 liter morsmelk. Men likevel inneholder morsmelk omtrent like mye beta-laktoglobulin per dråpe som mengden pollen allergen inhalert per dag i høysnue sesongen. Derfor er det på ingen måte umulig for barn å bli sensibilisert for kumelk, selv om de blir ammet utelukkende 24.
I en nylig prospektiv studie utført Av Saarinen et al, som overvåket 6209 spedbarn fra fødselen for å evaluere utseendet av symptomer PÅ CMP-allergier, ble utelukkende amming i to måneder vist å være en risikofaktor for allergisk ige-mediert respons på CMP 25. Hø og andre forfattere hevder at dette bare skjer hvis det tidligere har vært eksponering for denne maten i nyfødtperioden 26. Studier av Saarinen et al viser imidlertid at selv om mating med tilpassede kumelkformler i barsel øker risikoen for allergi mot CMP sammenlignet med andre kosttilskudd, eliminerer ikke utelukkende amming risikoen, og den akkumulerte forekomsten AV cmp allergi var lik hos spedbarn som fikk et supplement av tilpasset formel i barsel som hos de som utelukkende ble matet. I en kontrollert dobbeltblind studie utført Nylig De Jong et al, mating med kumelk i de to første dagene av livet før du begynner amming økte ikke risikoen for å utvikle atopiske sykdommer i de to første årene av livet 27.
i vår studie hadde bare 41% av de som er allergiske mot CMP, fått tilleggsmating i barsel eller i ammingsperioden, som i motsetning Til Arbeidet Med Hø, eksponering i nyfødtperioden, selv om det kan samarbeide, ikke virker avgjørende for utseendet AV CMP allergi.Klinisk erfaring indikerer at hos spedbarn som får kunstig tilpasset kumelk formel fra fødselen, er utseendet AV cmp allergi eksepsjonell 3,14. I vår studie hadde bare to av de 234 spedbarnene diagnostisert MED CMP-allergi fått kunstig melk fra fødselen. I disse to tilfellene ble administreringen av den tilpassede formelen avbrutt ved en måneds alder på grunn av fordøyelsessymptomer, og den ble erstattet av et omfattende hydrolysat, med en allergisk reaksjon på CMP når tilpasset kumelkformel ble gjeninnført. Nylig publiserte eksperimentelle studier viser at i ikke-sensibiliserte mus utvikler mat med en tilpasset kumelkformel i bare en uke eller med delvis hydrolysat i 4 uker oral toleranse for IGE-respons PÅ CMP 28. Imidlertid utviklet de som ble matet med omfattende hydrolysat eller kaseinserum ikke toleranse, og bekreftet tidligere studier 17. Små peptider og aminosyrer som finnes i omfattende hydrolysater synes verken å være tolerogener eller immunogener.Innføring av store mengder CMP fra fødselen og dens påfølgende uavbrutt administrasjon ser ut til å stimulere induksjon og vedlikehold av toleranse og for å forhindre utseendet av allergiske reaksjoner på denne maten.Avbrytelse av eksponering for matallergenet hos sensibiliserte og tolerante pasienter kan føre til tap av toleranse, som det er vist med enkelte matvarer som fisk og peanøtter 29,30.
Bare 4 % var sensibilisert for soya med alle disse tolerante. Soyallergi er svært uvanlig hos barn med atopiske sykdommer, og i en gruppe på 243 barn med atopiske foreldre, matet de første 6 månedene av livet med soyaformel og overvåket i 5 år, viste bare en dokumentert allergi mot soya ved hjelp av hudprøver og dobbeltblind utfordringstester 31.Egg Hadde ikke blitt introdusert til kostholdet til spedbarnene i vår studie, selv om sensibilisering mot egghvite ble vist hos 30 % av dem. Disse dataene bekrefter viktigheten av å studere sensibilisering mot egg hos de som er allergiske mot CMP for å forhindre utseendet av en reaksjon når den blir introdusert til dietten 32.Sensibilisering mot biff ble observert hos 29 % av pasientene som ble studert, selv om de alle tolererte kokt biff. Dette skyldes at allergenet som er ansvarlig for sensibilisering til biff, er et bovint serumalbumin som er termolabilt, noe som betyr at dets allergiske potensial blir ødelagt ved matlaging 33, og det gir bare en reaksjon når det spises rå eller delvis rå 34. Dette betyr at biff ikke trenger å utelukkes fra kostholdet til barn som er allergiske mot CMP, så lenge det spises tilberedt.CMPA oppstår fundamentalt i løpet av første halvår av livet, sammenfallende med introduksjonen i spedbarnets diett, etter en mer eller mindre lengre periode med amming. Sensibilisering mot CMP kan oppstå etter utelukkende amming, selv om barnet ikke har fått tilleggsmating av tilpasset kumelkformel under amming. Hos de pasientene MED CMPA kan sensibilisering mot egg ses før introduksjonen til dietten. Gjennomføring av en passende diagnostisk protokoll hos spedbarn som deltar for en mistenkt risiko for kumelkallergi, gjør at allergi kan diskonteres i en høy andel tilfeller.