Quick Takes
- Discutere di modelli dietetici e utilizzare un approccio whole foods alla consulenza dietetica fornisce un modo pratico per migliorare la qualità nutrizionale delle diete dei pazienti.
- I medici dovrebbero consigliare ai loro pazienti di concentrarsi sull’aumento dell’assunzione di verdure, frutta, grassi sani, noci, cereali integrali e pesce, limitando al contempo carni lavorate, cereali raffinati e bevande zuccherate.
- La consulenza dietetica da parte dei medici dovrebbe tenere conto della percezione delle dimensioni corporee, delle influenze sociali e culturali, dell’accesso al cibo e dei fattori economici.
Nonostante l’importanza della dieta per la salute cardiovascolare, gli studi hanno dimostrato che ci sono molteplici barriere percepite dai medici, tra cui la mancanza di tempo, compensazione, risorse o conoscenze, che portano a opportunità mancate per una consulenza efficace durante le visite sanitarie.1,2 La linea guida 2019 American College of Cardiology (ACC)/American Heart Association (AHA) sulla prevenzione primaria delle malattie cardiovascolari (CVD) fornisce una guida per i medici quando consigliano i loro pazienti a dieta.3 Le raccomandazioni contenute in queste linee guida possono essere applicate praticamente entro i limiti di tempo di una visita clinica.
Raccomandazioni dietetiche
C’è stato un cambiamento nelle linee guida dietetiche contemporanee verso un approccio whole foods alla consulenza dietetica piuttosto che concentrarsi sull’assunzione di nutrienti specifici. La discussione su modelli dietetici come incoraggiare il consumo di più frutta e verdura fresca ed evitare carni trasformate e bevande zuccherate è molto più facile da interpretare per i pazienti, pur affrontando indirettamente le esigenze di macronutrienti e micronutrienti (cioè sostituendo l’assunzione di grassi saturi con grassi mono – e poli-insaturi). È importante sottolineare che i medici dovrebbero riconoscere che le raccomandazioni dietetiche incluse nelle linee guida di prevenzione primaria ACC/AHA 2019 sono principi basati sull’evidenza focalizzati sulla riduzione del rischio di malattia cardiovascolare aterosclerotica (ASCVD).
Raccomandazioni
- Una dieta che enfatizza l’assunzione di verdure, frutta, legumi, noci, cereali integrali e pesce è raccomandata per ridurre i fattori di rischio ASCVD (COR: I; LOE: B-R).
- La sostituzione di grassi saturi con grassi monoinsaturi e polinsaturi dietetici può essere utile per ridurre il rischio di ASCVD (COR: IIa; LOE: B-NR).
- Una dieta contenente quantità ridotte di colesterolo e sodio può essere utile per ridurre il rischio di ASCVD (COR: IIa; LOE: B-NR).
- Come parte di una dieta sana, è ragionevole ridurre al minimo l’assunzione di carni lavorate, carboidrati raffinati e bevande zuccherate per ridurre il rischio di ASCVD (COR: IIa; LOE: B-NR).
- Come parte di una dieta sana, l’assunzione di grassi trans dovrebbe essere evitata per ridurre il rischio di ASCVD (COR: III; LOE: B-NR).
Schema dietetico
Il modello dietetico con la più forte evidenza per la riduzione del rischio di ASCVD è costituito da alimenti comunemente presenti in una dieta mediterranea, che è stata studiata in due studi randomizzati di outcome cardiovascolari – PREDIMED (Prevencion con Dieta Mediterranea) in pazienti di prevenzione primaria e il Lyon Heart Study in pazienti di prevenzione secondaria.4,5 PREDIMED individui randomizzati di prevenzione primaria con fattori di rischio CVD a uno dei tre gruppi: una dieta mediterranea integrata da olio extra vergine di oliva (consigliato almeno 4 cucchiai al giorno a persona), una dieta mediterranea integrata con noci (consigliato 30 grammi di noci miste composte da noci, nocciole e mandorle), o una dieta di controllo (basso contenuto di grassi ma non a basso contenuto di carboidrati). Le scelte alimentari raccomandate nel gruppo di dieta mediterranea includevano olio d’oliva, noci, frutta fresca, verdure, pesce (specialmente pesce grasso), frutti di mare, legumi e carne bianca. Le scelte alimentari raccomandate nel gruppo di controllo includevano latticini a basso contenuto di grassi, frutta fresca, verdura, pesce magro e frutti di mare, pane, patate, pasta e riso, ma scoraggiato l’uso di oli vegetali, noci e pesce grasso. Il consumo di prodotti da forno commerciali, dolci e pasticcini, grassi spalmati, carni rosse e lavorate è stato scoraggiato sia nei gruppi di intervento che di controllo. Ad un follow-up mediano di 4.8 anni, gruppi di dieta mediterranea integrati da olio extra vergine di oliva o dieta mediterranea integrata con noci hanno dimostrato una riduzione del rischio relativo del 31% e del 28% nell’endpoint composito di infarto miocardico (MI), ictus o morte per causa cardiovascolare (ARR 0.6% e 1.0%), rispettivamente rispetto al gruppo di controllo. Questa riduzione del rischio è stata determinata principalmente da una riduzione dell’ictus (HR 0.65, 95% CI 0.0.44-0.95 per il gruppo con dieta mediterranea integrata da extra-virgin olio d’oliva e HR 0.54,95% CI 0.35-0.82 per il gruppo con dieta mediterranea integrata con noci rispetto al controllo). Nel frattempo, lo studio del cuore di Lione ha anche dimostrato che gli individui che mangiano dieta mediterranea ricca di acido alfa-linolenico avevano ridotto il rischio di eventi coronarici e decessi rispetto a quelli su una dieta occidentale in una popolazione di prevenzione secondaria (RR 0.27, 95% CI 0.12-0.59, p=0.001).
Una dieta a base vegetale è in un certo senso un’estensione della dieta mediterranea che raccomanda di sostituire le proteine animali con proteine vegetali. Un’analisi post hoc della coorte PREDIMED che ha valutato i partecipanti in base al modello alimentare pro-vegetariano, ha mostrato che un’elevata aderenza a una dieta composta principalmente da piante e inferiore negli alimenti di origine animale ha portato a una riduzione del rischio relativo del 41% tra il gruppo ad alta aderenza rispetto al gruppo più basso aderente (tasso di mortalità assoluto: 8.68 vs. 14.96 Diversi ampi studi osservazionali hanno anche dimostrato una riduzione del rischio di ASCVD e di insufficienza cardiaca con un modello dietetico a base vegetale.7,8 Tuttavia, i medici devono chiarire con i loro pazienti che non tutte le diete a base vegetale sono create uguali. In un’ampia coorte di più di 73.000 donne del Nurses’ Health study, uno Studio, una dieta ad alto salutari alimenti vegetali (frutta, verdura, noci, legumi, oli, bollitore per tè e caffè) è stato associato con una significativa riduzione del rischio per incidente, malattia coronarica (CHD), mentre l’assunzione di una dieta a base di piante che ha sottolineato meno sano, alimenti vegetali (succhi di frutta, bevande zuccherate, i cereali raffinati, patate, patatine fritte e dolci) è stato associato con un aumentato rischio di malattia coronarica.7 Le bevande zuccherate e zuccherate sono collegate ad un aumentato rischio di diabete e i dolci e i carboidrati raffinati sono associati ad un aumentato rischio di eventi coronarici.9,10 Pertanto, mentre dovrebbe essere promosso un modello dietetico in linea con la dieta mediterranea o sana a base vegetale, i medici dovrebbero consigliare ai loro pazienti di evitare modelli dietetici che includono carni lavorate, carboidrati raffinati e bevande zuccherate, poiché questi prodotti alimentari sono stati associati ad un aumentato rischio di ASCVD.3
Lipidi dietetici
Quando si consiglia la dieta, l’assunzione ottimale di lipidi dietetici è spesso uno degli aspetti più confusi per i pazienti. I lipidi dietetici tra cui colesterolo e grassi (acidi grassi) hanno un impatto diretto sulla salute cardiovascolare. Limitare il colesterolo alimentare è forse l’intervento più intuitivo, in quanto ciò ha dimostrato di ridurre i livelli di colesterolo lipoproteico a bassa densità circolante (LDL-C), che è un fattore di rischio causale per ASCVD. Gli acidi grassi alimentari compresi i grassi saturi, i grassi mono – e poli-insaturi e i grassi trans, d’altra parte, includono concetti e terminologie che sono sfumati e possono spesso essere fonte di confusione per medici e pazienti. Chimicamente, i grassi saturi sono composti da catene idrocarburiche di acidi grassi con legami prevalentemente singoli (più facili da “imballare”) e sono solidi a temperatura ambiente mentre i grassi mono – e poli-insaturi contengono acidi grassi che hanno uno o più doppi legami e tendono ad essere liquidi a temperatura ambiente. I grassi saturi hanno dimostrato di aumentare LDL-C e peggiorare la resistenza all’insulina. Tuttavia, l’assunzione di grassi saturi ha anche dimostrato di aumentare i livelli di colesterolo lipoproteico ad alta densità (HDL-C) e un ampio percorso randomizzato volto a limitare l’assunzione di grassi saturi non ha mostrato alcuna riduzione degli eventi ASCVD.11 La sostituzione di grassi saturi con mono-(esclusi i grassi trans) e grassi polinsaturi ha dimostrato di ridurre il C-LDL e il rischio di CVD e mortalità.12 Le principali fonti di grassi saturi dietetici includono, ma non sono limitati a grassi animali da carne di maiale (strutto), manzo (sego) e altre carni rosse, grassi da latte (burro) e oli tropicali come palma, palmisti e oli di cocco. I grassi monoinsaturi si trovano sia nelle piante che nelle fonti animali come carne rossa e latticini. Tuttavia, questi ultimi contengono anche alti livelli di grassi saturi, colesterolo e possono portare ad un aumento dei metaboliti come la trimetilammina N-ossido (TMAO), che può attenuare gli effetti positivi dei grassi insaturi. Gli acidi grassi polinsaturi si trovano prevalentemente nelle fonti vegetali e nei frutti di mare, in particolare nei pesci grassi. Oltre alle proprietà di abbassamento del LDL-C degli acidi grassi polinsaturi (PUFA) se assunti al posto dei grassi saturi o trans, alcuni PUFA come la classe di acidi grassi omega-3 hanno anche dimostrato di migliorare la resistenza all’insulina e di esibire proprietà antinfiammatorie.13,14 L’evidenza di riduzione del rischio cardiovascolare nella prevenzione primaria con integratori alimentari di acidi grassi omega-3 è stata incoerente sulla base di studi clinici moderni. L’efficacia clinica è probabilmente influenzata dalla dose, da specifici tipi di PUFA (ad esempio acido eicosapentaenoico) e dai livelli raggiunti a lungo termine di PUFA in circolazione, e sono necessari ulteriori studi per stabilire in modo più chiaro qualsiasi beneficio CVD degli integratori.15,16
I grassi trans, che sono configurazioni chimicamente trans-isomeriche di acidi grassi insaturi, si trovano naturalmente in bassi livelli nella carne e nel latte di animali ruminanti come mucche e pecore. Tuttavia, i grassi trans sono anche sintetizzati artificialmente tramite idrogenazione di oli vegetali al fine di migliorare la durata di conservazione. I grassi trans artificiali sono stati utilizzati come oli per friggere in ristoranti e fast food, come grasso da forno in prodotti da forno confezionati, croste e miscele pre-fatte e in margarina e altri spread. L’assunzione alimentare di grassi trans deve essere minimizzata o evitata in quanto gli studi hanno dimostrato che l’assunzione è costantemente associata ad un aumento del rischio di CVD.12 In 2018, la Food and Drug Administration (FDA) ha imposto una graduale eliminazione dei grassi trans artificiali.17
Sodio dietetico
Per quanto riguarda l’assunzione di sodio, un modello dietetico che enfatizza verdure, frutta, cereali integrali e inclusi pesce, pollame, latticini a basso contenuto di grassi, oli non tropicali e noci in combinazione con la riduzione del sodio alimentare è stato mostrato nello studio DASH (Dietary Approaches to Stop Hypertension) per ridurre la pressione sanguigna.18 I dati di follow-up a lungo termine di TOHP (Trials of Hypertension Prevention) hanno inoltre mostrato che la riduzione del sodio nella dieta era associata ad eventi cardiovascolari.19 Le linee guida ACC/AHA 2013 sulla gestione dello stile di vita per ridurre il rischio cardiovascolare raccomandano non più di 2400 mg di sodio al giorno con un’ulteriore riduzione della pressione sanguigna (BP) raggiunta con l’assunzione giornaliera di sodio a 1500 mg/die.20 Il sodio alimentare può essere difficile da rintracciare per i pazienti ed è importante per i pazienti capire che limitare i cibi trasformati e veloci ridurrà l’assunzione di sodio in misura molto maggiore rispetto alla cessazione dell’uso del sale nella propria cucina.
Consulenza efficace
Infine, ci sono numerosi ostacoli alla consulenza dietetica efficace da parte dei fornitori di cardiologia. Le linee guida raccomandano la valutazione della percezione delle dimensioni corporee, delle influenze sociali e culturali, dell’accesso al cibo e dei fattori economici. Tali fattori possono essere particolarmente importanti nei pazienti in contesti socioeconomici poveri e negli anziani. I professionisti devono inoltre superare l’inerzia clinica che deriva dalla scarsa risposta percepita dai pazienti alla consulenza e all’eccessivo affidamento sulle terapie farmacologiche, un tempo limitato per comprendere appieno le cause dei cattivi modelli dietetici (cioè i vincoli socioeconomici) e la mancanza di risorse o conoscenze. Tuttavia, gli studi hanno dimostrato che anche le discussioni succinte sulla nutrizione possono portare ad un impatto significativo. Un precedente ACC.org l’analisi degli esperti fornisce diversi passaggi di base che possono essere efficaci quando si consiglia la dieta.21 Questi includono: 1) raccolta di informazioni sulla dieta di base; 2) a partire da piccoli cambiamenti del modello dietetico; 3) utilizzando approcci basati sul cibo per indirizzare specifici fattori di rischio; 4) essere sensibili a fattori culturali, religiosi ed economici specifici del paziente; 5) utilizzando approcci motivazionali e comportamentali; e 6) facendo uso di risorse nutrizionali esterne. L’articolo completo può essere trovato qui. Quando è necessaria una pianificazione più approfondita o complessa, i medici possono considerare la possibilità di collaborare con dietologi per aiutare a sviluppare strategie personalizzate per migliorare i modelli dietetici per i loro pazienti.
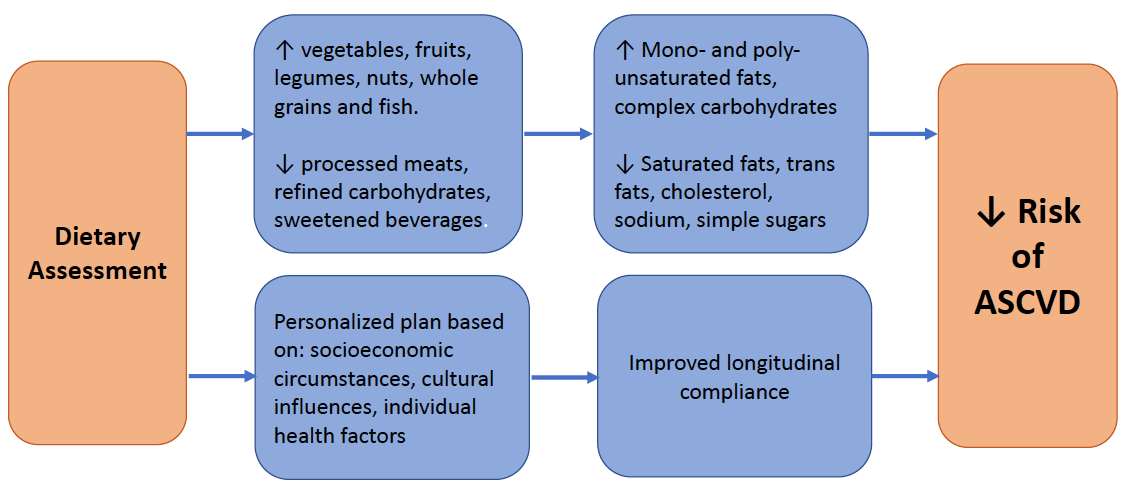
Figura 1

- Kolasa KM, Rickett K. gli Ostacoli alla fornitura di consulenza nutrizionale citato dai medici: un sondaggio di gli operatori dell’assistenza primaria. Nutr Clin Pract 2010;25: 502-9.
- Kushner RF. Barriere alla fornitura di consulenza nutrizionale da parte dei medici: un sondaggio di operatori di cure primarie. Prev Med 1995;24: 546-52.
- Arnett DK, Blumenthal RS, Albert MA, et al. 2019 Linea guida ACC / AHA sulla prevenzione primaria delle malattie cardiovascolari: un rapporto dell’American College of Cardiology/American Heart Association task force sulle linee guida di pratica clinica. J Am Coll Cardiol 2019;74:e177-e232.
- Estruch R, Ros E, Salas-Salvadó J, et al. Prevenzione primaria delle malattie cardiovascolari con una dieta mediterranea integrata con olio extra vergine di oliva o noci. N Engl J Med 2018;378: e34.
- de Lorgeril M, Renaud S, Mamelle N, et al. Dieta ricca di acido alfa-linolenico mediterraneo nella prevenzione secondaria della malattia coronarica. Lancet 1994;343:1454-9.
- Martínez-González MA, Sánchez-Tainta A, Corella D, et al. Un modello alimentare provegetarian e riduzione della mortalità totale nello studio Prevención con Dieta Mediterránea (PREDIMED). Am J Clin Nutr 2014;100: 320S-8S.
- Satija A, Bhupathiraju SN, Spiegelman D, et al. Diete a base vegetale salutari e non salutari e il rischio di malattia coronarica negli adulti statunitensi. J Am Coll Cardiol 2017;70: 411-22.
- Lara KM, Levitan EB, Gutierrez OM, et al. Modelli dietetici e insufficienza cardiaca incidente negli adulti statunitensi senza malattia coronarica nota. J Am Coll Cardiol 2019;73: 2036-45.
- Lofvenborg JE, Andersson T, Carlsson PO, et al. Assunzione di bevande zuccherate e rischio di diabete autoimmune latente negli adulti (LADA) e diabete di tipo 2. Eur J Endocrinol 2016;175: 605-14.
- Yang Q, Zhang Z, Gregg EW, Flanders WD, Merritt R, Hu FB. Aggiunta di assunzione di zucchero e malattie cardiovascolari mortalità tra gli adulti degli Stati Uniti. JAMA Intern Med 2014;174:516-24.
- Howard BV, Van Horn L, Hsia J, et al. Modello dietetico a basso contenuto di grassi e rischio di malattie cardiovascolari: la Women’s Health Initiative ha randomizzato lo studio di modificazione dietetica controllata. JAMA 2006;295: 655-66.
- Sacks FM, Lichtenstein AH, Wu JHY, et al. Grassi alimentari e malattie cardiovascolari: un consiglio presidenziale dell’American Heart Association. Circolazione 2017;136:e1-e23.
- Grundy SM. Acidi grassi monoinsaturi e metabolismo del colesterolo: implicazioni per le raccomandazioni dietetiche. J Nutr 1989;119: 529-33.
- Hodson L, Skeaff CM, Chisholm WA. L’effetto della sostituzione dei grassi saturi alimentari con grassi polinsaturi o monoinsaturi sui lipidi plasmatici nei giovani adulti a vita libera. Eur J Clin Nutr 2001;55:908-15.
- Albert CM, Campos H, Stampfer MJ, et al. Livelli ematici di acidi grassi n-3 a catena lunga e rischio di morte improvvisa. N Engl J Med 2002; 346: 1113-8.
- Livelli di EPA e risultati cardiovascolari nella riduzione degli eventi cardiovascolari con Icosapent Etil-Intervention Trial. Presentato da Deepak L. Bhatt all’American College of Cardiology 2020 Sessione scientifica, 30 marzo 2020.
- Determinazione finale per quanto riguarda gli oli parzialmente idrogenati (Rimozione di grassi trans) (sito web FDA). 2018. Disponibile all’indirizzo: https://www.fda.gov/food/food-additives-petitions/final-determination-regarding-partially-hydrogenated-oils-removing-trans-fat. Accesso 06/30/2020.per maggiori informazioni:
Effetti sulla pressione sanguigna di sodio dietetico ridotto e gli approcci dietetici per fermare l’ipertensione (DASH) dieta. DASH-Sodium Collaborative Research Group. N Engl J Med 2001;344: 3-10. - Cook NR, Cutler JA, Obarzanek E, et al. Effetti a lungo termine della riduzione del sodio alimentare sugli esiti delle malattie cardiovascolari: follow-up osservazionale degli studi di prevenzione dell’ipertensione (TOHP). BMJ 2007;334: 885-8.
- Eckel RH, Jakicic JM, Ard JD, et al. 2013 Linee guida AHA / ACC sulla gestione dello stile di vita per ridurre il rischio cardiovascolare: un rapporto dell’American College of Cardiology / American Heart Association task force sulle linee guida pratiche. J Am Coll Cardiol 2014;63: 2960-84.
- Fleming J, Aspry KE, Resnicow K, Kris-Etherton PM. Tradurre la linea guida ACC/AHA lifestyle management in pratica: consigli per cardiologi da esperti in nutrizione medicina comportamentale e cardiologia. http://www.acc.org. Gennaio 06, 2016. Accesso 07/01/2020. https://www.acc.org/latest-in-cardiology/articles/2015/12/31/10/12/translating-the-acc-aha-lifestyle-management-guideline-into-practice.
Argomenti clinici: Diabete e Cardiometabolico Malattia, la Dislipidemia, la Prevenzione, il Metabolismo dei Lipidi, Nonstatins, Dieta
parole chiave: Prevenzione Primaria, Prevenzione Secondaria, le Verdure, la Frutta, la Dieta Mediterranea, Dieta, Noci, Corylus, Juglans, Acido alfa-Linolenico, Solanum tuberosum, Gruppi di Controllo, Caffè, Oli Vegetali, Colesterolo LDL, Colesterolo HDL, Colesterolo, Dieta, Fast food, Fattori di Rischio, Gli Acidi grassi
< Torna a Annunci