forfatter: Brit Long, MD (@long_brit – EM Chef bosiddende i SAUSHEC, USAF) // redigeret af: Aleks Koyfman, MD (@EMHighAK – EM behandlende læge, UTSV / Parkland Memorial Hospital) og Manpreet Singh, MD (@Mprisleer-klinisk instruktør & ultralyd/med-Ed fyr / Harbor-UCLA Medical Center)
Det har været en travl dag i Ed, fuld af syge patienter, der kræver genoplivning. Du har lige intuberet en patient i åndedrætsbesvær med KOL, der mislykkedes et forsøg med ikke-invasiv ventilation med positivt tryk. Intubationen gik godt, og du sikrer nu din ett og forbinder end-tidevandsbølgeform capnografi for at evaluere sporingen. Røntgenbillede af brystet viser optimal position af ETT, du har den post-proceduremæssige analgesi og beroligende midler om bord, og du har det godt, når du forlader genoplivningsrummet.
den næste patient er en 8-årig mand med en Fald-og underarmsdeformitet. Røntgen afslører en vinklet radialfraktur i midten af akslen, der skal reduceres. Du vurderer patienten for den nødvendige proceduremæssige sedation, samler dit udstyr og luftvejsforsyninger og forbereder dig på sedationen. Du planlægger at bruge ketamin. Før du skubber ketaminen, har du patienten på skærme, herunder bølgeform capnografi.
baggrund
Capnografi har vist stort potentiale under flere tilstande og procedurer inden for akutmedicin. Litteratur findes til brug ved hjerte-lungeredning, intubation til bekræftelse af ETT-placering, genoplivning af kritisk syge patienter med sepsis, overvågning af respons på behandling hos patienter med åndedrætsbesvær (specifikt KOL, CHF og astma), lungeemboli og proceduremæssig sedation. For flere detaljer, gå her.
men hvordan fortolker du kvantitative capnografiske bølgeformer? Vi ejer genoplivning af kritisk syge patienter, og med boarding stigende i EDs, vi har brug for at vide, hvordan man fortolker bølgeformer. Dette instrument kan give en hel del vigtige oplysninger, hvis korrekt forstået.
den normale capnografiske bølgeform
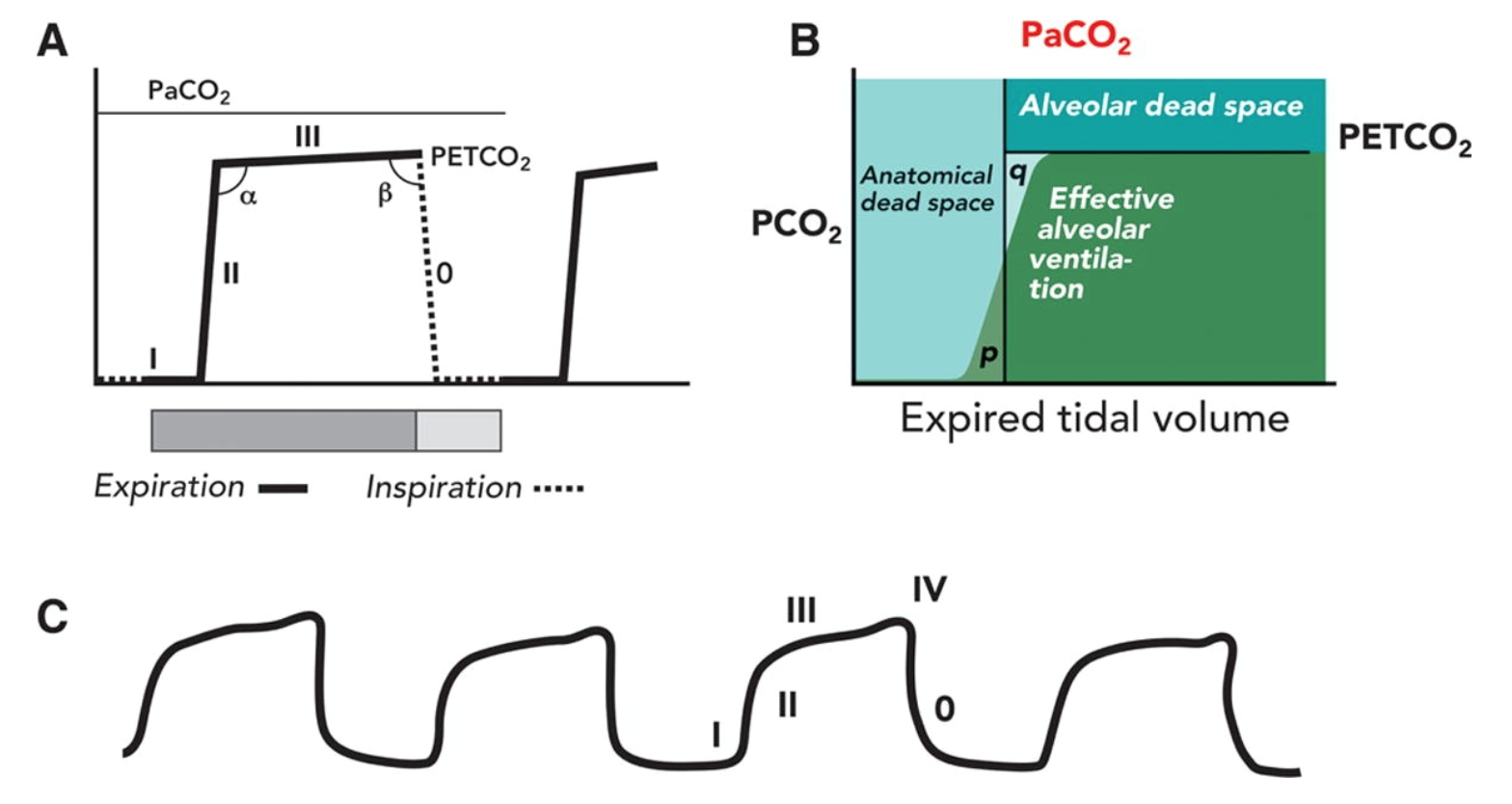
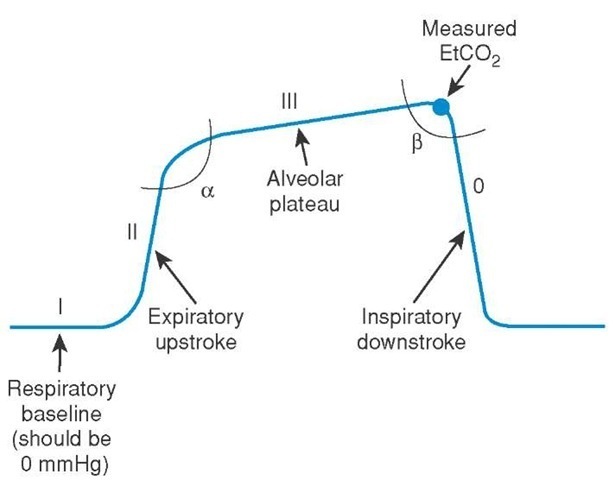
de vigtigste determinanter for etco2 inkluderer alveolær ventilation, pulmonal perfusion og CO2-produktion. En normal bølgeform har fire forskellige faser:
- Fase I er den inspirerende baseline, som skyldes inspireret gas med lave niveauer af CO2.Fase II er begyndelsen på udløb, der opstår, når det anatomiske døde rum og alveolær gas fra alveoli/bronchioles overgang.
a. overgangen fra fase II til III er alfa-vinklen.
b. alfavinklen kan bruges til at vurdere ventilation/perfusion af lungen. V / k-uoverensstemmelser vil have en alfavinkel større end 90 grader. - fase III er det alveolære plateau, hvor den sidste af den alveolære gas samples. Dette er normalt PETCO2.
a. overgangen fra fase III til 0 er beta-vinklen.
b. betavinklen kan bruges til at vurdere rebreathing. Hvis der opstår genvejsning, er vinklen større end 90 grader. - dette er faktisk fase 0, der afspejler det inspirerende nedslag og begyndelsen på inspiration.
bemærk, at en yderligere fase IV ofte ses under graviditet, hvilket er et hurtigt opstrøms før fase 0 begynder.
hvordan analyserer du bølgeformen?
ligesom du vurderer et EKG eller brystrøntgen, anbefaler jeg at bruge en algoritme eller systematisk proces til analyse. Dette kan opdeles i flere trin:
- se efter tilstedeværelse af udåndet CO2 (er en bølgeform til stede?)
- inspiratorisk baseline (er der rebreathing?)
- ekspiratorisk upstroke (hvad er formen dvs. stejl, skrånende eller langvarig?)
- ekspiratorisk / alveolært plateau (er det skrånende, stejlt eller langvarigt?)
- inspiratorisk nedslag (er det skrånende, stejlt eller forlænget)
sørg for at evaluere højde, frekvens, rytme, baseline og form. Med disse tanker i tankerne, lad os diskutere nogle kliniske scenarier.
Cases…
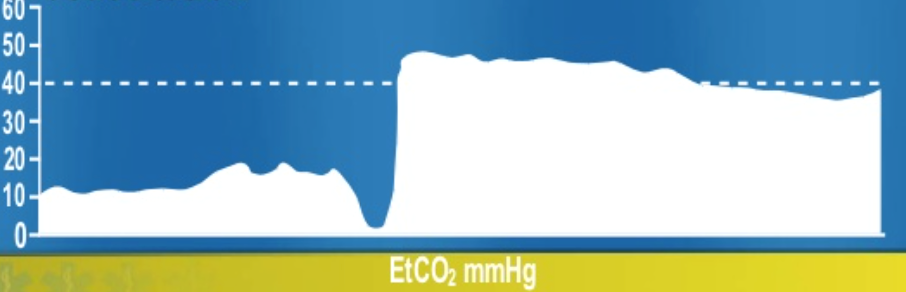
før du kan revurdere dine to andre patienter, modtager du et EMS-radiokald. De blev kaldt til stedet for en patient i PEA, og de har startet kompressioner og vil være lige uden for døren om 3 minutter. Patienten ankommer, hvor besætningen udfører HLR af høj kvalitet. Patienten fortsætter uden puls, ledninger og etco2 er forbundet, en amp epinephrin gives, og USA viser en puls på 40 bpm. Din bølgeform capnografi viser 10 mm Hg, og den person, der gennemfører HLR, er trættende. Som teamleder beder du et andet teammedlem om at overtage.

denne bølgeform med en dip viser tiden til overgang til en med forbedret perfusion med den nye udbyder, der laver kompressioner, da CO2 er steget, hvilket indikerer bedre vævsperfusion.
efter endnu et minut af HLR springer etco2 til 40. En pludselig stigning i ETCO2 ses i ROSC under anholdelse eller korrektion af en ett-obstruktion.
. Desværre er beboeren, der afslutter det, ikke sikker på hans opfattelse og er usikker på rørplacering. Din bølgeform viser følgende:
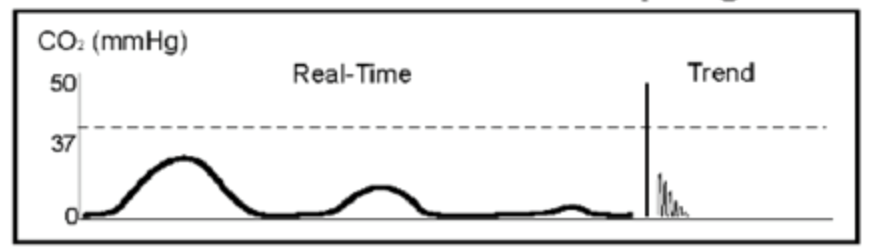
denne bølgeform viser en aftagende af etco2, hvilket tyder på esophageal intubation. Du beder beboeren om at fjerne ETT. Han opnår en forbedret visning med videoscope og passerer ETT uden problemer. Bølgeformen ser normal ud, og patienten er nu stabil.
endelig har du tid til at revurdere din KOL-patient. Ligesom du kommer ind i resuscitation bay, har han en desaturation til 88%, mens du er på FiO2 på 100%, og din bølgeform er flad.
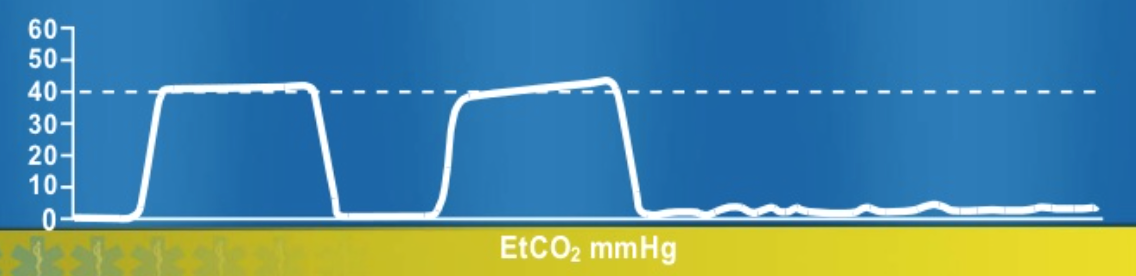
du er nu temmelig træt af disse flade bølgeformer, og du bremser straks din sphincterrespons, mens du løber til sengen. Dit sind går hurtigt gennem DOPES mnemonic (forskydning, obstruktion, PTK, udstyrsfejl, åndedrætsstabling), og du ser, at mens du bevæger patienten, blev ETT afbrudt fra kredsløbet. Du opretter forbindelse igen, med øget mætning og god bølgeform.
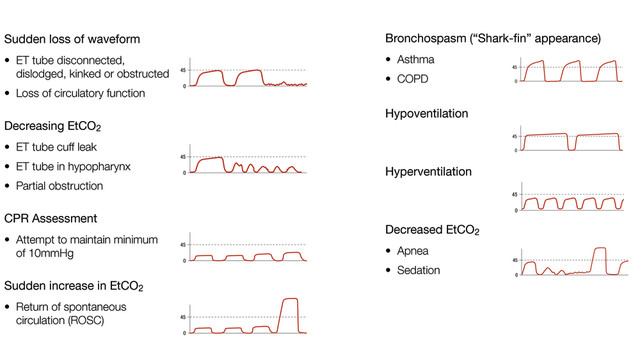
Hvad er andre årsager til en pludselig flad etco2-sporing?
ekstubation, capnografi, der ikke er forbundet med kredsløb, kardiorespiratorisk anholdelse, apnø-test hos hjernedød patient, obstruktion af capnografi, ventilatorafbrydelse og esophageal intubation.
efter at have taget sig af en ankelforstuvning og begyndt at arbejde op hos en patient med brystsmerter, revurderer du igen patienten med COPD. Du bemærker en støt stigende etco2-baseline hos din KOL-patient. Bølgeformen ser sådan ud…
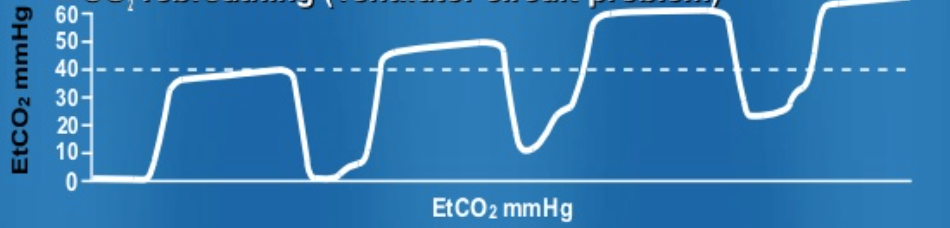
billedet bølgeform afspejler en forhøjelse af baseline såvel som plateauet, hvilket indikerer ufuldstændig udånding. CO2 fjernes ikke korrekt. Dette skyldes ofte utilstrækkelig udåndingstid, utilstrækkelig inspirationsstrøm eller defekt udåndingsventil.
Rebreathing kan også forekomme med følgende bølgeform med baseline elevation, hvilket skyldes utilstrækkelig udveksling af CO2.
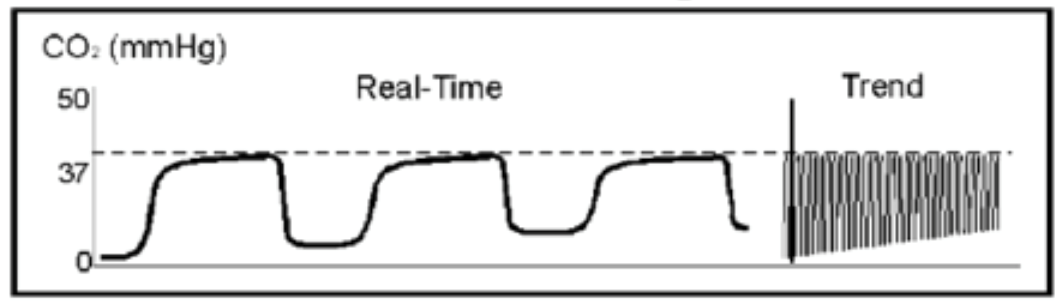
øget Etco2 kan skyldes fire komponenter:
- øget CO2-produktion (feber, NaHCO3-administration, turnetfrigivelse og overfodringssyndrom).
- pulmonal perfusionsforøgelse (øget hjerteudgang, forhøjet blodtryk).
- alveolær ventilation fald (hypoventilation, bronchial intubation (husk at sejr skubbe?), delvis luftvejsobstruktion, genvejning).
- udstyrsfejl (udtømt CO2-absorber, utilstrækkelig frisk gasstrøm, ventilatorrørlækage, ventilatorfejl).
når du sænker hans åndedrætsfrekvens og øger strømningshastigheden, forbedres hans mætninger og bølgeform. Pludselig advarer alarmen dig om høje tryk i kredsløbet, og hans bølgeform viser:
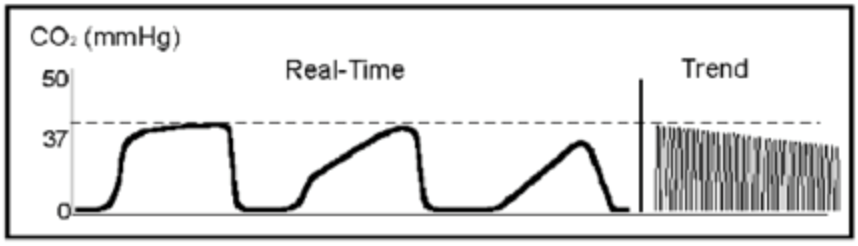
denne bølgeform skyldes obstruktion af ETT, enten gennem ett kink, fremmedlegeme i luftvejene, bronkospasme eller slimplug. Du ser høje spidstryk og suger røret, mens du bestiller en in-line duoneb. Fem minutter senere forbedrer patienten igen. Du tørrer sveden af din pande, da denne patient holder dig travlt.
efter al denne spænding forbereder du dig på sedation af den 8-årige mand med underarmsbrud, der kræver reduktion. Sedation og reduktion går glat med ketamin. Han begynder at vågne fra sin dissociative tilstand, og du ser dette:
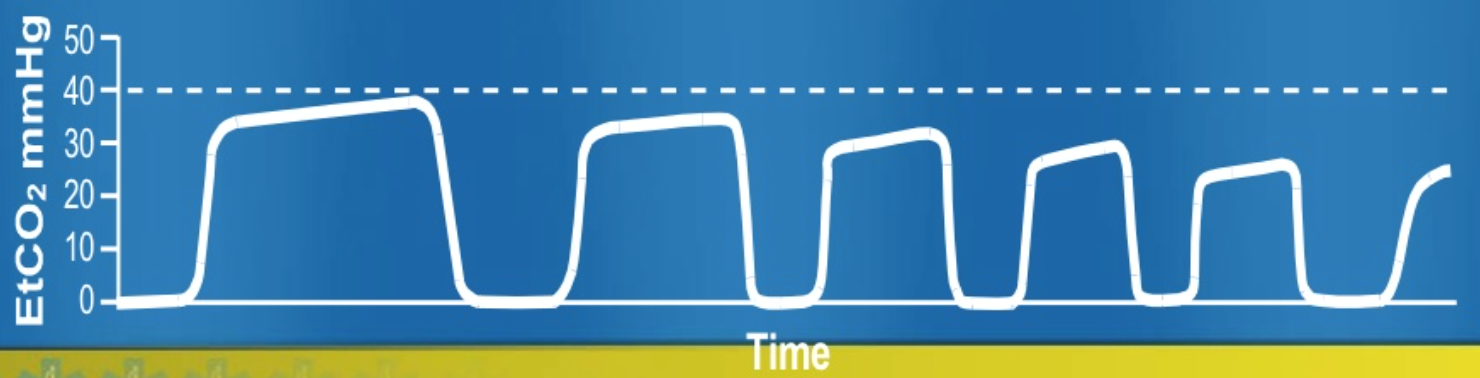
denne bølgeform demonstrerer hyperventilation. Bemærk, at basislinjen er uændret. Denne bølgeform viser støt faldende plateau, der afspejler tachypnea, stigning i tidevandsvolumen, nedsat metabolisk hastighed eller fald i kropstemperatur.
en faldende etco2 har flere etiologier:
- nedsat CO2 – produktion (hypotermi)
- nedsat lungeperfusion (reduceret hjerteudgang, hypotension, lungeemboli, hjertestop)
- alveolær ventilationsforøgelse (hyperventilation, apnø, Total luftvejsobstruktion, ekstubation)
- apparatfejl (kredsløbsafbrydelse, lækage i prøveudtagning, ventilatorfejl)

hvad hvis hans åndedrætsfrekvens var begyndt at fald?
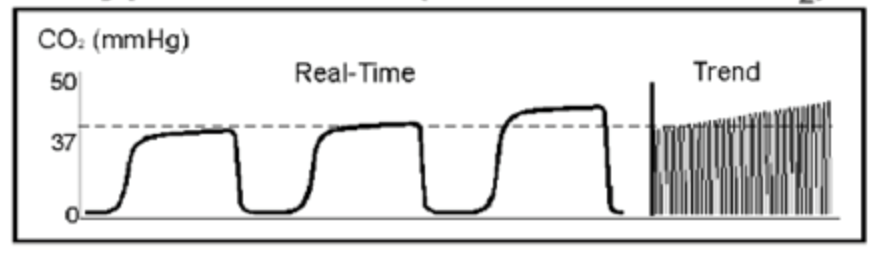
det alveolære plateau begynder at stige støt, hvilket skyldes fald i åndedrætsfrekvens, nedsat tidevandsvolumen, øget metabolisk hastighed og hypertermi. Bemærk, at basislinjen stadig er tæt på 0, så CO2 udveksles korrekt.
lige før du sender KOL-patienten til ICU, skal sygeplejersken griber dig, da bølgeformen nu er ændret.
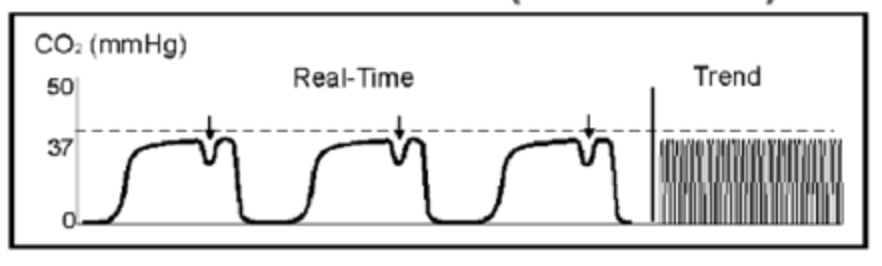
denne lille dip i det alveolære plateau er kendt som en “curare kløft.”Denne bølgeform vises, når den lammede begynder at aftage, og patienten forsøger at trække vejret under delvis lammelse. Du øger det smertestillende dryp, og patienten overføres til ICU.
oversigt
brug en algoritme til bølgeform capnografi analyse.
- se efter tilstedeværelse af udåndet CO2 (er en bølgeform til stede?)
- inspiratorisk baseline (er der rebreathing?)
- ekspiratorisk upstroke (hvad er formen dvs. stejl, skrånende eller langvarig?)
- ekspiratorisk / alveolært plateau (er det skrånende, stejlt eller langvarigt?)
- inspiratorisk nedslag (er det skrånende, stejlt eller forlænget)
sørg for at evaluere højde, frekvens, rytme, baseline og form.
forståelse af bølgeformer og hvordan man fortolker dem kan give en hel del information. Vi er mestre i genoplivning, og dette er en vigtig komponent i pleje af kritiske patienter.
referencer/yderligere læsning
-Kodali BS. Capnografi uden for operationsstuerne. Anæstesiologi. 2013 Jan;118 (1): 192-201.
-Thompson JE, Jaffe MB. Capnografiske bølgeformer i den mekanisk ventilerede patient. Respir Pleje. 2005 Jan;50(1):100-8; diskussion 108-9.
-Blanch L, Romero PV, Lucangelo U. Volumetrisk capnografi i den mekanisk ventilerede patient. Minerva Anestesiol. 2006 Jun;72 (6): 577-85.